| BỘ Y TẾ | CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM |
| Số: 3592/QĐ-BYT | Hà Nội, ngày 11 tháng 9 năm 2014 |
VỀ VIỆC BAN HÀNH TÀI LIỆU “HƯỚNG DẪN QUY TRÌNH KỸ THUẬT NỘI KHOA, CHUYÊN NGÀNH THẬN TIẾT NIỆU”
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 63/2012/NĐ-CP ngày 31/8/2012 của Chính Phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Xét Biên bản họp của Hội đồng nghiệm thu Hướng dẫn Quy trình kỹ thuật khám bệnh, chữa bệnh Nội khoa, chuyên ngành Thận tiết niệu của Bộ Y tế,
Theo đề nghị của Cục trưởng Cục Quản lý Khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thận tiết niệu”, gồm 89 quy trình kỹ thuật.
Điều 2. Tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thận tiết niệu” ban hành kèm theo Quyết định này được áp dụng tại các cơ sở khám bệnh, chữa bệnh.
Căn cứ vào tài liệu hướng dẫn này và điều kiện cụ thể của đơn vị, Giám đốc cơ sở khám bệnh, chữa bệnh xây dựng và ban hành tài liệu Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thận tiết niệu phù hợp để thực hiện tại đơn vị.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Cục trưởng Cục Quản lý Khám, chữa bệnh, Chánh Thanh tra Bộ, Cục trưởng và Vụ trưởng các Cục, Vụ thuộc Bộ Y tế, Giám đốc các bệnh viện trực thuộc Bộ Y tế, Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương, Thủ trưởng Y tế các Bộ, Ngành và Thủ trưởng các đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
|
Nơi nhận: | KT. BỘ TRƯỞNG |
DANH SÁCH HƯỚNG DẪN QUY TRÌNH KỸ THUẬT NỘI KHOA,
CHUYÊN NGÀNH THẬN TIẾTNIỆU
(Ban hành kèm theo Quyết định số: 3592/QĐ-BYT ngày 11 tháng 9 năm 2014 của Bộ trưởng Bộ Y tế)
| TT | TÊN QUY TRÌNH KỸ THUẬT |
| 1. | Chăm sóc sonde dẫn lưu bể thận qua da/lần |
| 2. | Chăm sóc sonde dẫn lưu tụ dịch - máu quanh thận/lần |
| 3. | Chăm sóc catheter TMTT trong lọc máu |
| 4. | Chăm sóc ống dẫn lưu bể thận qua da 24giờ |
| 5. | Chăm sóc catheter đường hầm có cuff để lọc máu |
| 6. | Chọc dò bể thận dưới hướng dẫn của siêu âm |
| 7. | Chọc hút dịch nang thận có tiêm cồn tuyệt đối dưới hướng dẫn của siêu âm |
| 8. | Chọc hút dịch quanh thận dưới hướng dẫn của siêu âm |
| 9. | Chọc hút dịch nang thận dưới hướng dẫn của siêu âm |
| 10. | Chọc hút nước tiểu trên xương mu |
| 11. | Chụp bàng quang chẩn đoán trào ngược bàng quang niệu quản |
| 12. | Dẫn lưu bể thận qua da cấp cứu |
| 13. | Dẫn lưu dịch quanh thận dưới hướng dẫn của siêu âm |
| 14. | Dẫn lưu nang thận dưới hướng dẫn siêu âm |
| 15. | Dẫn lưu bể thận qua da dưới hướng dẫn của siêu âm |
| 16. | Đặt catheter tĩnh mạch cảnh để lọc máu cấp cứu dưới hướng dẫn của siêu âm |
| 17. | Đặt sonde bàng quang |
| 18. | Đặt catherter màng bụng cấp cứu để lọc màng bụng cấp cứu |
| 19. | Đặt ống thông niệu quản qua nội soi (sonde JJ) |
| 20. | Đặt catheter tĩnh mạch cảnh để lọc máu cấp cứu |
| 21. | Đặt catheter hai nòng, có cuff, tạo đường hầm vào tĩnh mạch trung tâm |
| 22. | Điều trị phì đại tuyến tiền liệt bằng kỹ thuật laser phóng bên |
| 23. | Điều trị tại chỗ phì đại tuyến tiền liệt bằng phương pháp nhiệt vi sóng qua đường niệu đạo |
| 24. | Điều trị phì đại xơ hẹp cổ bàng quang bằng kỹ thuật Laser phóng bên |
| 25. | Điều trị phì đại tuyến tiền liệt bằng kỹ thuật bốc hơi bằng kim qua niệu đạo |
| 26. | Đo lượng nước tiểu 24 giờ |
| 27. | Đo áp lực đồ bàng quang thủ công |
| 28. | Đo áp lực đồ bàng quang bằng máy |
| 29. | Đo niệu dòng đồ |
| 30. | Đo áp lực đồ niệu đạo bằng máy |
| 31. | Đo áp lực thẩm thấu niệu |
| 32. | Lấy sỏi niệu quản qua nội soi |
| 33. | Lọc màng bụng cấp cứu liên tục 24 giờ |
| 34. | Lọc màng bụng chu kỳ (CAPD) |
| 35. | Lọc huyết tương sử dụng 2 quả lọc (quả lọc kép-DFPP) |
| 36. | Lọc màng bụng liên tục 24 giờ bằng máy |
| 37. | Lọc máu bằng kỹ thuật thẩm tách siêu lọc dịch bù trực tiếp từ dịch lọc |
| 38. | Lọc màng bụng liên tục 24 giờ |
| 39. | Nong hẹp niệu quản qua da dưới hướng dẫn của màn tăng sáng |
| 40. | Nong niệu đạo và đặt sonde đái |
| 41. | Nối thông động tĩnh mạch |
| 42. | Nối thông động tĩnh mạch có dịch chuyền tĩnh mạch |
| 43. | Nối thông động tĩnh mạch sử dụng mạch nhân tạo |
| 44. | Nội soi bàng quang chẩn đoán (Nội soi bàng quang không sinh thiết) |
| 45. | Nội soi niệu quản chẩn đoán |
| 46. | Nội soi bơm rửa niệu quản sau tán sỏi ngoài cơ thể |
| 47. | Nội soi bàng quang để sinh thiết bàng quang đa điểm |
| 48. | Nội soi bàng quang lấy dị vật, sỏi |
| 49. | Nội soi đặt catherter bàng quang - niệu quản để chụp UPR |
| 50. | Rửa bàng quang lấy máu cục |
| 51. | Nội soi bơm rửa bàng quang, bơm hóa chất |
| 52. | Nội soi tán sỏi niệu quản (búa khí nén, siêu âm, laser) |
| 53. | Nội soi bàng quang gắp dị vật bàng quang |
| 54. | Nội soi bàng quang |
| 55. | Rút sonde dẫn lưu bể thận qua da |
| 56. | Rút sonde dẫn lưu tụ dịch- máu quanh thận |
| 57. | Rút sonde jj qua đường nội soi bàng quang |
| 58. | Rút sonde modelage qua đường nội soi bàng quang |
| 59. | Rút catheter đường hầm |
| 60. | Rửa bàng quang lấy máu cục |
| 61. | Rửa bàng quang |
| 62. | Siêu lọc máu chậm liên tục (SCUF) |
| 63. | Sinh thiết thận dưới hướng dẫn của siêu âm |
| 64. | Sinh thiết thận ghép sau ghép thận dưới hướng dẫn của siêu âm |
| 65. | Tán sỏi ngoài cơ thể định vị bằng X quang hoặc siêu âm |
| 66. | Thay huyết tương trong bệnh lupus ban đỏ rải rác |
| 67. | Thay transfer set ở người bệnh lọc màng bụng liên tục ngoại trú |
| 68. | Thay huyết tương |
| 69. | Lọc máu cấp cứu bằng kỹ thuật thận nhân tạo |
| 70. | Lọc máu chu kỳ bằng kỹ thuật thận nhân tạo |
| 71. | Rút catheter tĩnh mạch trung tâm chạy thận nhân tạo cấp cứu |
| 72. | Rút catheter tĩnh mạch đùi chạy thận nhân tạo cấp cứu |
| 73. | Rút catheter tĩnh mạch trung tâm ở người bệnh sau ghép thận |
| 74. | Rút sonde dẫn lưu hố thận ghép qua da |
| 75. | Đặt ống thông niệu quản qua nội soi (sonde JJ) có tiền mê |
| 76. | Nội soi bàng quang chẩn đoán có gây mê |
| 77. | Nội soi bơm rửa niệu quản sau tán sỏi ngoài cơ thể có gây mê |
| 78. | Nội soi bàng quang để sinh thiết bàng quang đa điểm có gây mê |
| 79. | Nội soi bàng quang lấy sỏi, dị vật có gây mê |
| 80. | Nội soi đặt catheter bàng quang - niệu quản để chụp UPR có gây mê |
| 81. | Nội soi bàng quang và bơm hóa chất có gây mê |
| 82. | Nội soi bàng quang gắp dị vật bàng quang có gây mê |
| 83. | Nội soi bàng quang có gây mê |
| 84. | Rút sonde JJ qua đường nội soi bàng quang có gây mê |
| 85. | Rút sonde modelage qua đường nội soi bàng quang có gây mê |
| 86. | Đặt catheter một nòng hoặc hai nòng tĩnh mạch đùi để lọc máu |
| 87. | Phối hợp thận nhân tạo (HD) và hấp thụ máu (HP) bằng quả hấp phụ máu HA 130 |
| 88. | Kỹ thuật tạo đường hầm trên cầu nối (AVF) để sử dụng kim đầu tù trong lọc máu (Kỹ thuật button hole) |
| 89. | Nội soi bơm rửa bàng quang lấy máu cục |
(Tổng số 89 quy trình kỹ thuật)
|
| KT. BỘ TRƯỞNG |
CHĂM SÓC SONDE DẪN LƯU BỂ THẬN QUA DA/LẦN
(Thực hiện chăm sóc cho một lần)
I. ĐẠI CƯƠNG
Chăm sóc dẫn lưu bể thận qua da nhầm mục đích đảm bảo dẫn lưu duy trì được chức năng, phòng, phát hiện và xử trí sớm các biến chứng trong thời gian mang dẫn lưu.
II. CHỈ ĐỊNH
Người bệnh có dẫn lưu bể thận qua da
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ thực hiện thủ thuật
- Điều dưỡng: 01 phụ giúp các bác sỹ tiến hành thủ thuật.
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Bộ dây truyền huyết thanh: 01 bộ
- Túi đựng nước tiểu: 01 chiếc
- Dung dịch Betadin sát trùng: 01 lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn không có lỗ: 01 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 2 đôi
3. Người bệnh: Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và đồng ý phối hợp cùng với bác sỹ.
4. Hồ sơ bệnh án: Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm nghiêng bộc lộ bên thận dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng dẫn lưu
- Trải săng vô trùng loại có lỗ
- Sát trùng sạch vùng chân sonde
- Kiểm tra chỉ cố định chân sonde dẫn lưu có bị đứt, tuột không, nếu không còn cố định được sonde thì phải khâu lại chân sonde.
- Nối sonde dẫn lưu với bộ dây truyền và túi đựng nước tiểu.
- Siêu âm kiểm tra lại vị trí sonde dẫn lưu trong bể thận.
- Băng vùng chân dẫn lưu.
- Cho người bệnh về giường bệnh.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Theo dõi dịch số lượng, tính chất, màu sắc qua sonde dẫn lưu.
- Siêu âm lại thận - tiết niệu sau 24 giờ.
- Kháng sinh theo tình trạng bệnh.
VII. TAI BIẾN VÀ XỬ TRÍ
Hầu như không có tai biến nếu có chảy máu tại chỗ dẫn lưu: băng ép hoặc khâu lại vị trí dẫn lưu nếu cần thiết.
TÀI LIỆU THAM KHẢO
1. Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207- 10
2. Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatment of Pyonephrosis. A comparative study apropos of 36 cases”. Ann Urol (Paris) 24 (4): pp.279 - 81.
3. Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
5. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
CHĂM SÓC SONDE DẪN LƯU TỤ DỊCH-MÁU QUANH THẬN/LẦN
(Thực hiện cho một lần)
I. ĐẠI CƯƠNG
Chăm sóc dẫn lưu tụ dịch-máu quanh thận là cần thiết để dẫn lưu đảm bảo được chức năng dẫn lưu hết dịch và máu, phòng tránh biến chứng và phát hiện sớm nếu có biến chứng theo thời gian mang dẫn lưu.
II. CHỈ ĐỊNH
Người bệnh có dẫn lưu
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ
- Điều dưỡng: 01 điều dưỡng
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Bộ dây truyền huyết thanh: 01 bộ
- Túi đựng nước tiểu: 01 chiếc
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 02 đôi
3. Người bệnh: Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về kỹ thuật và đồng ý phối hợp cùng với bác sỹ.
4. Hồ sơ bệnh án: Bệnh án được hoàn thiện với các thủ tục cần thiết.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh nằm nghiêng bộc lộ bên thận dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng dẫn lưu
- Trải săng vô trùng loại có lỗ
- Sát trùng sạch vùng chân sonde
- Kiểm tra tại chỗ xem có chảy máu hoặc nhiễm trùng không; Chỉ cố định chân sonde dẫn lưu có bị đứt tuột không, nếu không còn cố định được sonde thì phải khâu lại chân sonde.
- Nối sonde dẫn lưu với bộ dây truyền và túi đựng nước tiểu.
- Băng vùng chân dẫn lưu.
- Cho Người bệnh về giường bệnh.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở
- Kiểm soát đau
- Theo dõi dịch số lượng, tính chất, màu sắc qua sonde dẫn lưu
- Siêu âm lại thận - tiết niệu
VII. TAI BIẾN VÀ XỬ TRÍ
Hầu như không có tai biến nếu có chảy máu tại chỗ dẫn lưu: băng ép hoặc khâu lại vị trí dẫn lưu nếu cần thiết.
TÀI LIỆU THAM KHẢO
1. Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207 - 10.
2. Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatment of Pyonephrosis. A comparative study apropos of 36 cases”. Ann Urol (Paris) 24 (4): pp.279 - 81.
3. Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
5. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
CHĂM SÓC CATHETER TĨNH MẠCH TRUNG TÂM TRONG LỌC MÁU
(Chăm sóc cetheter TMTT trong lọc máu)
I. ĐẠI CƯƠNG
 Chăm sóc catheter tĩnh mạch trung tâm trong lọc máu nhằm đảm bảo catheter thực hiện được chức năng lưu thông dòng máu, dự phòng và phát hiện sớm những biến chứng tắc mạch, nhiễm trùng. Không được sử dụng catherter lọc máu cho mục đích tiêm, truyền thuốc, hỗ trợ dinh dưỡng hoặc lấy máu làm xét nghiệm.
Chăm sóc catheter tĩnh mạch trung tâm trong lọc máu nhằm đảm bảo catheter thực hiện được chức năng lưu thông dòng máu, dự phòng và phát hiện sớm những biến chứng tắc mạch, nhiễm trùng. Không được sử dụng catherter lọc máu cho mục đích tiêm, truyền thuốc, hỗ trợ dinh dưỡng hoặc lấy máu làm xét nghiệm.
II. CHỈ ĐỊNH
Người bệnh có catheter tĩnh mạch trung tâm cho lọc máu
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ
- Điều dưỡng: 01 điều dưỡng
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Bàn đựng dụng cụ thủ thuật: 01 chiếc
- Dung dịch Betadin sát trùng: 01 lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 02 đôi
3. Người bệnh: Người bệnh được nghe bác sỹ giải thích qui trình chăm sóc catheter và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án: Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Người bệnh được kiểm tra mạch, huyết áp.
- Người bệnh được nằm ngửa, đầu nghiêng tư thế Trendelenburg, đầu quay 45 độ về phía đối diện.
- Bác sỹ rửa tay, đi găng vô trùng.
- Trải săng vô trùng loại có lỗ.
- Tháo băng catheter.
- Sát trùng sạch vùng chân catheter.
- Kiểm tra chỉ cố định chân catheter có bị đứt tuột không, nếu không còn cố định được catheter thì phải khâu lại chân catheter.
- Băng vùng chân catheter.
- Cho Người bệnh về giường bệnh.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
Hầu như không có tai biến nếu có chảy máu tại chỗ: băng ép hoặc khâu lại chân catheter nếu cần thiết.
Tài liệu tham khảo
1. Scott O. Trerotola. 2000. Hemodialysis Catheter Placement and Management. Radiology: 215:651-658.
2. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
3. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
CHĂM SÓC ỐNG DẪN LƯU BỂ THẬN QUA DA 24GIỜ
I. ĐẠI CƯƠNG
Chăm sóc dẫn lưu bể thận qua da trong 24giờ là công việc quan trọng và cần thiết để dẫn lưu đảm bảo được chức năng, phòng tránh và phát hiện sớm nếu có biến chứng theo thời gian mang dẫn lưu.
II. CHỈ ĐỊNH: Người bệnh có dẫn lưu bể thận qua da
III. CHỐNG CHỈ ĐỊNH: Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ thực hiện thủ thuật
- Điều dưỡng: 01 phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Bộ dây truyền huyết thanh: 01 bộ
- Túi đựng nước tiểu: 01 chiếc
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn không có lỗ: 01 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 02 đôi
3. Người bệnh: Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và đồng ý phối hợp cùng với bác sỹ.
4. Hồ sơ bệnh án: Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm nghiêng bộc lộ bên thận dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng dẫn lưu
- Trải săng vô trùng loại có lỗ
- Sát trùng sạch vùng chân sonde
- Kiểm tra chỉ cố định chân sonde dẫn lưu có bị đứt gãy không. Nếu không còn cố định được sonde thì phải khâu lại chân sonde.
- Tháo bỏ dây truyền và túi nước tiểu cũ. Đo số lượng dịch ra theo sonde trong 24 giờ.
- Nối sonde dẫn lưu với bộ dây truyền và túi đựng nước tiểu.
- Siêu âm kiểm tra lại vị trí sonde dẫn lưu trong bể thận
- Băng vùng chân dẫn lưu
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Theo dõi dịch số lượng, tính chất, màu sắc qua sonde dẫn lưu.
- Siêu âm lại thận - tiết niệu sau 24giờ.
- Kháng sinh theo tình trạng bệnh.
VII. TAI BIẾN VÀ XỬ TRÍ
Hầu như không có tai biến nếu có chảy máu tại chỗ dẫn lưu: băng ép hoặc khâu lại vị trí dẫn lưu nếu cần thiết.
TÀI LIỆU THAM KHẢO
1.Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207- 10
2.Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatment of Pyonephrosis. A comparative study apropos of 36 cases” . Ann Urol (Paris) 24 (4): pp.279 - 81.
3. Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
5. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
CHĂM SÓC VÀ BẢO QUẢN CATHETER ĐƯỜNG HẦM CÓ CUFF ĐỂ LỌC MÁU
I. ĐẠI CƯƠNG
Chăm sóc catheter đường hầm duy trì chức năng của catheter nhằm theo dõi chảy máu đường hầm và chân catheter, hạn chế nguy cơ nhiễm trùng đường hầm, tụt catheter khỏi vị trí đặt và hạn chế nhiễm trùng huyết cho Người bệnh.
II. CHỈ ĐỊNH
Người bệnh có catheter đường hầm
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01
- Điều dưỡng: 01
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 02 đôi
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được nghe bác sỹ giải thích kỹ về thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Người bệnh được kiểm tra mạch, huyết áp.
- Người bệnh được nằm ngửa, đầu nghiêng tư thế Trendelenburg, đầu quay 45 độ về phía đối diện.
- Bác sỹ rửa tay, mặc áo thủ thuật, đi găng vô trùng.
- Tháo băng catheter đường hầm.
- Sát trùng sạch vùng chỗ đường hầm ra và catheter.
- Kiểm tra chỉ cố định chân catheter có bị đứt gãy không, nếu không còn cố định được catheter thì phải khâu lại chân catheter.
- Băng lại catheter đường hầm.
- Cho người bệnh về giường bệnh.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
Hầu như không có tai biến.
Nếu có chảy máu tại chỗ: băng ép hoặc khâu lại chân catheter nếu cần thiết.
Tài liệu tham khảo
1. Scott O. Trerotola. 2000. Hemodialysis Catheter Placement and Management. Radiology. 215:651-658.
2. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
3. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
CHỌC DÒ BỂ THẬN DƯỚI HƯỚNG DẪN SIÊU ÂM
I. ĐẠI CƯƠNG
Chọc dò bể thận dưới hướng dẫn siêu âm là chọc kim thăm dò trực tiếp vào bể thận nhằm giải quyết nhanh tình trạng ứ đọng nước tiểu tại bể thận góp phần hồi phục nhu mô và chức năng thận. Chọc dò bể thận dưới hướng dẫn siêu âm có thể giúp cho việc thực hiện kỹ thuật chụp bể thận xuôi dòng nhằm tìm vị trí và nguyên nhân gây tắc nghẽn.
II. CHỈ ĐỊNH
Tắc nghẽn đường bài xuất trên có thể do:
- Bệnh ác tính: Ung thư tử cung, phù đại tuyến tiền liệt, xương chậu di căn, ung thư của hệ tiết niệu…
- Sỏi thận, sỏi niệu quản, viêm xơ hóa chít hẹp niệu quản
- Chít hẹp niệu quản sau phẫu thuật
- Viêm ứ mủ bể thận
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng không đáp ứng với điều trị
- Đang được điều trị với chống đông: Aspirin, Warfarin, Heparin.
- Tăng huyết áp không kiểm soát được.
- Khối u thận, lao thận.
- Bệnh toàn thể nặng tiên lượng tử vong.
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ cầm đầu dò siêu âm và 01 bác sỹ thực hiện thủ thuật.
- Điều dưỡng: 01 phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Máy siêu âm với đầu dò Convex 3,5 MHz đã được sát khuẩn
- Túi camera vô khuẩn: 01 bộ
- Catheter tĩnh mạch trung tâm: 01 bộ
- Bộ dây truyền huyết thanh: 01 bộ
- Túi đựng nước tiểu: 01 chiếc
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn không có lỗ: 01 chiếc
- Thuốc gây tê lidocain 2%: 04 ống
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 3 đôi
- Ống nghiệm: 04
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ.
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận tiết niệu.
- Người bệnh có thể được chụp Xquang hệ tiết niệu trong trường hợp sỏi đường tiết niệu hoặc có chụp cắt lớp vi tính trong các trường hợp ung thư gây chèn ép, có thể có MRI hoặc MSCT dựng hình niệu quản trong các trường hợp cần thiết.
- Người bệnh có biểu hiện nhiễm trùng, thận ứ mủ được dùng kháng sinh trước khi làm thủ thuật, thời gian và liều lượng tùy thuộc vào mức độ nhiễm trùng.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được thử phản ứng với thuốc gây tê lidocain.
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật.
- Người bệnh được nằm nghiêng bộc lộ bên thận cần chọc dò.
- Bác sỹ rửa tay, đi găng vô trùng.
- Sát trùng da vùng định chọc dò.
- Trải săng vô trùng loại có lỗ.
- Định vị bằng siêu âm để tìm điểm chọc dò vào bể thận.
- Gây tê vùng dẫn lưu.
- Đưa kim dẫn đường vào bể thận dưới sự hướng dẫn của siêu âm. Dùng bơm 20 ml rút dịch trong bể thận ra ngoài.
- Lấy mẫu xét nghiệm dịch: sinh hóa, tế bào, cấy định danh vi khuẩn, PCR lao.
- Luồn catheter vào vào bể thận. Khi catheter đã đặt đúng vị trí trong bể thận thì tiến hành nối catheter dẫn lưu với bộ dây truyền và túi đựng nước tiểu.
- Khâu cố định catheter
- Siêu âm kiểm tra lại vị trí catheter trong bể thận
- Băng vùng chân catheter
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Theo dõi dịch số lượng, tính chất, màu sắc qua catheter
- Siêu âm lại thận - tiết niệu sau 24h
- Kháng sinh theo tình trạng bệnh.
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau
- Chảy máu:
+ Có thể chảy máu từ nhu mô hoặc từ mạch máu liên sườn. Chảy máu thông thường tự cầm và không ảnh hưởng đến huyết động.
+ Trường hợp chảy máu nghiêm trọng từ các nhánh của động mạch thận. Cần truyền máu để giúp ổn định tình trạng của Người bệnh. Nên tiến hành chụp mạch để xác định nguồn chảy máu và nút mạch nếu cần.
- Nhiễm khuẩn
- Tổn thương cơ quan lân cận hiếm gặp ví dụ như đại tràng, trong hầu hết các trường hợp điều trị bảo tồn với kháng sinh và nhịn ăn.
TÀI LIỆU THAM KHẢO
1. Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207-10.
2. Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatement of Pyonephrosis. A comparative study apropos of 36 cases” . Ann Urol (Paris) 24 (4): pp.279 - 81.
3. Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
5. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
CHỌC HÚT DỊCH NANG THẬN CÓ TIÊM CỒN TUYỆT ĐỐI DƯỚI HƯỚNG DẪN CỦA SIÊU ÂM
I. ĐẠI CƯƠNG
Nang thận là hiện tượng một phần cấu trúc thận thay đổi, tạo nên một khoang chứa dịch bên trong, có vỏ bao bọc bên ngoài. Nang thận có thể ở vị trí nhu mô thận, đài bể thận. Nếu các nang thận to ra sẽ có nguy cơ gây chèn ép các phần khác của thận, lâu dần sẽ gây nhiều biến chứng nguy hiểm ảnh hưởng đến chức năng thận như vỡ nang, nhiễm trùng, ung thư hóa…
Chọc hút dịch nang thận có tiêm cồn tuyệt đối dưới hướng dẫn của siêu âm là một thủ thuật cần được tiến hành để làm giảm áp lực trong nang thận, hút dịch nang thận và làm xơ hóa vách nang thận nhằm giải quyết triệt để, tránh được nguy cơ tái phát nhanh của nang thận.
II. CHỈ ĐỊNH
- Kích thước nang thận ≥ 6 cm hoặc có triệu chứng đau nhiều
- Nang thận không thông với đài bể thận
III. CHỐNG CHỈ ĐỊNH
- Người bệnh có rối loạn đông máu
- Nang thận thông với đài bể thận
- Nang thận nằm ở những vị trí nguy hiểm khi tiến hành thủ thuật
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 02 người
- Điều dưỡng hoặc kỹ thuật viên: 01 người
2. Phương tiện
- Dung dịch Betadine sát trùng 10%: 1lọ
- Thuốc gây tê lidocaine 2%: 4 ống (10mg/ml)
- Nước muối sinh lý 0,9%: 500ml
- Cồn tuyệt đối: 20ml
- Kim tiêm, bơm tiêm 5ml: 1 chiếc
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Kim chọc dịch não tủy cỡ 18G: 1chiếc (hoặc kim luồn dài 10 cm).
- Máy siêu âm với đầu dò Convex 3,5-5 MHz đã được sát khuẩn.
- Săng vô khuẩn không có lỗ: 4 chiếc.
- Panh kẹp săng: 4 chiếc
- Bàn thủ thuật: 1 chiếc
- Túi ni lông vô khuẩn bọc đầu dò siêu âm: 1 bộ
3. Người bệnh
- Người bệnh được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác trước khi chọc hút nang thận.
- Người bệnh được siêu âm thận tiết niệu, chụp UIV hoặc chụp cắt lớp vi tính để loại trừ có thông từ nang thận với bể thận.
- Người bệnh được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết làm thủ thuật chọc hút nang thận.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được thử phản ứng với thuốc gây tê lidocain 2%
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm sấp hoặc nghiêng tùy theo vị trí nang thận
- Định vị bằng siêu âm để tìm điểm chọc nang
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật, đội mũ, đeo khẩu trang
- Sát trùng da vùng chọc nang
- Trải săng vô trùng loại có lỗ ở vị trí chọc nang
- Gây tê vùng chọc nang
- Đưa kim chọc dịch não tủy vào nang thận dưới sự hướng dẫn của siêu âm.
- Khi kim đã vào tới nang thì tiến hành hút dịch nang thận cho tới khi trong nang còn khoảng 10ml dịch. Đưa dịch chọc hút nang đi làm các xét nghiệm nếu cần.
- Bơm 10ml đến 15ml cồn tuyệt đối vào vị trí nang thận cũ để gây xơ hóa vách nang (số lượng cồn tuyệt đối bơm vào phụ thuộc vào kích thước nang thận). Chờ 30 phút thì hút cồn tuyệt đối ra (nếu người bệnh bị tăng huyết áp hoặc có chảy máu trong quá trình chọc hút nang thì không bơm cồn tuyệt đối).
- Rút kim chọc nang
- Ấn cầm máu điểm chọc trong vòng 5 phút
- Siêu âm kiểm tra lại
- Sát trùng lại vị trí chọc hút nang
- Băng vùng chọc nang
- Cho người bệnh về giường nằm bất động 24 giờ.
VI. THEO DÕI
Người bệnh cần được theo dõi mạch, nhiệt độ, huyết áp, màu sắc nước tiểu, vị trí chọc hút nang thận và toàn trạng trong 24 giờ.
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau vị trí chọc hút: nếu đau nhiều có thể dùng thuốc giảm đau như paracetamol, nospa uống hoặc tiêm.
- Đái máu vi thể: không cần xử trí
- Đái máu đại thể
+ Đái máu ít: Truyền thêm Natriclorua 9% hoặc Glucose 5%, theo dõi chặt chẽ mạch, huyết áp, toàn trạng.
+ Nếu có đái máu nhiều gây tụt huyết áp cần truyền máu cho người bệnh. Cho thuốc cầm máu tranxeamic acid 250mg x 2-4 ống tiêm tĩnh mạch chậm.
TÀI LIỆU THAM KHẢO
1. Lang EK(1987). Renal cyst puncture studies. Urol Clin North Am. Feb14(1), 91-102.
2. Onder Canguven, Cemal Goktas, Faruk Yencilek (2009). A New Technique for Simple Renal Cyst: Cystoretroperitoneal Shunt. Advances in Urology,1-5.
3. Yi-Hsin Huang (2007). Which Method is Better for Simple Renal Cysts, Percutaneous Aspiration or Laparoscopic.Unroofing? Controversy in Urology. JTUA, 18(4), 203-205.
CHỌC HÚT DỊCH QUANH THẬN DƯỚI HƯỚNG DẪN CỦA SIÊU ÂM
I. ĐẠI CƯƠNG
Dịch quanh thận xuất hiện do nhiều nguyên nhân, với số lượng ít thường ít ảnh hưởng đến cấu trúc, chức năng của thận, nhưng nếu dịch quanh thận nhiều và tồn tại trong thời gian dài sẽ có nguy cơ gây chèn ép cấu trúc thận, lâu dần sẽ ảnh hưởng đến chức năng thận và gây xơ hóa cầu thận.
Dẫn lưu dịch quanh thận dưới hướng dẫn của siêu âm là một thủ thuật cần được tiến hành để lấy hết dịch quanh thận ra ngoài, giải phóng chèn ép thận nhằm phục hồi cấu trúc và chức năng của thận.
II. CHỈ ĐỊNH
- Dịch quanh thận dày < 5 cm
- Có dấu hiệu chèn ép thận trên siêu âm
III. CHỐNG CHỈ ĐỊNH
Người bệnh có rối loạn đông máu
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ
- 01 điều dưỡng
2. Phương tiện
- Dung dịch Betadine sát trùng: 01 lọ
- Thuốc gây tê lidocaine 2%: 04 ống (10mg/ml)
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 03 đôi
- Kim chọc dịch não tủy cỡ 18G: 01chiếc (hoặc kim luồn dài 10 cm)
- Máy siêu âm với đầu dò Convex 3,5-5 MHz đã được sát khuẩn
- Săng vô khuẩn loại không lỗ: 04 chiếc
- Panh kẹp săng: 04 chiếc
- Bàn thủ thuật: 01 chiếc
- Túi ni lông vô khuẩn bọc đầu dò siêu âm: 01 bộ
3. Người bệnh
- Người bệnh được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác trước khi tiến hành thủ thuật.
- Người bệnh được siêu âm thận tiết niệu hoặc chụp cắt lớp vi tính xác định mức độ chèn ép thận và số lượng dịch.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết làm thủ thuật chọc hút nang thận.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được thử phản ứng với thuốc gây tê lidocaine
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm sấp hoặc nghiêng tùy theo vị trí chọc hút
- Bác sỹ định vị bằng siêu âm để tìm điểm chọc hút dịch
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật, đội mũ, đeo khẩu trang
- Sát trùng da vùng chọc hút
- Trải săng vô trùng ở vị trí chọc hút dịch
- Gây tê vùng định dẫn lưu dịch
- Chọc kim vào khối dịch quanh thận dưới sự hướng dẫn của siêu âm
- Nếu sử dụng kim luồn thì rút nòng sắt và đưa kim luồn vào khối dịch quanh thận.
- Rút thử xem đã có dịch hay chưa
- Khi chắc chắn kim đã vào tới vùng dịch quanh thận rồi thì tiến hành hút dịch và đưa đi làm xét nghiệm tế bào, sinh hóa và cấy dịch nếu cần.
- Siêu âm kiểm tra lại
- Sát khuẩn lại vùng chọc hút dịch
- Băng vị trí chọc hút
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Người bệnh cần được theo dõi mạch, nhiệt độ, huyết áp
- Theo dõi vị trí chọc hút (chảy máu, nhiễm trùng)
- Theo dõi nước tiểu
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau vị trí chọc hút: nếu đau nhiều có thể dùng thuốc giảm đau như paracetamol, nospa uống hoặc tiêm .
- Đái máu vi thể: không cần xử trí
- Đái máu đại thể
+ Đái máu ít: Truyền thêm Natriclorua 9% hoặc Glucose 5%, theo dõi chặt chẽ mạch, huyết áp, toàn trạng.
+ Nếu có đái máu nhiều gây tụt huyết áp cần truyền máu, hồi sức tích cực và dùng thuốc cầm máu.
TÀI LIỆU THAM KHẢO
1. Howard M. Richard, III, M.D (2004).Perirenal Transplant Fluid Collections. Semin Intervent Radiol. December 21(4), 235-237.
2. Pollak R, Veremis SA, Maddux MS, Mozes MF(1988). The natural history of and therapy for perirenal fluid collections following renal transplantation. JUrol. Oct 140(4), 716-720.
3. Rajani Gorantla, Anusheela Yalapati, Bhawna Dev, and al (2010). Case report:Perinephric lymphangiomatosis.Indian J Radiol Imaging. August 20(3), 224-226.
CHỌC HÚT DỊCH NANG THẬN DƯỚI HƯỚNG DẪN CỦA SIÊU ÂM
I. ĐẠI CƯƠNG
Chọc hút dịch trong thận dưới hướng dẫn của siêu âm là một thủ thuật cần được tiến hành nhằm lấy được hết dịch trong nang thận, làm giảm áp lực trong nang thận, phòng ngừa xuất hiện biến chứng xảy ra nếu nang thận quá to.
II. CHỈ ĐỊNH
- Nang thận ≥ 6 cm
- Có triệu chứng đau nhiều
- Nang thận không thông với đài bể thận
III. CHỐNG CHỈ ĐỊNH
- Người bệnh có rối loạn đông máu
- Nang thận thông với đài bể thận
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 02 người
- Điều dưỡng hoặc kỹ thuật viên: 01 người
2. Phương tiện
- Dung dịch Betadine sát trùng 10%: 01lọ
- Thuốc gây tê lidocaine 2%: 04 ống (10mg/ml)
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 03 đôi
- Kim chọc dịch não tủy cỡ 18G: 01 chiếc hoặc kim luồn dài 10 cm
- Máy siêu âm với đầu dò Convex 3,5-5 MHz đã được sát khuẩn
- Săng vô khuẩn loại không lỗ: 04 chiếc
- Panh kẹp săng: 04 chiếc
- Bàn thủ thuật: 01 bộ
- Túi ni lông vô khuẩn bọc đầu dò siêu âm: 01 bộ
3. Người bệnh
- Người bệnh được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận tiết niệu hoặc chụp cắt lớp vi tính xác định mức độ chèn ép thận và số lượng dịch.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết làm thủ thuật chọc hút nang thận.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh dược thử phản ứng với thuốc gây tê lidocaine
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm sấp hoặc nghiên tùy theo vị trí nang thận
- Định vị bằng siêu âm để tìm điểm chọc hút dịch
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật, đội mũ, đeo khẩu trang
- Sát trùng da vùng chọc nang
- Trải săng vô trùng loại có lỗ ở vị trí chọc hút dịch
- Gây tê vùng định chọc hút dịch
- Chọc kim chọc dịch não tủy vào nang thận dưới sự hướng dẫn của siêu âm
- Khi kim đã vào tới nang thận thì tiến hành hút dịch cho tới hết. Đưa dịch chọc hút đi làm các xét nghiệm nếu cần.
- Rút kim chọc nang thận ra
- Ấn cầm máu điểm chọc trong vòng 5 phút
- Siêu âm kiểm tra lại
- Băng vùng chọc hút nang thận
- Sát trùng lại vùng chọc hút nang thận
- Cho người bệnh về giường nằm bất động 24 giờ
VI. THEO DÕI
Người bệnh cần được theo dõi mạch, nhiệt độ, huyết áp, màu sắc nước tiểu, vị trí chọc hút nang thận và toàn trạng trong 24giờ.
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau vị trí chọc hút: nếu đau nhiều có thể dùng thuốc giảm đau như paracetamol, nospa uống hoặc tiêm .
- Đái máu vi thể: không cần xử trí
- Đái máu đại thể
+ Đái máu ít: Truyền thêm Natriclorua 9% hoặc Glucose 5%, theo dõi chặt chẽ mạch, huyết áp, toàn trạng.
+ Nếu có đái máu nhiều gây tụt huyết áp cần truyền máu, hồi sức tích cực và dùng thuốc cầm máu tranxeamic acid 250mg x 2-4 ống, tiêm tĩnh mạch chậm.
TÀI LIỆU THAM KHẢO
1. Lang EK (1987). Renal cyst puncture studies. Urol Clin North Am. Feb 14(1), 91-102.
2. Onder Canguven, Cemal Goktas, Faruk Yencilek (2009). A New Technique for Simple Renal Cyst: Cystoretroperitoneal Shunt. Advances in Urology, 1-5.
3. Yi-Hsin Huang (2007). Which Method is Better for Simple Renal Cysts, Percutaneous Aspiration or Laparoscopic. Unroofing?. Controversy in Urology. JTUA 18(4), 203-205.
CHỌC HÚT NƯỚC TIỂU TRÊN XƯƠNG MU
I. ĐẠI CƯƠNG
Chọc hút nước tiểu trên xương mu là kỹ thuật lấy nước tiểu chẩn đoán và điều trị trong một số bệnh tiết niệu. Đây là một kỹ thuật đặc biệt vì vậy không nên chỉ định rộng rãi và chỉ áp dụng khi thực sự cần thiết.
II. CHỈ ĐỊNH
Cấy tìm vi khuẩn niệu làm kháng sinh đồ trong những trường hợp khó điều trị, đặc biệt ở trẻ em
Không đặt được sonde tiểu khi Người bệnh có bí tiểu và cầu bàng quang căng to
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Đang được điều trị với chống đông: Aspirin, Warfarin, Heparin
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ thực hiện thủ thuật
- Điều dưỡng: 01 điều dưỡng
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn loại không lỗ: 01 chiếc
- Mảnh vải nhựa đặt dưới mông Người bệnh
- Thuốc gây tê lidocain 2%: 04 ống
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 02 đôi
- Ống nghiệm: 04
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận tiết niệu và các xét nghiệm khác tùy theo nguyên nhân và chẩn đoán bệnh.
- Người bệnh có chỉ định chọc hút nước tiểu trên xương mu.
- Người bệnh và gia đình được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đối chiếu tên, tuổi
3. Thực hiện kỹ thuật
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật.
- Bác sỹ khám và có thể siêu âm để chắc chắn người bệnh có cầu bàng quang ở thời điểm tiến hành thủ thuật
- Bác sỹ rửa tay, mặc áo thủ thuật, đi găng vô trùng
- Người bệnh nằm ngửa, co chân, đầu gối co lên khoảng 60 độ, bàn chân đặt thoải mái
- Trải mảnh vải nhựa dưới mông người bệnh sau đó trải săng vô khuẩn không lỗ
- Sát trùng rộng toàn bộ vùng chuẩn bị làm thủ thuật
- Trải 01 săng vô khuẩn có lỗ
- Vị trí chọc: đường trắng giữa, trên khớp mu 1 cm
- Gây tê da và tổ chức dưới da vùng chọc hút nước tiểu
- Chọc kim thẳng đứng qua da và tổ chức dưới da. Khi kim đã qua thành bàng quang thì hút nước tiểu, bỏ đi 5 ml nước tiểu đầu để loại bỏ hồng cầu khi đầu kim đi qua thành bàng quang, tổ chức dưới da sau đó hút nước tiểu cho vào các ống nghiệm.
- Trong trường hợp Người bệnh bí đái thì có thể tiến hành hút bớt nước tiểu trong bàng quang ra ngoài để làm giảm áp lực trong bàng quang cho người bệnh.
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Theo dõi chảy máu vùng chọc hút.
VII. TAI BIẾN VÀ XỬ TRÍ
- Nhiễm trùng, rò nước tiểu
- Chảy máu: rất ít gặp. Nếu có chảy máu, ép chặt vị trí khoảng 15-30 phút sau đó băng cầm máu
- Chọc vào ruột và đại tràng: rất ít gặp, cho người bệnh nhịn ăn và chờ hồi phục.
TÀI LIỆU THAM KHẢO
1. Gardam MA, Amihod B, Orenstein P, et al. 1998. Overutilization of indwelling urinary catheters and the development of nosocomial urinary tract infections. Clin Perform Qual Health Care. 6:99.
2. Cravens DD, Zweig S. 2000. Urinary catheter management. Am Fam Physician. 61:369.
3. Holroyd-Leduc JM, Sands LP, Counsell SR, et al. 2005. Risk factors for indwelling urinary catheterization among older hospitalized patients without a specific medical indication for catheterization. J Patient Saf. 1:201.
4. Jain P, Parada JP, David A et al. 1995. Overuse of the indwelling urinary tract catheter in hospitalized medical patients. Arch Intern Med. 155:1425.
5. Givens CD, Wenzel RP. 1980. Catheter-associated urinary tract infections in surgical patients: a controlled study on the excess morbidity and costs. J Urol. 124:646.
CHỤP BÀNG QUANG CHẨN ĐOÁN TRÀO NGƯỢC BÀNG QUANG - NIỆU QUẢN
I. ĐẠI CƯƠNG
Chụp bàng quang chẩn đoán trào ngược bàng quang niệu quản là kỹ thuật bơm thuốc cản quang vào trong lòng bàng quang rồi chụp Xquang vùng tiểu khung ở các tư thế và các thì khác nhau.
II. CHỈ ĐỊNH
Nghi ngờ có trào ngược bàng quang - niệu quản…
III. CHỐNG CHỈ ĐỊNH
- Chống chỉ định tuyệt đối: không có
- Chống chỉ định tương đối: viêm nhiễm nặng vùng bàng quang, niệu đạo, hẹp khít niệu đạo
IV. CHUẨN BỊ
1. Người thực hiện: 1 bác sỹ,1 điều dưỡng, 1 kỹ thuật viên khoa chẩn đoán hình ảnh
2. Phương tiện, dụng cụ
- Máy chụp X quang, nếu có máy tăng sáng truyền hình là tốt nhất.
- Bông, cồn, dầu paraffin.
- Dung dịch sát khuẩn: Betadine (1lọ).
- Sonde tiểu, panh, kẹp: mỗi thứ 1 chiếc.
- Nước muối sinh lý: 1 chai 500ml
- Thuốc cản quang có iod tan trong nước (Telebrix,..)
- Găng vô trùng: 2 đôi
- Mũ, khẩu trang: 2 bộ
- Phim cỡ 13 x 18 cm hoặc 18 x 24cm: 6 tờ
3. Người bệnh
- Người bệnh nhịn đói khi làm thủ thuật
- Người bệnh được thụt tháo sạch trước
- Người bệnh đi tiểu hết trước khi chụp (hoặc dùng sonde tháo hết nước tiểu trong bàng quang Người bệnh).
- Giải thích Người bệnh yên tâm trong quá trình chụp, hướng dẫn Người bệnh bộc lộ vùng cần chụp.
4. Hồ sơ bệnh án: mang theo đầy đủ
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Tư thế Người bệnh: Người bệnh nằm ngửa.
- Chụp 1 phim hệ tiết niệu không chuẩn bị
- Đặt sonde tiểu cho Người bệnh để tháo hết nước tiểu trong bàng quang ra rồi từ từ bơm dung dịch thuốc cản quang 20- 30% (pha thuốc cản quang iod với nước muối sinh lý) đến khi đầy bàng quang (khoảng 300 ml) hoặc đến khi Người bệnh buồn tiểu.
- Rút hoặc kẹp sonde, chụp bàng quang ở các tư thế khác nhau các thì không rặn đái (Phát hiện trào ngược bàng quang niệu quản chủ động, đánh giá thành bàng quang, túi thừa bàng quang…), rặn đái (phát hiện trào ngược bàng quang niệu quản thụ động), trong tiểu (phát hiện hẹp niệu đạo), sau tiểu (phát hiện lượng nước tiểu tồn dư), nghiêng trái, nghiêng phải tùy theo từng trường hợp.
VI. ĐÁNH GIÁ KẾT QUẢ
1. Bình thường: Dung tích bàng quang 200-300 ml, thành bàng quang mềm mại, nhẵn, ranh giới rõ ràng trên xương mu.
2. Bệnh lý
- Thể tích bàng quang quá nhỏ < 50 - 100 ml.
- Hình ảnh trào ngược thành bàng quang niệu quản.
VII. BIẾN CHỨNG VÀ XỬ TRÍ
Nhiễm trùng ngược dòng: Uống nhiều nước và dùng kháng sinh.
TÀI LIỆU THAM KHẢO
1. Broghammer J and Wessells H. (2008) Acute management of bladder and urethral trauma. AUA Update Series, 27(24):222-224.
2. Scarpero HM, Koski M, Kaufman MR, et all (2009) Urodynamics best practices. AUA Update Series, 28(9):74-83.
3. Barbaric ZL. (1994) Principles of Genitourinary Radiology 2nd , New York: Thieme Medical.
4. Kuan JK, Porter J, Wessells H. (2006) Imaging for genitourinary trauma. AUA Update Series; 25(4):26-27.
DẪN LƯU BỂ THẬN QUA DA CẤP CỨU
I. ĐẠI CƯƠNG
Dẫn lưu bể thận qua da cấp cứu là thiết lập một đường dẫn lưu nước tiểu từ bể thận ra ngoài qua da qua đó giải quyết tình trạng ứ nước, ứ mủ bể thận nhằm giải quyết được tình trạng nhiễm trùng tại chỗ, hạn chế khả năng nhiễm trùng lan rộng hơn như nhiễm trùng máu, kéo dài thời gian nâng thể trạng cho người bệnh để tạo điều kiện cho việc giải quyết nguyên nhân gây tắc nghẽn.
II. CHỈ ĐỊNH
Tắc nghẽn đường bài xuất trên có thể do một trong các nguyên nhân:
- Bệnh ác tính: Ung thư tử cung, tuyến tiền liệt, xương chậu di căn, ung thư của hệ tiết niệu…
- Sỏi thận, sỏi niệu quản, viêm xơ hóa co thắt niệu quản
- Chít hẹp niệu quản sau phẫu thuật
- Viêm ứ mủ bể thận
- Tắc nghẽn đường bài xuất trong thai kỳ và chưa thể xử trí triệt để được nguyên nhân tắc nghẽn
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng không đáp ứng với điều trị
- Đang được điều trị với chống đông: Aspirin, Warfarin, Heparin.
- Khối u thận, lao thận.
- Bệnh toàn thể nặng tiên lượng tử vong.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ: 01 bác sỹ cầm đầu dò siêu âm và 01 bác sỹ thực hiện thủ thuật.
- 01 điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật.
2. Phương tiện
- Giường thủ thuật: 01
- Máy siêu âm với đầu dò Convex 3,5 MHz đã được sát khuẩn
- Túi camera vô khuẩn: 01 bộ
- Bộ Sonde dẫn lưu 6 -8F: 01 bộ
- Bộ dây truyền huyết thanh: 01 bộ
- Túi đựng nước tiểu: 01 chiếc
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn không có lỗ: 01 chiếc
- Thuốc gây tê lidocain 2%: 04 ống
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 03 đôi
- Ống nghiệm: 04
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận tiết niệu.
- Người bệnh có thể được chụp X quang hệ tiết niệu trong trường hợp sỏi đường tiết niệu.
- Người bệnh có biểu hiện nhiễm trùng, thận ứ mủ được dùng kháng sinh trước khi làm thủ thuật, thời gian và liều lượng tùy thuộc vào mức độ nhiễm trùng.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật dẫn lưu bể thận qua da.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh dược thử phản ứng với thuốc gây tê lidocain
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm nghiêng bộc lộ bên thận cần dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng định dẫn lưu
- Trải săng vô trùng loại có lỗ
- Định vị bằng siêu âm để tìm điểm đưa dẫn lưu vào bể thận.
- Gây tê vùng dẫn lưu
- Đưa sonde chuyên dụng vào bể thận dưới sự hướng dẫn của siêu âm. Dùng bơm 20 ml rút dịch trong bể thận ra ngoài.
- Lấy mẫu xét nghiệm dịch: sinh hóa, tế bào, cấy định danh vi khuẩn, PCR lao.
- Luồn ống dẫn lưu vào trong bể thận, rút nòng sonde và luồn sonde vào bể thận.
- Khi sonde dẫn lưu đã đặt đúng vị trí trong bể thận thì tiến hành nối sonde dẫn lưu với bộ dây truyền và túi đựng nước tiểu.
- Khâu cố định sonde dẫn lưu.
- Siêu âm kiểm tra lại vị trí sonde dẫn lưu trong bể thận.
- Băng vùng chân dẫn lưu.
- Cho người bệnh về giường bệnh.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Theo dõi dịch số lượng, tính chất, màu sắc qua sonde dẫn lưu
- Siêu âm lại thận - tiết niệu sau 24giờ
- Kháng sinh theo tình trạng bệnh.
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau
- Chảy máu:
+ Có thể chảy máu từ nhu mô hoặc từ mạch máu liên sườn. Chảy máu thông thường tự cầm và không ảnh hưởng đến huyết động.
+ Trường hợp chảy máu nghiêm trọng từ các nhánh của động mạch thận. Cần truyền máu để giúp ổn định tình trạng của Người bệnh. Nên tiến hành chụp mạch để xác định nguồn chảy máu và nút mạch nếu cần.
- Nhiễm khuẩn.
- Tổn thương cơ quan lân cận hiếm gặp ví dụ như đại tràng, trong hầu hết các trường hợp điều trị bảo tồn với kháng sinh và nhịn ăn.
TÀI LIỆU THAM KHẢO
1. Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207- 10
2. Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatment of Pyonephrosis. A comparative study apropos of 36 cases” . Ann Urol (Paris) 24 (4): pp.279 - 81.
3. Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
DẪN LƯU DỊCH QUANH THẬN DƯỚI SIÊU ÂM
I. ĐẠI CƯƠNG
Dịch quanh thận xuất hiện do nhiều nguyên nhân, với số lượng ít thường ít ảnh hưởng đến cấu trúc, chức năng của thận, nhưng nếu dịch quanh thận nhiều và tồn tại trong thời gian dài sẽ có nguy cơ gây chèn ép cấu trúc thận, lâu dần sẽ ảnh hưởng đến chức năng thận và gây xơ hóa cầu thận.
Dẫn lưu dịch quanh thận dưới hướng dẫn của siêu âm là một thủ thuật cần được tiến hành để lấy hết dịch quanh thận ra ngoài, giải phóng chèn ép thận nhằm phục hồi cấu trúc và chức năng của thận.
II. CHỈ ĐỊNH
- Dịch quanh thận dày ≥ 3 cm
- Có dấu hiệu chèn ép thận trên siêu âm
III. CHỐNG CHỈ ĐỊNH
Người bệnh có rối loạn đông máu
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ
- 01 điều dưỡng
2. Phương tiện
- Dung dịch Betadine sát trùng: 01lọ
- Thuốc gây tê lidocaine 2%: 04 ống (10mg/ml)
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 03 đôi
- Bộ đặt catheter tĩnh mạch trung tâm: 01 bộ
- Máy siêu âm với đầu dò Convex 3,5-5 MHz đã được sát khuẩn
- Săng vô khuẩn loại không lỗ: 04 chiếc
- Panh kẹp săng: 04 chiếc
- Bàn thủ thuật: 01 chiếc
- Túi ni lông vô khuẩn bọc đầu dò siêu âm: 01 bộ
3. Người bệnh
- Người bệnh được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận tiết niệu hoặc chụp cắt lớp vi tính xác định mức độ chèn ép thận và số lượng dịch.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết làm thủ thuật dẫn lưu dịch quanh thận.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh dược thử phản ứng với thuốc gây tê lidocaine.
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật.
- Người bệnh được nằm sấp hoặc nghiêng tùy theo vị trí dẫn lưu.
- Định vị bằng siêu âm để tìm điểm chọc hút dịch.
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật, đội mũ, đeo khẩu trang.
- Sát trùng da vùng dẫn lưu
- Trải săng vô trùng ở vị trí chọc hút dịch
- Gây tê vùng định dẫn lưu dịch
- Chọc kim dẫn đường của bộ đặt catheter vào khối dịch quanh thận dưới sự hướng dẫn của siêu âm.
- Luồn ống dẫn lưu vào khối dịch quanh thận, rút kim dẫn đường ra
- Rút thử qua ống dẫn lưu xem đã có dịch hay chưa
- Khi chắc chắn ống dẫn lưu đã vào tới vùng dịch quanh thận rồi thì tiến hành nối ống dẫn lưu với bộ dây truyền và túi đựng nước tiểu để đánh giá số lượng dịch ra chính xác.
- Khâu cố định sonde dẫn lưu
- Siêu âm kiểm tra lại
- Sát khuẩn lại vị trí dẫn lưu
- Băng vùng chân dẫn lưu
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Người bệnh cần được theo dõi mạch, nhiệt độ, huyết áp.
- Theo dõi màu sắc, số lượng dịch dẫn lưu
- Theo dõi vị trí dẫn lưu (chảy máu, nhiễm trùng)
- Theo dõi nước tiểu
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau vị trí dẫn lưu: nếu đau nhiều có thể dùng thuốc giảm đau như paracetamol, nospa uống hoặc tiêm .
- Đái máu vi thể: không cần xử trí
- Đái máu đại thể:
+ Đái máu ít: Truyền thêm Natriclorua 9% hoặc Glucose 5%, theo dõi chặt chẽ mạch, huyết áp, toàn trạng.
+ Nếu có đái máu nhiều gây tụt huyết áp cần truyền máu, hồi sức tích cực và dùng thuốc cầm máu.
TÀI LIỆU THAM KHẢO
1. Howard M. Richard, III, M.D (2004). Perirenal Transplant Fluid Collections. Semin Intervent Radiol. December 21(4), 235-237.
2. Pollak R, Veremis SA, Maddux MS and al (1988). The natural history of and therapy for perirenal fluid collections following renal transplantation. JUrol. Oct 140(4),716-720.
3. Rajani Gorantla, Anusheela Yalapati, Bhawna Dev and al (2010). Case report: Perinephric lymphangiomatosis. Indian J Radiol Imaging. August 20(3), 224-226.
DẪN LƯU NANG THẬN DƯỚI HƯỚNG DẪN SIÊU ÂM
I. ĐẠI CƯƠNG
Dẫn lưu dịch nang thận dưới hướng dẫn của siêu âm được áp dụng đối với nang thận có kích thước lớn. Đây là một thủ thuật cần được tiến hành nhằm dẫn lưu được hết dịch trong nang thận, làm giảm áp lực trong nang thận, phòng ngừa xuất hiện biến chứng xảy ra nếu nang thận quá to.
II. CHỈ ĐỊNH
- Kích thước nang thận ≥ 8 cm
- Có triệu chứng đau nhiều và chèn ép thận trên siêu âm
- Nang thận không thông với đài bể thận
- Nang thận to nhiễm trùng, không đáp ứng với điều trị nội khoa
III. CHỐNG CHỈ ĐỊNH
- Người bệnh có rối loạn đông máu.
- Nang thận thông với đài bể thận
- Người bệnh có bệnh lý khác không ổn định.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ
- 01 điều dưỡng
2. Phương tiện
- Dung dịch Betadine sát trùng: 01lọ
- Thuốc gây tê lidocaine 2%: 04 ống (10mg/ml)
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 3 đôi
- Máy siêu âm với đầu dò Convex 3,5-5 MHz đã được sát khuẩn
- Săng vô khuẩn không có lỗ: 04 chiếc
- Panh kẹp săng: 04 chiếc
- Bàn thủ thuật: 01 bàn
- Túi ni lông: vô khuẩn bọc đầu dò siêu âm: 01 bộ
- Bộ dẫn lưu: 01 bộ
- Bộ dây truyền huyết thanh: 01 bộ
- Túi đựng nước tiểu: 01 chiếc
3. Người bệnh
- Người bệnh được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận tiết niệu, chụp UIV hoặc chụp cắt lớp vi tính để loại trừ có thông từ nang thận với bể thận.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết làm thủ thuật
4. Hồ sơ bệnh án: hoàn thiện bệnh án và chẩn đoán
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được thử phản ứng với thuốc gây tê lidocaine.
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật.
- Định vị bằng siêu âm để tìm điểm dẫn lưu
- Người bệnh được nằm sấp hoặc nghiêng tùy vị trí dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng định dẫn lưu
- Trải săng vô trùng
- Gây tê vùng dẫn lưu
- Chọc kim dẫn đường vào nang thận dưới sự hướng dẫn của siêu âm
- Luồn ống dẫn lưu vào trong nang thận (có thể thay thế bằng catheter tĩnh mạch trung tâm một nòng), rút kim dẫn đường ra.
- Rút thử qua ống dẫn lưu xem đã có dịch nang thận ra hay chưa
- Lấy dịch trong nang làm các xét nghiệm
- Khi ống dẫn lưu đã vào tới nang thận thì tiến hành nối ống dẫn lưu với bộ dây truyền và túi đựng nước tiểu để đánh giá số lượng dịch ra chính xác
- Khâu cố định sonde dẫn lưu
- Siêu âm kiểm tra lại
- Sát khuẩn lại vùng dẫn lưu
- Băng vùng chân dẫn lưu
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Người bệnh cần được theo dõi mạch, nhiệt độ, huyết áp
- Theo dõi số lượng, màu sắc nước tiểu
- Theo dõi số lượng, màu sắc dịch dẫn lưu
- Theo dõi vị trí chọc dẫn lưu nang thận
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau vị trí chọc dẫn lưu: nếu đau nhiều có thể dùng thuốc giảm đau như paracetamol, nospa uống hoặc tiêm.
- Đái máu vi thể: không cần xử trí
- Đái máu đại thể
+ Đái máu ít: Truyền thêm Natriclorua 9% hoặc Glucose 5%, theo dõi chặt chẽ mạch, huyết áp, toàn trạng.
+ Nếu có đái máu nhiều gây tụt huyết áp cần truyền máu và dùng thuốc cầm máu và tìm nguyên nhân để xử trí. Tuy nhiên trường hợp này hiếm xảy ra.
- Dịch dẫn lưu có máu:
+ Kiểm tra lại dưới siêu âm xem vị trí đầu dẫn lưu có sai vị trí không để điều chỉnh kịp thời.
TÀI LIỆU THAM KHẢO
1. Mark J, Hogan M, Brian D et al. (2001). Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management. Radiology 218, 207- 210
2. Mosbah A, Siala A (1990). Percutaneous nephrostomy in the treatement of Pyonephrosis. A comparative study apropos of 36 cases . Ann Urol (Paris) 24 (4), 279 - 281.
3. Ogg CS, Pedersen JS (1969). Percutaneous Needle Nephrostomy. Bristish Medical Journal 4, 657 - 660.
4. Karim SS R, Samanta S, Aich RK et al. (2010). Percutaneous nephrostomy by direct puncture technique: An observational study. Indial journal of Nephology 20 (2), 84 - 88.
DẪN LƯU BỂ THẬN QUA DA DƯỚI HƯỚNG DẪN CỦA SIÊU ÂM
I. ĐẠI CƯƠNG
Dẫn lưu bể thận qua da dưới hướng dẫn siêu âm là dẫn lưu trực tiếp nước tiểu ra ngoài để nhu mô thận có cơ hội hồi phục chức năng, do đó bảo tồn được chức năng thận, giải quyết được tình trạng nhiễm trùng tại chỗ, hạn chế khả năng nhiễm trùng lan rộng hơn như nhiễm trùng máu... tạo điều kiện cho việc giải quyết nguyên nhân gây tắc nghẽn.
II. CHỈ ĐỊNH
Tắc nghẽn đường bài xuất trên có thể do một trong các nguyên nhân:
- Bệnh ác tính: Ung thư tử cung, tuyến tiền liệt, xương chậu di căn, ung thư của hệ tiết niệu…
- Sỏi thận, sỏi niệu quản, viêm xơ hóa co thắt niệu quản
- Chít hẹp niệu quản sau phẫu thuật
- Viêm ứ mủ bể thận
- Tắc nghẽn đường bài xuất trong thai kỳ và chưa thể xử trí triệt để được nguyên nhân tắc nghẽn
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng không đáp ứng với điều trị
- Đang được điều trị với chống đông: Aspirin, Warfarin, Heparin.
- Tăng huyết áp không kiểm soát được.
- Khối u thận, lao thận.
- Bệnh toàn thể nặng tiên lượng tử vong.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ: 1 bác sỹ cầm đầu dò siêu âm, 1 bác sỹ thực hiện đưa dẫn lưu vào bể thận
- 01 điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Máy siêu âm với đầu dò Convex 3,5 MHz đã được sát khuẩn
- Túi camera vô khuẩn: 1 bộ
- Bộ Sonde dẫn lưu 6 - 8F: 01 bộ
- Bộ dây truyền huyết thanh: 01 bộ
- Túi đựng nước tiểu: 01 chiếc
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại không lỗ: 04 chiếc
- Panh kẹp săng: 04 chiếc
- Thuốc gây tê lidocain 2%: 04 ống
- Nước muối sinh lý 0,9%: 1000ml
- Kim tiêm, bơm tiêm 5ml: 02 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 03 đôi
- Ống nghiệm: 04
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận-tiết niệu.
- Người bệnh có thể được chụp X quang hệ tiết niệu trong trường hợp sỏi đường tiết niệu hoặc có chụp cắt lớp vi tính trong các trường hợp ung thư gây chèn ép, có thể có MRI hoặc MSCT dựng hình niệu quản trong các trường hợp chít hẹp niệu quản.
- Người bệnh có biểu hiện nhiễm trùng, thận ứ mủ được dùng kháng sinh trước khi làm thủ thuật, thời gian và liều lượng tùy thuộc vào mức độ nhiễm trùng.
- Người bệnh và gia đình được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho Người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được thử phản ứng với thuốc gây tê lidocain
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm nghiêng bộc lộ bên thận cần dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng định dẫn lưu
- Trải săng vô trùng
- Định vị bằng siêu âm để tìm điểm đưa dẫn lưu vào bể thận
- Gây tê vùng dẫn lưu
- Đưa sonde chuyên dụng vào bể thận dưới sự hướng dẫn của siêu âm. Dùng bơm 20 ml rút dịch trong bể thận ra ngoài.
- Lấy mẫu xét nghiệm dịch: sinh hóa, tế bào, cấy định danh vi khuẩn, PCR lao nếu cần.
- Luồn ống dẫn lưu vào trong bể thận, rút nòng sonde và luồn sonde vào bể thận
- Khi sonde dẫn lưu đã đặt đúng vị trí trong bể thận thì tiến hành nối sonde dẫn lưu với bộ dây truyền và túi đựng nước tiểu
- Khâu cố định sonde dẫn lưu
- Siêu âm kiểm tra lại vị trí sonde dẫn lưu trong bể thận
- Băng vùng chân dẫn lưu
- Cho Người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở
- Kiểm soát đau
- Theo dõi dịch số lượng, tính chất, màu sắc qua sonde dẫn lưu
- Siêu âm lại thận - tiết niệu sau 24h
- Kháng sinh theo tình trạng bệnh
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau
- Chảy máu:
+ Có thể chảy máu từ nhu mô hoặc từ mạch máu liên sườn. Chảy máu thông thường tự cầm và không ảnh hưởng đến huyết động.
+ Trường hợp chảy máu nghiêm trọng từ các nhánh của động mạch thận. Cần truyền máu để giúp ổn định tình trạng của Người bệnh. Nên tiến hành chụp mạch để xác định nguồn chảy máu và nút mạch nếu cần.
- Nhiễm khuẩn
- Tổn thương cơ quan lân cận hiếm gặp ví dụ như đại tràng, trong hầu hết các trường hợp điều trị bảo tồn với kháng sinh và nhịn ăn.
TÀI LIỆU THAM KHẢO
1. Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207- 10
2. Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatment of Pyonephrosis. A comparative study apropos of 36 cases” . Ann Urol (Paris) 24 (4): pp.279 - 81.
3. Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
5. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
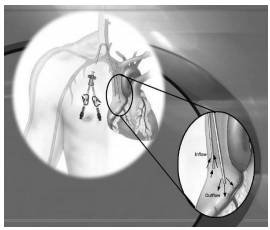
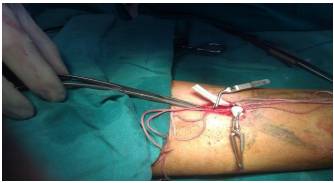
ĐẶT CATHETER TĨNH MẠCH CẢNH ĐỂ LỌC MÁU CẤP CỨU DƯỚI HƯỚNG DẪN SIÊU ÂM
I. ĐẠI CƯƠNG
 Đặt catheter tĩnh mạch cảnh dưới hướng dẫn của siêu âm có thể làm giảm tỷ lệ biến chứng, làm giảm số lần chọc vào tĩnh mạch và giảm thời gian làm thủ thuật. Đường vào tĩnh mạch thường được sử dụng catheter lọc máu hai nòng lớn đặt vào tĩnh mạch trung tâm lớn do vậy việc thủ thuật an toàn và nhanh chóng rất có ý nghĩa trong việc thiết lập chính xác đường vào mạch máu cho ở những Người bệnh có chỉ định cần lọc máu cấp cứu.
Đặt catheter tĩnh mạch cảnh dưới hướng dẫn của siêu âm có thể làm giảm tỷ lệ biến chứng, làm giảm số lần chọc vào tĩnh mạch và giảm thời gian làm thủ thuật. Đường vào tĩnh mạch thường được sử dụng catheter lọc máu hai nòng lớn đặt vào tĩnh mạch trung tâm lớn do vậy việc thủ thuật an toàn và nhanh chóng rất có ý nghĩa trong việc thiết lập chính xác đường vào mạch máu cho ở những Người bệnh có chỉ định cần lọc máu cấp cứu.
II. CHỈ ĐỊNH
Người bệnh có chỉ định cần đặt đường vào mạch máu để lọc máu cấp cứu.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng không đáp ứng với điều trị
- Đang được điều trị với chống đông: Aspirin, Warfarin, Heparin
- Bướu cổ lan tỏa
- Dị dạng xương đòn lồng ngực
- Đã có nhiều phẫu thuật vùng cổ, ngực
- Khí phế thủng
- Xuất huyết
- Bệnh toàn thể nặng tiên lượng tử vong
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ: 01 bác sỹ cầm đầu dò siêu âm, 01 bác sỹ thực hiện thủ thuật
- 01 điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện
- Giường thực hiện thủ thuật: 01 giường
- Máy siêu âm với đầu dò Convex 3,5 MHz đã được sát khuẩn
- Túi camera vô khuẩn: 01 bộ
- Catheter hai nòng lọc máu cấp cứu (short-term)
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn không có lỗ: 01 chiếc
- Thuốc gây tê lidocain 2%: 04ống
- Nước muối sinh lý 0,9%: 500ml
- Heparin 3-5 ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 03 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được thử phản ứng với thuốc gây tê lidocain
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa, đầu nghiêng tư thế Trendelenburg, đầu quay 45 độ về phía đối diện
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Sát trùng da vùng định đặt catheter
- Trải săng vô trùng loại có lỗ
- Xác định tam giác được tạo thành bởi hai đầu của cơ ức đòn chũm và xương ức
- Bắt mạch cảnh
- Định vị bằng siêu âm để tìm điểm đưa catheter vào tĩnh mạch cảnh
- Gây tê da và tổ chức dưới da vùng đặt catheter
- Bắt mạch cảnh. Chọc bên ngoài động mạch cảnh bằng kim thăm dò, góc chọc kim lên 30-450 so với Người bệnh, hướng về núm vú cùng bên trong khi vừa đi vừa hút chân không trong tay. Khi có máu trào ra, đánh dấu hướng và độ sâu của kim, rút kim thăm dò
- Đưa kim dẫn đường chính xác theo đường đi của kim thăm dò khi có máu tĩnh mạch ra luồn guide-wise. Đưa kim mở đường vào theo guide-wise sau đó dùng dao để mở đường qua da cho kim mở đường vào để mở đường vào tĩnh mạch. Rút kim mở đường vào tĩnh mạch và luồn catheter vào tĩnh mạch cảnh trong
- Rút guide-wise và dung bơm tiêm heparin bơm chậm vào hai nhánh catheter, thông thường khoảng 1,5 ml mỗi bên
- Khâu cố định chân catheter
- Băng vùng chân catheter
- Cho Người bệnh về giường bệnh
- Chụp X quang tim phổi thẳng cấp trước khi tiến hành lọc máu
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
Tai biến thường gặp nhất khi đặt catheter tĩnh mạch cảnh là chọc vào động mạch. Xử trí bằng tạm dừng thủ thuật, ép vào vị trí chọc khoảng 15 phút.
 Tai biến ít gặp hơn là tràn khí màng phổi, tràn dịch màng phổi, tràn máu màng phổi, tắc mạch khí… Theo dõi toàn trạng, chụp phổi thẳng, xử trí theo tình trạng tổn thương.
Tai biến ít gặp hơn là tràn khí màng phổi, tràn dịch màng phổi, tràn máu màng phổi, tắc mạch khí… Theo dõi toàn trạng, chụp phổi thẳng, xử trí theo tình trạng tổn thương.
![]() Nhiễm trùng: Dùng kháng sinh phổ rộng như cephalosporin thế hệ 3 hoặc cân nhắc sử dụng kháng sinh diệt liên cầu, tụ cầu như vancomycine…
Nhiễm trùng: Dùng kháng sinh phổ rộng như cephalosporin thế hệ 3 hoặc cân nhắc sử dụng kháng sinh diệt liên cầu, tụ cầu như vancomycine…
![]() Các bệnh lý tắc mạch, huyết khối liên quan đến đặt catheter tĩnh mạch cảnh trong rất hiếm gặp.
Các bệnh lý tắc mạch, huyết khối liên quan đến đặt catheter tĩnh mạch cảnh trong rất hiếm gặp.
TÀI LIỆU THAM KHẢO
1. Scott O. Trerotola. 2000. Hemodialysis Catheter Placement and Management. Radiology. 215:651-658.
2. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
3. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
I. ĐẠI CƯƠNG
Đặt sonde niệu đạo-bàng quang là thủ thuật dùng để chẩn đoán và điều trị trong một số bệnh tiết niệu. Đây là kỹ thuật sử dụng một ống thông đặt từ lỗ niệu đạo vào đến bàng quang để dẫn lưu nước tiểu ra ngoài.
II. CHỈ ĐỊNH
1. Bí tiểu
2. Để làm trống bàng quang trước khi phẫu thuật
3. Để bơm thuốc vào bàng quang trong điều trị chảy máu bàng quang hoặc nhiễm trùng bàng quang
4. Xác định khối lượng nước tiểu tồn dư khi không xác định được chính xác khi siêu âm
5. Chụp phát hiện tào ngược bàng quang niệu quản ngược dòng
6. Rửa bàng quang
7. Chuẩn bị cho nghiên cứu can thiệp đường tiết niệu dưới
8. Tiểu tiện không tự chủ
9. Chờ hồi phục tổn thương đường tiết niệu dưới sau phẫu thuật
III. CHỐNG CHỈ ĐỊNH
- Viêm niệu đạo cấp
- Hẹp niệu đạo
- Chấn thương vỡ niệu đạo, đứt niệu đạo
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ thực hiện thủ thuật
- Điều dưỡng: 01 người
2. Phương tiện
- Giường thực hiện thủ thuật: 01
- Sonde bàng quang: các loại kích cỡ tùy thuộc người bệnh
- Gel bôi trơn hoặc dầu paraffin
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn không có lỗ: 01 chiếc
- Mảnh vải nhựa đặt dưới mông người bệnh
- Nước muối sinh lý 0,9%: 100ml
- Kim tiêm, bơm tiêm 5ml: 01 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 02 đôi
- Ống nghiệm: 04
3. Người bệnh
Người bệnh và người bệnh được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Người bệnh nằm ngửa, co chân, đầu gối chống lên khoảng 600, bàn chân đặt thoải mái
- Trải mảnh vải nhựa dưới mông Người bệnh sau đó trải săng vô khuẩn không lỗ
- Sát trùng rộng toàn bộ bộ phận sinh dục và bàng quang
- Trải 01 săng vô khuẩn có lỗ bộc lộ vùng lỗ niệu đạo
-Dùng tay trái để tách hai mép âm hộ hoặc miệng sáo, tay này đã được coi như nhiễm khuẩn nên không dùng để cầm sonde.
- Đẩy sonde vào khoảng 6-8 cm sau đó xem nước tiểu đã chảy theo sonde ra ngoài chưa. Nếu đã thấy nước tiểu ra ngoài, điều chỉnh sonde và bơm cuff 10ml Natriclorua 9% cố định sonde tiểu.
- Dùng bơm 20 ml lấy nước tiểu vào các ống xét nghiệm.
- Nối sonde tiểu với túi đựng nước tiểu.
- Cho người bệnh về giường bệnh.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Theo dõi số lượng, màu sắc, tính chất nước tiểu trong 24h
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu niệu đạo do sang chấn
- Tổn thương niệu đạo do bơm cuff cố định khi sonde chưa được đặt đứng vị trí vào trong bàng quang. Xử trí: rút bơm cuff để chỉnh sonde lại đúng vị trí. Dùng thuốc giảm đau, chống viêm và theo dõi sự hồi phục.
- Nhiễm trùng: kháng sinh thích hợp như cephalosphorine hoặc quinolon.
- Phù nề niệu đạo do quá trình đặt sonde hoặc bơm bóng khi sonde vào chưa đúng vị trí. Xử trí: dùng thuốc giảm đau, chống viêm và theo dõi sự hồi phục.
TÀI LIỆU THAM KHẢO
1. Gardam MA, Amihod B, Orenstein P, et al. 1998. Overutilization of indwelling urinary catheters and the development of nosocomial urinary tract infections. Clin Perform Qual Health Care. 6:99.
2. Cravens DD, Zweig S. 2000. Urinary catheter management. Am Fam Physician. 61:369.
3. Holroyd-Leduc JM, Sands LP, Counsell SR, et al. 2005. Risk factors for indwelling urinary catheterization among older hospitalized patients without a specific medical indication for catheterization. J Patient Saf. 1:201.
4. Jain P, Parada JP, David A et al. 1995. Overuse of the indwelling urinary tract catheter in hospitalized medical patients. Arch intern med. 155:1425.
5. Givens CD, Wenzel RP. 1980. Catheter-associated urinary tract infections in surgical patients: a controlled study on the excess morbidity and costs. J Urol. 124:646.
ĐẶT CATHETER MÀNG BỤNG CẤP CỨU ĐỂ LỌC MÀNG BỤNG CẤP CỨU
I. ĐẠI CƯƠNG
Lọc màng bụng cấp cứu là một trong những biện pháp điều trị thay thế thận cấp cứu cho những người bệnh bị suy thận cấp do nhiều nguyên nhân khác nhau. Hiệu quả lọc được tạo ra do sự trao đổi một số chất giữa máu và dịch lọc trong ổ bụng thông qua màng bán thấm là màng bụng.
Kỹ thuật đặt catheter lọc màng bụng cấp cứu là đặt catheter vào ổ bụng để thiết lập đường dẫn dịch lọc màng bụng vào ổ bụng nhờ đó tiến hành lọc màng bụng (thẩm phân phúc mạc).
Có nhiều cách đặt catheter vào ổ bụng với những ưu nhược điểm khác nhau, để lọc màng bụng cấp cứu thường tiến đặt catheter lọc màng bụng qua da.
II. CHỈ ĐỊNH
Khi người bệnh bị suy thận cấp có chỉ định lọc máu cấp cứu
III. CHỐNG CHỈ ĐỊNH
- Người bệnh đã có can thiệp ngoại khoa trong ổ bụng
- Người bệnh có tình trạng viêm phúc mạc,
- Hiện đang bị nhiễm trùng ngoài da.
IV. CHUẨN BỊ
1. Người thực hiện: 1 bác sỹ, 1 điều dưỡng
2. Phương tiện:
- Bộ catheter Quinton hoặc Tenckhoff thẳng 1 cuff hoặc 2 cuff: 01 bộ
- Bộ dụng cụ đặt catheter bao gồm:
+ Trocat kim loại: 01 cái
+ Kim nong: 01 cái
+ Dẫn đường kim loại: 01 cái
+ Dao rạch da mở đường: 01 cái
- Bơm kim tiêm 5ml: 02 cái
- Gạc vô trùng: 01 gói (5 miếng)
- Bộ dây dẫn dịch nối với túi dịch lọc: 01 cái
- Dịch lọc màng bụng loại 1.5%: 01 túi
- Heparin 25000 UI: 01 lọ
- Thuốc gây tê Lidocain 2%: 02 ống
- Dung dịch sát trùng Betadine 10%: 01 lọ
- Găng vô khuẩn: 04 đôi
- Áo mổ: 02 cái
3. Kỹ thuật đặt catheter lọc màng bụng qua da được tiến hành trong phòng thủ thuật đảm bảo vô trùng.
4. Người bệnh
- Được giải thích về phương pháp điều trị và cách thức đặt catheter để đưa dịch lọc vào ổ bụng, ký giấy cam kết.
- Thụt tháo trước đó
- Đi tiểu hết
- Kháng sinh dự phòng nhiễm trùng nhóm Cephalosporin thế hệ I liều duy nhất
- Vệ sinh và sát trùng toàn bộ vùng da bụng
5. Hồ sơ bệnh án
Kiểm tra đủ thủ tục hành chính
V.CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ bệnh án xem có đầy đủ thủ tục hành chính trước khi tiến hành thủ thuật.
2. Kiểm tra người bệnh: tình trạng lâm sàng, chỉ định và chống chỉ định
3. Thực hiện kỹ thuật theo các bước:
+ Xác định vị trí trên đường trắng giữa, dưới rốn 2 cm
+ Gây tê tại chỗ
+ Rạch da mở đường vào ổ bụng vừa lỗ Troca (1 cm)
+ Nong đường vào
+ Đưa catheter có nòng kim loại vào ổ bụng đi sát thành bụng, hướng về phía túi cùng Douglas cho đến khi người bệnh có cảm giác tức vùng hạ vị. Rút kim nòng kim loại ra khỏi lòng catheter.
+ Khâu cố định catheter với thành bụng
+ Nối Catheter với bộ dây nối với túi dịch lọc màng bụng.
+ Cho dịch chảy vào ổ bụng với số lượng 1500 ml-2000 ml/túi có pha Heparrin 1000 UI/túi. Xả dịch ra ngay cho đến khi dịch trong.
VI. THEO DÕI
Theo dõi tình trạng bụng ngoại khoa, thủng ruột, dò rit dịch, mầu sắc dịch, sốt, cân bằng dịch, điện giải…
VII. TAI BIẾN VÀ XỬ TRÍ
Đau, chảy máu vào trong ổ bụng, thủng tạng rỗng, nhiễm trùng,…
Tùy vào từng tai biến để có biện pháp xử trí kịp thời.
TÀI LIỆU THAM KHẢO
1. Abdel - Aal AK, Joshi AK et all. (2009) Fluoroscopic and sonographic guidance to place peritoneal catheters: how we do it. Am J Roentgerol 192: 1085 - 1089.
2. Alvarez AC, Salman L et al. (2009) Peritoneal dialysis catheter insertion by interventional nephrologists. Adv Chronic Kidney Dis 16: 378 - 385.
3. Stegmayr B, (2006) Advantages and disadvantages of surgical placement of PD catheters with regard to other methods. Int J Artif Organs 29: 95-100.
ĐẶT ỐNG THÔNG NIỆU QUẢN QUA NỘI SOI (SONDE JJ)
I. ĐẠI CƯƠNG
- Đặt sonde JJ là thủ thuật luồn một ống rỗng bằng nhựa dẻo được thiết kế đặc biệt vào niệu quản và đưa lên bể thận.
- Mục đích:
+ Sonde JJ giúp nước tiểu có thể chảy từ thận xuống đến bàng quang. Bằng cách này, thận tiếp tục hoạt động và giảm tổn thương do tắc nghẽn, đồng thời tránh những cơn đau quặn dữ dội khi thận không được dẫn lưu tốt.
+ Sonde JJ còn bảo vệ niệu quản, giúp niệu quản lành vết thương.
+ Đặt sonde JJ có thể giúp niệu quản giãn rộng, giúp các tiếp cận vào niệu quản dễ thành công hơn.
II. CHỈ ĐỊNH
Khi có tắc nghẽn hoặc dự phòng tắc nghẽn ở niệu quản hoặc thận.
III. CHỐNG CHỈ ĐỊNH
Nhiễm khuẩn đường niệu: viêm bàng quang, viêm niệu đạo vì dễ gây viêm bể thận ngược dòng.
IV. CHUẨN BỊ
1. Người thực hiện: 1 bác sỹ, 1 điều dưỡng, 1 kỹ thuật viên Xquang
2. Phương tiện, dụng cụ:
- Máy Xquang
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động.
- Găng vô trùng 2 đôi
- Cồn Betadin sát trùng: 1 lọ
- Gạc vô trùng: 1 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
- Bộ sonde JJ: 1 bộ
- Thuốc gây mê hoặc gây tê tủy sống tùy từng trường hợp
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật, tiêm thuốc gây mê hoặc gây tê tủy sống
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Giảm đau cho Người bệnh: bằng tiêm thuốc gây mê hoặc gây tê tủy sống.
- Tư thế Người bệnh nằm theo tư thế sản khoa.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, xác định vị trí 2 lỗ niệu quản và quan sát tình trạng lỗ niệu quản cần đặt sonde JJ.
- Đưa sonde JJ ngược dòng từ niệu đạo vào bàng quang, lên niệu quản, lên bể thận qua ống soi bàng quang
- Kiểm tra vị trí của sonde JJ bằng XQuang.
VI. BIẾN CHỨNG VÀ XỬ TRÍ
- Nhiễm khuẩn ngược dòng: điều trị kháng sinh.
- Đái máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
- Thủng niệu quản: xử trí ngoại khoa
TÀI LIỆU THAM KHẢO
1. Dyer RB, Chen MY, Zagoria RJ, et all (2002) Complications of ureteral stent placement. Radiographics; 22:1005-1022
2. Ringel A, Richter S, Shalev M, Nissenkorn I. (2000) Late complications of ureteral stents. Eur Urol; 38:41-44
3. Maan Z, Patel D, Moraitis K, et al. (2010) Comparison of stent-related symptoms between conventional double-J stents and a new-generation thermoexpandable segmental metallic stent: a validated-questionnaire-based study. J Endourol; 24:589-593
4. Papatsoris AG, Buchholz N. (2010) A novel thermo-expandable ureteral metal stent for the minimally invasive management of ureteral strictures. J Endourol; 24:487-491
5. Akay AF, Aflay U, Gedik A, et all (2007) Risk factors for lower urinary tract infection and bacterial stent colonization in patients with a double J ureteral stent. Int Urol Nephrol; 39:95-98
ĐẶT CATHETER TĨNH MẠCH CẢNH ĐỂ LỌC MÁU CẤP CỨU
I. ĐẠI CƯƠNG
![]() Đặt catheter tĩnh mạch cảnh để lọc máu cấp cứu nhằm thiết lập đường vào mạch máu cho điều trị thay thế thận bằng lọc máu ở những người bệnh có chỉ định cần lọc máu cấp cứu.
Đặt catheter tĩnh mạch cảnh để lọc máu cấp cứu nhằm thiết lập đường vào mạch máu cho điều trị thay thế thận bằng lọc máu ở những người bệnh có chỉ định cần lọc máu cấp cứu.
II. CHỈ ĐỊNH
Người bệnh có chỉ định đặt đường vào mạch máu cho lọc máu cấp cứu
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng không đáp ứng với điều trị
- Đang được điều trị với chống đông: Aspirin, Warfarin, Heparin
- Tăng huyết áp không kiểm soát được
- Bướu cổ lan tỏa
- Dị dạng xương đòn lồng ngực
- Đã có nhiều phẫu thuật vùng cổ, ngực
- Khí phế thủng
- Xuất huyết
- Bệnh toàn thể nặng tiên lượng tử vong
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ: 1 bác sỹ thực hiện thủ thuật, 1 bác sỹ chuẩn bị dụng cụ và phụ
- 01 điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện
- Giường thực hiện thủ thuật: 1
- Catheter hai nòng lọc máu cấp cứu (short-term)
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn loại có lỗ: 1 chiếc
- Săng vô khuẩn không có lỗ: 1 chiếc
- Thuốc gây tê lidocain 2%: 4ống
- Nước muối sinh lý 0,9%: 500ml
- Heparin 3-5 ml
- Kim tiêm, bơm tiêm 5ml: 1 chiếc
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
- Người bệnh dược thử phản ứng với thuốc gây tê lidocain
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa, đầu nghiêng tư thế Trendelenburg, đầu quay 45 độ về phía đối diện
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Sát trùng da vùng định đặt catheter
- Trải săng vô trùng loại có lỗ
- Xác định tam giác được tạo thành bởi hai đầu của cơ ức đòn chũm và xương ức, bắt mạch cảnh
- Gây tê da và tổ chức dưới da vùng đặt catheter
- Bắt mạch cảnh. Chọc bên ngoài động mạch cảnh bằng kim thăm dò, góc chọc kim lên 30- 450 so với Người bệnh, hướng về núm vú cùng bên trong khi vừa đi vừa hút chân không trong tay. Khi có máu trào ra, đánh dấu hướng và độ sâu của kim, rút kim thăm dò
- Đưa kim dẫn đường chính xác theo đường đi của kim thăm dò khi có máu tĩnh mạch ra luồn guide-wise. Đưa kim mở đường vào theo guide-wise sau đó dùng dao để mở đường qua da cho kim mở đường vào để mở đường vào tĩnh mạch. Rút kim mở đường vào tĩnh mạch và luồn catheter vào tĩnh mạch cảnh trong.
- Rút guide-wise và dung bơm tiêm heparin bơm chậm vào hai nhánh catheter, thông thường khoảng 1,5 ml mỗi bên.
- Khâu cố định chân catheter
- Băng vùng chân catheter
- Cho Người bệnh về giường bệnh
- Chụp X quang tim phổi thẳng cấp trước khi tiến hành lọc máu
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
Tai biến thường gặp nhất khi đặt catheter tĩnh mạch cảnh là chọc vào động mạch. Xử trí bằng tạm dừng thủ thuật, ép khoảng 15 phút.
 Tai biến ít gặp hơn là tràn khí màng phổi, tràn dịch màng phổi, tràn máu màng phổi, tắc mạch khí, chẩy máu khoang sau phúc mạc. Theo dõi toàn trạng, chụp phổi thẳng, xử trí theo tình trạng tổn thương.
Tai biến ít gặp hơn là tràn khí màng phổi, tràn dịch màng phổi, tràn máu màng phổi, tắc mạch khí, chẩy máu khoang sau phúc mạc. Theo dõi toàn trạng, chụp phổi thẳng, xử trí theo tình trạng tổn thương.
Nhiễm trùng (liên quan đến đặt catheter, nhiễm trùng tại vị trí đặt, viêm mô tế bào). Dùng kháng sinh phổ rộng như cephalosporin thế hệ 3 hoặc cân nhắc sử dụng kháng sinh diệt liên cầu, tụ cầu như vancomycine…
![]() Các bệnh lý tắc mạch, huyết khối liên quan đến đặt catheter tĩnh mạch cảnh trong rất hiếm gặp.
Các bệnh lý tắc mạch, huyết khối liên quan đến đặt catheter tĩnh mạch cảnh trong rất hiếm gặp.
TÀI LIỆU THAM KHẢO
1.Scott O. Trerotola. 2000. Hemodialysis Catheter Placement and Management. Radiology. 215:651-658.
2. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
3. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
ĐẶT CATHETER HAI NÒNG CÓ CUFF, TẠO ĐƯỜNG HẦM ĐỂ LỌC MÁU
I. ĐẠI CƯƠNG
Khi có chỉ định điều trị thay thế chức năng thận, người bệnh cần có đường mạch máu sẵn sàng, thường là thông động tĩnh mạch. Hiện tại, đa số người bệnh khi có chỉ định lọc máu đều không có đường mạch máu sẵn sàng. Sử dụng Catheter đôi, có cuff, tạo đường hầm mang lại nhiều lợi ích: có thể sử dụng ngay sau khi đặt, độ ổn định cao, tuổi thọ của đường mạch máu khoảng 3-9 tháng phù hợp cho việc thiết lập đường mạch máu lâu dài.
II. CHỈ ĐỊNH
Người bệnh có chỉ định chạy thận nhân tạo và cần có đường mạch máu:
- Đường mạch máu tạm thời: suy thận cấp, chuẩn bị ghép thận, thẩm phân phúc mạc.
- Hỗ trợ đường mạch máu, hay tắc catheter của thẩm phân phúc mạc.
- Sử dụng trong thời gian chờ thông động tĩnh mạch trưởng thành.
- Sử dụng là đường mạch máu lâu dài: chống chỉ định thông động tĩnh mạch, thất bại trong làm thông động tĩnh mạch.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông-cầm máu: số đếm tiểu cầu <50.000/ml.
- Chống chỉ định tương đối: tiền sử hẹp tĩnh mạch trung tâm, người bệnh có nguy cơ nhiễm trùng cao/suy giảm miễn dịch.
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ thận học.
- 02 điều dưỡng.
2. Phương tiện
2.1. Thuốc
- Thuốc gây tê tại chỗ: Lidocain 1%.
- Thuốc an thần: Seduxen 10mg.
- Heparin 5000UI/ml.
2.2. Dụng cụ
- Bộ dụng cụ phẫu thuật thường.
- 01 bộ catheter đôi có cuff.
3. Người bệnh
- Người bệnh có thể được thực hiện theo điều trị nội trú hay ngoại trú
- Có đầy đủ các xét nghiệm cơ bản.
- Được giải thích rõ lý do thực hiện phẫu thuật, các lợi ích cũng như khó khăn của phương pháp.
- Người bệnh nhịn ăn trước 6 tiếng.
- Rửa tay bằng xà phòng diệt khuẩn.
4. Hồ sơ bệnh án
- Bệnh án chi tiết.
- Có đủ các xét nghiệm.
+ Đông máu cơ bản.
+ Huyết học, Sinh hóa, chức năng gan,…
V. CÁC BƯỚC TIẾN HÀNH
1. Chuẩn bị người bệnh
- Người bệnh được giải thích rõ toàn bộ quá trình phẫu thuật.
- Tư thế: nằm ngửa.
- Vị trí xâm nhập tĩnh mạch trung tâm được bộc lộ.
- Đặt máy theo dõi mạch, huyết áp, SPO2 trong quá trình thực hiện phẫu thuật.
- Sát trùng rộng (đường kính 40cm)
2. Phương pháp vô cảm
- Gây tê dưới da bằng Lidocain 1%.
3. Kỹ thuật (điển hình: đặt catheter đôi, có cuff, được tạo đường hầm vào tĩnh mạch cảnh trong bên phải).
| Vị trí: tĩnh mạch cảnh trong bên phải. (Hình 1 và Hình 2) |
|
|
| Hình 1: Vị trí catheter sẽ được đặt. |
|
|
|
| Hình 2: Vị trí vào tĩnh mạch cảnh trong bên phải | Hình 3: Luồn Guidewire vào tĩnh mạch cảnh trong. |
| - Vị trí ra khỏi da:1/4 trên ngoài thành ngực phải. - Thăm dò định vị vị trí tĩnh mạch trung tâm. - Dùng kim to xâm nhập tĩnh mạch trung tâm. - Luồn guidewire vào TMTT(Hình 3) - Xác định vị trí qua da của catheter. - Rạch ra, luồn ống nong đi ngầm dưới da. - Luồn catheter đi ngầm dưới da. (Hình 4) - Nong rộng đường xâm nhập tĩnh mạch trung tâm. - Đưa sheat vào tĩnh mạch trung tâm. (Hình 5) - Đưa catheter vào tĩnh mạch trung tâm qua sheat (Hình 6) |
|
| Hình 4: Luồn catheter đi ngầm dưới da đến vị trí vào TM | |
|
|
|
| Hình 5: Đưa sheat vào tĩnh mạch trung tâm. | Hình 6: Luồn catheter vào TMTT qua sheat. |
- Rút bỏ sheat. (Hình 7)
- Kiểm tra catheter. (Hình 8)
- Cố định catheter.
- Bởm rửa và kiểm tra lưu thông của catheter.
|
|
|
| Hình 7: Xé sheat đưa đưa ra ngoài. | Hình 8: Catheter đã được đặt vào TMTT. |
VI. THEO DÕI
1. Trong khi tiến hành thủ thuật: Theo dõi mạch,nhiệt độ, huyết áp, tri giác.
2. Sau khi tiến hành thủ thuật: theo dõi mạch,nhiệt độ, huyết áp, tri giác.
3. Chụp Xquang kiểm tra vị trí catheter.
TÀI LIỆU THAM KHẢO
1. Ingemar J.A. Davidson, 2008. Access for Dialysis: Surgical and Radiologic Procedures, 2nd edition (ISBN: 1-57059-627-1).
2. Oxford University Press, 2008. Oxford Textbook of Clinical Nephrology, p.1909- 1926(Third Edition 2008) (ISBN-10: 0198508247 ISBN-13: 978-0198508243).
3. Brenner and Rector, 2008. The Kidney, 2008.(ISBN 978-1-4160-3105-5).
ĐIỀU TRỊ PHÌ ĐẠI TUYẾN TIỀN LIỆT BẰNG KỸ THUẬT LASER PHÓNG BÊN
I. ĐẠI CƯƠNG
Phì đại lành tính tuyến tiền liệt còn gọi tăng trưởng lành tính tuyến tiền liệt là một bệnh thường gặp ở nam giới trên 45 tuổi gây ra hội chứng đường tiểu dưới.
Điều trị phì đại lành tính tuyến tiền liệt bằng kỹ thuật laser phóng bên là can thiệp sử dụng hiệu ứng quang nhiệt của laser với bước sóng phù hợp nhằm lấy bỏ mô tổ chức tuyến tiền liệt thông. Khoảng bước sóng laser phù hợp nhất cho tổ chức mô tuyến tiền liệt là 1000nm.
Việc dẫn truyền tia Laser nhiều cách: tiếp xúc, phóng thẳng... nhưng để quan sát tốt nhất khi dùng với hệ thống nội soi tiết niệu dưới, người ta sử dụng cách dẫn truyền phóng bên thông qua 1 gương gắn trên đầu dây dẫn nhằm chuyển hướng laser 700 cho phép can thiệp viên quan sát tốt nhất với ống kính 300.
II. CHỈ ĐỊNH
Người bệnh phì đại lành tính tuyến tiền liệt rối loạn tiểu tiện mức độ trung bình hoặc nặng có chỉ định phẫu thuật.
III. CHỐNG CHỈ ĐỊNH
- Thể tích tuyến tiền liệt > 60 gr.
- Đang có tình trạng nhiễm khuẩn tiết niệu.
- Hẹp niệu đạo.
- Các bệnh lý khác làm cho người bệnh không thể nằm tư thế sản khoa: gù, vẹo, gãy cổ xương đùi…
- Có các bệnh kèm theo gây ra hoặc việc điều trị gây rối loạn đông máu
- U bàng quang
- Ung thư tuyến tiền liệt.
IV. CHUẨN BỊ
1. Người thực hiện
- 2 bác sĩ chuyên khoa phẫu thuật tiết niệu, 2 điều dưỡng được huấn luyện về phẫu thuật nội soi.
- 1 bác sĩ gây mê, 1 kỹ thuật viên gây mê.
2. Phương tiện
- Phòng phẫu thuật tiêu chuẩn với bàn phẫu thuật phù hợp nội soi tiết niệu.
- Hệ thống laser diode Ceralas HPD 150, hãng Biolatec-CHLB Đức với bước sóng 980nm.
- Dây dẫn truyền laser: đường kính sợi quang là 600microm, đường kính toàn bộ là 1,95mm, đầu mút có gương chuyển hướng laser 700.
- Hệ thống máy soi.
- Bộ dụng cụ soi bàng quang cứng với Optic 300, 3 kênh: kênh nước vào và ra, kênh đưa dây dẫn.
- Dịch rửa dùng dung dịch NaCl 0,9% loại truyền tĩnh mạch, cần có thiết bị làm ấm dung dịch rửa nếu can thiệp vào mùa lạnh.
3. Người bệnh
- Kiểm soát đường máu, huyết áp, hỏi về tiền sử dị ứng thuốc.
- Tư vấn, giải thích cho người bệnh về các tai biến có thể xảy ra do gây mê, gây tê và do thủ thuật.
- Người bệnh ký giấy cam đoan lựa chọn thủ thuật sau khi đã được bác sỹ giải thích và hiểu rõ về thuận lợi và khó khăn của phương pháp.
- Khám hội chẩn trước phẫu thuật: hội chẩn chuyên khoa gây mê và ban lãnh đạo viện xét duyệt.
- Kháng sinh dự phòng trước và trong can thiệp.
- An thần bằng Seduxen 5mg x 2 viên tối trước.
- Thụt tháo bằng Microlismi 9gr x 2 tuýp trước phẫu thuật 45 phút.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục phẫu thuật thông thường: hồ sơ duyện can thiệp, giấy cam đoan có ký xác nhận của người bệnh và người nhà, bản hội chẩn duyệt can thiệp với chữ ký duyệt của lãnh đạo bệnh viện, các thành viên hội chẩn.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: đối chứng tên tuổi, số giường đúng người bệnh.
2. Kiểm tra người bệnh
Các thông số đường máu, huyết áp, tâm lý…các bất thường khác.
3. Thực hiện kỹ thuật
- Vô cảm bằng tê tủy sống.
- Đặt người bệnh theo tư thế sản khoa.
- Thực hiện khâu sát trùng da rộng bộ phận sinh dục, bụng ngang rốn, nửa trên đùi và vùng tầng sinh môn.
- Trải săng, lắp máy.
- Đặt máy soi niệu đạo bàng quang đánh giá tình trạng: niệu đạo, tuyến tiền liệt, bàng quang cùng 2 lỗ niệu quản đổ vào bàng quang.
- Tiến hành luồn dây dẫn Laser, khởi động máy phát laser, tiến hành can thiệp từng thuỳ với công suất khởi đầu 80W. Có thể tăng giảm công suất tùy theo đánh giá của can thiệp viên.
- Vừa quét bay hơi, vừa cầm máu các vị trí chảy từng thuỳ cho tới sát ụ núi.
- Bơm rửa cầm máu kỹ.
- Đặt sonde Foley 3 chạc số 18-22 tùy trường hợp. Nhỏ giọt bàng quang liên tục.
4. Các bệnh lý khác kèm theo
- Sỏi bàng quang: có thể tiến hành tán gắp sỏi bàng quang ngay trước khi tiến hành can thiệp laser phóng bên trong cùng 1 cuộc can thiệp.
- Hẹp niệu đạo: có thể nong bằng benique hoặc xẻ niệu đạo bằng laser phóng bên ngay trước khi tiến hành laser tuyến tiền liệt trong cùng 1 cuộc can thiệp.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Lưu thông sonde tiểu, tính chất màu sắc nước tiểu qua sond. Rút sonde sau 15giờ.
- Kháng sinh sau mổ 5 ngày.
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu nặng: rất hiếm, truyền máu nếu thiếu máu cấp, chuyển phẫu thuật mổ bóc tuyến tiền liệt.
- Thủng trực tràng: dừng can thiệp, đặt sond, kháng sinh mạnh, chuyển phẫu thuật dò bàng quang trực tràng có chuẩn bị sau.
- Cơn tăng huyết áp do hấp thu dịch rửa: Lợi tiểu trong can thiệp.
- Biến chứng xa hẹp niệu đạo: nong, xẻ vị trí hẹp.
TÀI LIỆU THAM KHẢO
1. Ngô Gia Hy (1984), Niệu học IV, NXB Y học.
2. Trần Đức Hòe (2003), Những kỹ thuật ngoại khoa trong tiết niệu, NXB khoa học kỹ thuật.
3. Hướng dẫn xử trí tăng sinh lành tính tuyến tiền liệt, Hội tiết niệu thận học Việt Nam, 2013.
4. Vũ Công Lập, Trần Công Duyệt, Đỗ Kiên Cường (1999), Đại cương về Laser y học và Laser ngoại khoa, Nhà xuất bản y học 12/1999, tr 13-23.
5. Philip M. Hanno, Alan J-Wein, Mc Graw- Hill. Clinical manual of Urology, International Edition, Medical Series
ĐIỀU TRỊ PHÌ ĐẠI TUYẾN TIỀN LIỆT BẰNG PHƯƠNG PHÁP PHÁT NHIỆT VI SÓNG QUA ĐƯỜNG NIỆU ĐẠO
I. ĐẠI CƯƠNG
Phì đại lành tính tuyến tiền liệt còn gọi tăng trưởng lành tính tuyến tiền liệt là một bệnh thường gặp ở nam giới trên 45 tuổi gây ra hội chứng đường tiểu dưới.
Điều trị phì đại lành tính tuyến tiền liệt bằng cách sử dụng phát nhiệt vi sóng qua đường niệu đạo (TUMT) phá hủy vùng mô chuyển tiếp của tuyến tiền liệt. Các ăng ten phát vi sóng được tích hợp trên 1 loại sond đặc biệt có bóng bơm như Foley. Người ta luồn loại sond này vào bàng quang, bơm bóng để giữ sond trong lòng bàng quang. Khi kéo nhẹ, bóng sẽ bị cổ bàng quang giữ lại, các ăng ten tích hợp ngay dưới bóng và vùng phát vi sóng sẽ là 1 đoạn cây ăng ten ngay dưới bóng giữ. Vi sóng sẽ phát nhiệt duy trì 60-800 C phá hủy vùng mô cần lấy đi. Kết thúc can thiệp, người ta sẽ đặt lưu sond Foley từ 3-5 ngày nhằm tránh bí tiểu do phù nề.
Để kiểm soát nhiệt vi sóng gây tổn thương vùng vỏ, bàng quang, trên loại sond này có tích hợp các cảm biến nhiệt được hiển thị trên màn hình: cảm biến nhiệt niệu đạo và cổ bàng quang. Cũng như vậy có 1 bộ cảm biến được đặt trong trực tràng áp sát tuyến tiền liệt, cảm biến sẽ tự ngắt nếu nhiệt độ trực tràng đạt 42,50 C.
Trong quá trình can thiệp, dịch rửa lạnh 8 độ C nhằm làm mát để duy trị nhiệt độ niệu đạo 39-410 C.
Đây là phương pháp điều trị tối thiểu dành cho Người bệnh ngoại trú hoặc Người bệnh có thể trạng không cho phép tiến hành các phương pháp điều trị ngoại khoa khác.
TUMT có quy trình tiến hành tốt với trang thiết bị của cơ sở y tế điều trị nội khoa.
II. CHỈ ĐỊNH
Người bệnh phì đại lành tính tuyến tiền liệt rối loạn tiểu tiện mức độ trung bình hoặc nặng có chỉ định phẫu thuật: PSA>12, QoL>3, Qmax <12 ml/s, PSA<4ng/ml
III. CHỐNG CHỈ ĐỊNH:
- Đang có tình trạng nhiễm khuẩn tiết niệu.
- Hẹp niệu đạo.
- Các bệnh lý khác làm cho người bệnh không thể nằm tư thế sản khoa: gù, vẹo, gãy cổ xương đùi…
- Có các bệnh kèm theo gây ra hoặc việc điều trị gây rối loạn đông máu
- U bàng quang
- Ung thư tuyến tiền liệt
IV. CHUẨN BỊ
1. Người thực hiện
2 bác sĩ chuyên khoa tiết niệu, 2 điều dưỡng được huấn luyện về nội soi.
2. Phương tiện
- Phòng soi tiết niệu tiêu chuẩn có trang bị monitoring.
- Dụng cụ trong thủ thuật TUMT bao gồm:
+ Máy TUMT Prostation, Urowave….
+ Ống thông phát nhiệt vi sóng niệu đạo bàng quang thông thường 21F.
+ Catheter cảm biến nhiệt trực tràng.
+ Dịch rửa được làm lạnh 8 độ C.
3. Người bệnh
- Kiểm soát đường máu, huyết áp, hỏi về tiền sử dị ứng thuốc.
- Tư vấn, giải thích cho người bệnh về các tai biến có thể xảy ra do gây tê và do thủ thuật.
- Người bệnh ký giấy cam đoan lựa chọn thủ thuật sau khi đã được bác sỹ giải thích và hiểu rõ về thuận lợi và khó khăn của phương pháp.
- Khám hội chẩn trước can thiệp: hội chẩn ban lãnh đạo viện xét duyệt.
- Kháng sinh dự phòng trước và trong can thiệp.
- An thần bằng Seduxen 5mg x 2 viên tối trước.
- Thụt tháo bằng Microlismi 9gr x 2 tuýp trước can thiệp 45 phút.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục can thiệp thông thường: hồ sơ duyện can thiệp, giấy cam đoan có ký xác nhận của người bệnh và người nhà, bản hội chẩn duyệt can thiệp với chữ ký duyệt của lãnh đạo bệnh viện, các thành viên hội chẩn.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: đối chứng tên tuổi, số giường đúng người bệnh.
2. Kiểm tra người bệnh: các thông số đường máu, huyết áp, tâm lý…các bất thường khác.
3. Thực hiện kỹ thuật
- Vô cảm bằng tiền mê với 10 mg Diazepam tĩnh mạch.
- Giảm đau trong can thiệp bằng 1gr Paracetamol đường tĩnh mạch.
- Đặt người bệnh theo tư thế sản khoa.
- Thực hiện khâu sát trùng da rộng bộ phận sinh dục, bụng ngang rốn, nửa trên đùi và vùng tầng sinh môn.
- Trải săng, lắp máy.
- Gây tê tại chỗ bằng 10-20 ml Gel Xylocaine 2% niệu đạo.
- Đặt ống thông TUMT vào bằng quang, bơm bóng giữ, kéo nhẹ, cố định ống thông. Đặt bóng có gắn 5 cảm biến vào lòng trực tràng.
- Tiến hành phát nhiệt vi sóng, điều khiển công suất căn cứ vào các hiển thị nhiệt của các cảm biến nhiệt niệu đạo và trực tràng. Thời gian phát nhiệt tùy theo tuyến, trung bình 30 phút.
- Đặt sonde Foley 3 chạc số 18-22 tùy trường hợp. Lưu sonde 3-5 ngày.
4. Các bệnh lý khác kèm theo
- Sỏi bàng quang: có thể tiến hành tán gắp sỏi bàng quang ngay trước khi tiến hành can thiệp TUMT trong cùng 1 cuộc can thiệp.
- Hẹp niệu đạo: có thể nong bằng benique ngay trước khi tiến hành TUMT trong cùng 1 cuộc can thiệp.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Lưu thông sonde tiểu, tính chất màu sắc nước tiểu qua sonde. Rút sonde sau 3- 5 ngày.
- Kháng sinh sau can thiệp 5 ngày.
VII. TAI BIẾN VÀ XỬ TRÍ
- Bí tiểu: hay xảy ra do can thiệp gây phù nề nặng đặc biệt trên các tuyến to và kéo dài cần lưu thông tiểu dài.
- Nhiễm trùng do hoại tử mô bong tróc và do lưu thông tiểu dài cần làm kháng sinh phổ rộng hoặc theo kháng sinh đồ.
- Đau kéo dài sau can thiệp: giảm đau thần kinh.
- Tiểu không tự chủ do tổn thương cơ thắt ngoài: bơm keo sinh học hoặc phẫu thuật cấy van.
- Các tai biến ít gặp khác: thủng bàng quang, chấn thương niệu đạo, viêm tuyến tiền liệt, hẹp niệu đạo…
TÀI LIỆU THAM KHẢO
1. Ngô Gia Hy (1984), Niệu học IV, NXB Y học
2. Trần Đức Hòe (2003), Những kỹ thuật ngoại khoa trong tiết niệu, NXB khoa học kỹ thuật.
3. Hướng dẫn xử trí tăng sinh lành tính tuyến tiền liệt, Hội tiết niệu thận học Việt Nam, 2013
4. Philip M. Hanno, Alan J-Wein, Mc Graw- Hill. Clinical manual of Urology, International Edition, Medical Series
ĐIỀU TRỊ PHÌ ĐẠI XƠ HẸP CỔ BÀNG QUANG BẰNG KỸ THUẬT LASER PHÓNG BÊN
I. ĐẠI CƯƠNG
Xơ hẹp cổ bàng quang hay chít hẹp cổ bàng quang là bệnh lý nguyên phát hoặc thứ phát sau can thiệp ngoại khoa đường niệu dưới, do bệnh lý sỏi bàng quang hoặc do viêm. Cơ chế bệnh sinh là sự tăng sinh mô xơ, mô liên kệt hoặc mô cơ trơn tại vùng cổ bàng quang khiến cổ bàng quang bị thu hẹp, bị đẩy cao cản trở hiệu quả tổng xuất nước tiểu của bàng quang. Bệnh được biểu hiện với các triệu chứng của hội chứng đường tiểu dưới.
Điều trị xơ hẹp cổ bàng quang kỹ thuật laser phóng bên là can thiệp sử dụng hiệu ứng quang nhiệt của laser với bước sóng phù hợp nhằm lấy bỏ mô tổ chức vùng cổ bàng quang, mở rộng cổ và hạ thấp cổ bàng quang. Khoảng bước sóng laser phù hợp nhất cho tổ chức mô tuyến tiền liệt là 1000nm.
Việc dẫn truyền tia Laser nhiều cách: tiếp xúc, phóng thẳng... nhưng để quan sát tốt nhất khi dùng với hệ thống nội soi tiết niệu dưới, người ta sử dụng cách dẫn truyền phóng bên thông qua 1 gương gắn trên đầu dây dẫn nhằm chuyển hướng laser 700 cho phép can thiệp viên quan sát tốt nhất với ống kính 300.
II. CHỈ ĐỊNH
- Người bệnh xơ hẹp cổ bàng quang có rối loạn tiểu tiện mức độ trung bình hoặc nặng có chỉ định phẫu thuật: , IPSS > 12 điểm, QoL > 3 điểm, P tuyến tiền liệt< 30gr, soi bàng quang có chít hẹp vùng cổ bàng quang, PSA< 4ng/ml
III. CHỐNG CHỈ ĐỊNH
- Thể tích tuyến tiền liệt >= 30 gr.
- Đang có tình trạng nhiễm khuẩn tiết niệu.
- Hẹp niệu đạo.
- Các bệnh lý khác làm cho người bệnh không thể nằm tư thế sản khoa: gù, vẹo, gãy cổ xương đùi…
- Có các bệnh kèm theo gây ra hoặc việc điều trị gây rối loạn đông máu
- U bàng quang, ung thư tuyến tiền liệt
IV. CHUẨN BỊ
1. Người thực hiện
- 2 bác sĩ chuyên khoa tiết niệu, 2 điều dưỡng được huấn luyện về nội soi tiết niệu.
- 1 bác sĩ gây mê, 1 kỹ thuật viên gây mê.
2. Phương tiện
- Phòng phẫu thuật tiêu chuẩn với bàn phẫu thuật phù hợp nội soi tiết niệu.
- Hệ thống laser diode Ceralas HPD 150, hãng Biolatec-CHLB Đức với bước sóng 980nm.
- Dây dẫn truyền laser: đường kính sợi quang là 600microm, đường kính toàn bộ là 1,95mm, đầu mút có gương chuyển hướng laser 700.
- Hệ thống máy soi.
- Bộ dụng cụ soi bàng quang cứng với Optic 300, 3 kênh: kênh nước vào và ra, kênh đưa dây dẫn.
- Dịch rửa dùng dung dịch NaCl 0,9% loại truyền tĩnh mạch, cần có thiết bị làm ấm dung dịch rửa nếu can thiệp vào mùa lạnh.
3. Người bệnh
- Kiểm soát đường máu, huyết áp. Khai thác tiền sử dị ứng, cơ địa sẹo lồi.
- Tư vấn, giải thích cho người bệnh về các tai biến có thể xảy ra do gây mê, gây tê và do thủ thuật.
- Người bệnh ký giấy cam đoan lựa chọn thủ thuật sau khi đã được bác sỹ giải thích và hiểu rõ về thuận lợi và khó khăn của phương pháp.
- Khám hội chẩn trước can thiệp: hội chẩn chuyên khoa gây mê và ban lãnh đạo viện xét duyệt.
- Kháng sinh dự phòng trước và trong can thiệp.
- An thần bằng Seduxen 5mg x 2 viên tối trước.
- Thụt tháo bằng Microlismi 9gr x 2 tuýp trước can thiệp 45 phút.
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục can thiệp thông thường: hồ sơ duyện can thiệp, giấy cam đoan có ký xác nhận của người bệnhvà người nhà, bản hội chẩn duyệt can thiệp với chữ ký duyệt của lãnh đạo bệnh viện, các thành viên hội chẩn.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: đối chứng tên tuổi, số giường đúng người bệnh.
2. Kiểm tra người bệnh: các thông số mạch, huyết áp, đường máu, tâm lý và các bất thường khác…
3. Thực hiện kỹ thuật
- Vô cảm bằng tê tủy sống.
- Đặt người bệnh theo tư thế sản khoa.
- Thực hiện khâu sát trùng da rộng bộ phận sinh dục, bụng ngang rốn, nửa trên đùi và vùng tầng sinh môn.
- Trải săng, lắp máy.
- Đặt máy soi niệu đạo bàng quang đánh giá tình trạng: niệu đạo, tuyến tiền liệt, bàng quang cùng 2 lỗ niệu quản đổ vào bàng quang, đặc biệt vùng cổ bàng quang: mức độ hẹp, mức độ ccỏ bàng quang bị đẩy cao.
- Tiến hành luồn dây dẫn Laser, khởi động máy phát laser, công suất ban đầu mặc định 80W, có thể tăng giảm công suất tùy can thiệp viên. Tiến hành can thiệp mở rộng cổ bàng quang từ vị trí 6giờ sang 2 bên, mở rộng tới sát ụ núi. Tiếp tục hạ cổ bàng quang tối đa tới gần bằng mặt phẳng tam giác cổ bàng quang.
- Vừa quét bay hơi, vừa cầm máu các vị trí chảy máu cho tới sát ụ núi.
- Bơm rửa cầm máu kỹ.
- Đặt sonde Foley 3 chạc số 16 - 18 tùy trường hợp.
- Nhỏ giọt bàng quang liên tục bằng dung dịch NaCl 0,9%.
4. Các bệnh lý khác kèm theo
- Sỏi bàng quang: có thể tiến hành tán gắp sỏi bàng quang ngay trước khi tiến hành can thiệp laser phóng bên trong cùng 1 cuộc can thiệp.
- Hẹp niệu đạo: có thể nong bằng benique hoặc xẻ niệu đạo bằng laser phóng bên ngay trước khi tiến hành laser phóng bên vùng hẹp cổ bàng quang trong cùng 1 cuộc can thiệp.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Lưu thông sonde tiểu, tính chất màu sắc nước tiểu qua sonde.
- Rút sonde sau 15giờ.
- Kháng sinh sau mổ 5 ngày.
VII. TAI BIẾN VÀ XỬ TRÍ
- Thủng trực tràng: hay gặp khi hạ cổ bàng quang, dừng can thiệp, đặt sonde, kháng sinh mạnh, chuyển phẫu thuật dò bàng quang trực tràng có chuẩn bị sau.
- Cơn tăng huyết áp do hấp thu dịch rửa: rất hiếm, lợi tiểu trong can thiệp.
- Biến chứng xa hẹp niệu đạo: nong, xẻ vị trí hẹp.
- Xơ chít hẹp cổ bàng quang tái phát: do cơ địa xơ hóa, dự phòng bằng dùng Corticoid liều thấp toàn thân hoặc tiêm Corticoid liều thấp bằng nội soi tại cổ bàng quang sau can thiệp 10 ngày.
TÀI LIỆU THAM KHẢO
1. Ngô Gia Hy (1984). Niệu học IV, NXB Y học.
2. Trần Đức Hòe (2003). Những kỹ thuật ngoại khoa trong tiết niệu, NXB khoa học kỹ thuật.
3. Hướng dẫn xử trí tăng sinh lành tính tuyến tiền liệt, Hội tiết niệu thận học Việt Nam, 2013.
4. Vũ Công Lập, Trần Công Duyệt, Đỗ Kiên Cường (1999). Đại cương về Laser y học và Laser ngoại khoa, Nhà xuất bản y học 12/1999, Tr13-23.
5. Philip M. Hanno, Alan J-Wein, Mc Graw- Hill. Clinical manual of Urology, International Edition, Medical Series
6. Nahum Silber, MD, and Cirro Servadio, Md. Neodymium: YAG laser treatment of bladder neck conctracture following prosattectomey, Laser in Surgery and Medicine 12: 370-374
ĐIỀU TRỊ PHÌ ĐẠI TUYẾN TIỀN LIỆT BẰNG KỸ THUẬT BỐC HƠI BẰNG KIM QUA NIỆU ĐẠO
I. ĐẠI CƯƠNG
Phì đại lành tính tuyến tiền liệt còn gọi tăng trưởng lành tính tuyến tiền liệt là một bệnh thường gặp ở nam giới trên 45 tuổi gây ra hội chứng đường tiểu dưới.
Điều trị phì đại lành tính tuyến tiền liệt bằng cách bốc hơi mô tuyến tiền liệt bằng kim sử dụng dòng điện gian mô tần số thấp qua đường niệu đạo (TUNA) cắm sâu vào mô tuyến, dòng điện đôt nóng 1 vùng khoảng 100-110 độ C gây bốc hơi tổ chức.
Đây là phương pháp điêu trị tối thiểu dành cho Người bệnh ngoại trú hoặc Người bệnh có thể trạng không cho phép tiến hành các phương pháp điều trị ngoại khoa khác.
TUNA có quy trình tiến hành tốt với trang thiết bị của cơ sở y tế điều trị nội khoa.
II. CHỈ ĐỊNH
- Người bệnh phì đại lành tính tuyến tiền liệt rối loạn tiểu tiện mức độ trung bình hoặc nặng có chỉ định phẫu thuật: PSA>12, QoL>3, Qmax<12 ml/s, PSA<4ng/ml.
III. CHỐNG CHỈ ĐỊNH
- Đang có tình trạng nhiễm khuẩn tiết niệu.
- Hẹp niệu đạo.
- Các bệnh lý khác làm cho Người bệnh không thể nằm tư thế sản khoa: gù, vẹo, gãy cổ xương đùi…
- Có các bệnh kèm theo gây ra hoặc việc điều trị gây rối loạn đông máu
- U bàng quang
- Ung thư tuyến tiền liệt
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ chuyên khoa tiết niệu, 02 điều dưỡng được huấn luyện về nội soi.
2. Phương tiện
- Phòng soi tiết niệu tiêu chuẩn có trang bị monitoring.
- Dụng cụ trong thủ thuật TUNA bao gồm:
+ 1 vỏ máy soi cứng chuyên biệt 22F được gắn với máy phát tần số radio. + 1 cây cần lõi có đầu hơi cong, gắn 2 kim TUNA.
+ Máy phát dòng điện tần số radio thấp
- Hệ thống quang học.
- Dịch rửa dùng dung dịch NaCl 0,9% loại truyền tĩnh mạch.
3. Người bệnh
- Kiểm soát đường máu, huyết áp, hỏi về tiền sử dị ứng thuốc.
- Tư vấn, giải thích cho người bệnh về các tai biến có thể xảy ra do gây tê và do thủ thuật
- Người bệnh ký giấy cam đoan lựa chọn thủ thuật sau khi đã được bác sỹ giải thích và hiểu rõ về thuận lợi và khó khăn của phương pháp
- Khám hội chẩn trước can thiệp: hội chẩn ban lãnh đạo viện xét duyệt.
- Kháng sinh dự phòng trước và trong can thiệp.
- An thần bằng Seduxen 5mg x 2 viên tối trước.
- Thụt tháo bằng Microlismi 9gr x 2 tuýp trước can thiệp 45 phút.
4. Hồ sơ bệnh án
- Bệnh án được hoàn thiện với các thủ tục can thiệp thông thường: hồ sơ duyện can thiệp, giấy cam đoan có ký xác nhận của người bệnh và người nhà, bản hội chẩn duyệt can thiệp với chữ ký duyệt của lãnh đạo bệnh viện, các thành viên hội chẩn.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: đối chứng tên tuổi, số giường đúng người bệnh.
2. Kiểm tra người bệnh: các thông số đường máu, huyết áp, tâm lý…các bất thường khác.
3. Thực hiện kỹ thuật
- Vô cảm bằng tiền mê với 10 mg Diazepam tĩnh mạch.
- Đặt người bệnh theo tư thế sản khoa.
- Thực hiện khâu sát trùng da rộng bộ phận sinh dục, bụng ngang rốn, nửa trên đùi và vùng tầng sinh môn.
- Trải săng, lắp máy.
- Gây tê tại chỗ bằng 10 ml Gel Xylocaine 2% niệu đạo.
- Đặt máy soi niệu đạo bàng quang đánh giá tình trạng: niệu đạo, tuyến tiền liệt, bàng quang cùng 2 lỗ niệu quản đổ vào bàng quang, xác định 2 mặt phẳng mốc:
+ Mốc trên là mặt phẳng ngang dưới cổ bàng quang 1 cm.
+ Mốc dưới là mặt phẳng ngang trên ụ núi 1 cm.
+ Chiều sâu của kim cắm được xác định bằng bán kính chiều ngang tuyến tiền liệt trừ đi 6mm.
- Tiến hành cắm kim trên từng thùy, khởi động máy phát mỗi lần cắm kim ban đầu với công suất 3W, tăng dần trong 4-5 phút. Trong quá trình dùng dịch rửa bằng dung dịch NaCl 0,9%. Quy trình cắm kim và phát dòng điện lặp lại đến mốc dưới của từng thùy.
- Đặt sond Foley 3 chạc số 18-22 tùy trường hợp.
4. Các bệnh lý khác kèm theo
- Sỏi bàng quang: có thể tiến hành tán gắp sỏi bàng quang ngay trước khi tiến hành can thiệp laser phóng bên trong cùng 1 cuộc can thiệp.
- Hẹp niệu đạo: có thể nong bằng benique ngay trước khi tiến hành TUNA tuyến tiền liệt trong cùng 1 cuộc can thiệp.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Lưu thông sonde tiểu, tính chất màu sắc nước tiểu qua sond. Rút sonde sau 3 ngày.
- Kháng sinh sau mổ 5 ngày.
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu nặng: rất hiếm, truyền máu nếu thiếu máu cấp, chuyển phẫu thuật mổ bóc tuyến tiền liệt.
- Thủng trực tràng: dừng can thiệp, đặt sonde, kháng sinh mạnh, chuyển phẫu thuật dò bàng quang trực tràng có chuẩn bị sau.
- Cơn tăng huyết áp do hấp thu dịch rửa: Lợi tiểu trong can thiệp.
- Biến chứng xa hẹp niệu đạo: nong, xẻ vị trí hẹp.
TÀI LIỆU THAM KHẢO
1. Ngô Gia Hy (1984). Niệu học IV, NXB Y học.
2. Trần Đức Hòe (2003). Những kỹ thuật ngoại khoa trong tiết niệu, NXB khoa học kỹ thuật.
3. Hướng dẫn xử trí tăng sinh lành tính tuyến tiền liệt, Hội tiết niệu thận học Việt Nam, 2013
4. Philip M. Hanno, Alan J-Wein, Mc Graw- Hill. Clinical manual of Urology, International Edition, Medical Series
I. ĐẠI CƯƠNG
Là đo lượng nước tiểu của Người bệnh trong thời gian 24giờ
II. CHỈ ĐỊNH
- Định lượng protein niệu, ure niệu, creatinin niệu, điện giải niệu… 24giờ
- Tính bilan dịch vào ra
- Theo dõi số lượng và tính chất của nước tiểu
III. CHỐNG CHỈ ĐỊNH
Không có
IV. CHUẨN BỊ
1. Người thực hiện: điều dưỡng hoặc kỹ thuật viên
2. Phương tiện
- Một bình nhựa có thể tích khoảng 3-5 lít
- Bình thủy tinh có vạch chia thể tích
- Hóa chất bảo quản: Acid HCl 1%
- Gạc vô trùng
- Dung dịch vô khuẩn
- Găng tay không vô khuẩn loại dùng 1 lần
3. Người bệnh: giải thích cho người bệnh lý do và qui trình đo nước tiểu 24giờ
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
3.1. Đối với người bệnh tiểu tự chủ
- Giải thích cho Người bệnh mục đích cần đo nước tiểu 24 giờ.
- Buổi sáng sớm thức dậy đi tiểu bỏ hết (ví dụ thức dậy lúc 6h sáng thì lấy nước tiểu đến 6h sáng hôm sau).
- Kể từ lần đi tiểu kế tiếp, tất cả nước tiểu được gom vào bình chứa (kể cả nước tiểu hứng được lúc đi đại tiện).
- Sáng hôm sau thức dậy đi tiểu lần cuối vào bình chứa.
- Đo thể tích nước tiểu trong 24 giờ.
- Khuấy đều nước tiểu trong bình, lấy một mẫu nước tiểu cho các xét nghiệm cần thiết.
3.2. Đối với người bệnh đặt sonde tiểu
- Giải thích cho Người bệnh và người nhà về thủ thuật
- Rửa tay bằng dung dịch sát khuẩn
- Đeo găng tay thường loại dùng 1 lần để đề phòng nước tiểu bị nhiễm bẩn.
- Sát trùng đầu túi đựng nước tiểu bằng gạc có dung dịch sát khuẩn để tránh làm nhiễm bẩn nước tiểu.
- Tháo nước tiểu từ túi đựng nước tiểu vào bình chứa, có thể lặp lại nhiều lần trong ngày nếu túi nước tiểu quá đầy.
- Đo lượng nước tiểu và quan sát tính chất của nước tiểu
- Khuấy đều nước tiểu trong bình, lấy một mẫu nước tiểu cho các xét nghiệm cần thiết.
4. Ghi hồ sơ
- Số lượng nước tiểu 24 giờ.
- Tên người tiến hành hướng dẫn Người bệnh.
VI. THEO DÕI
Số lượng nước tiểu và tính chất nước tiểu
Tài liệu tham khảo
1. Iwata, A., T. Okada, et al. (2013). Is it necessary to collect and store 24-h urine samples at 4 degrees C?. Clin Exp Nephrol 17(1): 144-146.
2. Giddens, J. and G. Robinson (1998). How accurately do parents collect urine samples from their children? A pilot study in general practice. Br J Gen Pract 48(427): 987-988.
3. Hu, Y., J. Beach, et al. (2004). Disposable diaper to collect urine samples from young children for pyrethroid pesticide studies. J Expo Anal Environ Epidemiol 14(5): 378-384.
ĐO ÁP LỰC ĐỒ BÀNG QUANG THỦ CÔNG
- ĐẠI CƯƠNG
Là phương pháp để đo áp lực và dung tích bàng quang, đồng thời qua đó các thông số khác cũng được quan sát gồm hoạt động của cơ chóp bàng quang, cảm giác của bàng quang, dung tích và độ chun giãn của bàng quang.
Kỹ thuật đo áp lực bàng quang thủ công được thực hiện thông qua dụng cụ cột nước đơn giản và ống thông niệu đạo bàng quang thông thường.
- CHỈ ĐỊNH
Đo áp lực bàng quang trong các trường hợp cần theo dõi, đánh giá áp lực bàng quang như trong bàng quang thần kinh
- CHỐNG CHỈ ĐỊNH
Nhiễm trùng đường tiểu chưa được điều trị ổn định
- CHUẨN BỊ
1. Người thực hiện: bác sỹ, điều dưỡng, kỹ thuật viên
2. Phương tiện
- 01 Dụng cụ đo niệu động học đơn giản bằng cột nước
- 01 bàn để Người bệnh nằm
- 01 Ống thông niệu đạo bàng quang Nelaton
- 01 chai Nước muối sinh lý loại 1000ml
- Dụng cụ sát khuẩn, găng vô khuẩn…
3. Người bệnh
- Khám kỹ Người bệnh để có chỉ định đúng
- Điều trị tình trạng nhiễm trùng đường niệu trước nếu có
- Kháng sinh dự phòng nên được cho trước và kéo dài trong 48 giờ sau thủ thuật.
- Giải thích kỹ cho Người bệnh về thủ thuật (các bước thực hiện, những khó chịu có thể gặp như đặt thông niệu đạo bàng quang…).
- Cho Người bệnh đi tiểu trước khi thực hiện thủ thuật
4. Hồ sơ bệnh án
- Hoàn tất hồ sơ Người bệnh.
- Hoàn tất việc chẩn đoán và chỉ định đo áp lực bàng quang
- CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra, đối chiếu Người bệnh với hồ sơ
2. Kiểm tra người bệnh: Đối chiếu Người bệnh với hồ sơ
3. Thực hiện kỹ thuật:
- Chuẩn bị dụng cụ đo bằng cột nước đơn giản.
- Chuẩn bị các ống thông niệu đạo bàng quang.
- Tư thế Người bệnh: có thể nằm hoặc ngồi.
- Sát trùng bộ phận sinh dục ngoài.
- Đặt thông niệu đạo bàng quang, lấy hết nước tiểu để đo thể tích nước tiểu tồn lưu, đồng thời làm các xét nghiệm cần thiết ( 10 thông số nước tiểu hoặc cấy và kháng sinh đồ nếu cần).
- Nối hệ thống với thông niệu đạo bàng quang và chai nước muối sinh lý vào cột nước của dụng đo.
- Cho nước chảy vào bàng quang từ từ. Kiểm soát dòng chảy bằng khóa. Cột nước sẽ dao động.
- Quan sát Người bệnh và ghi nhận thời điểm Người bệnh bắt đầu cảm giác buồn tiểu đầu tiên, lúc có cảm giác muốn đi tiểu, lúc đòi hỏi đi tiểu. Các thời điểm được ghi nhận bằng cách ghi vào giấy thời điểm và áp lực của cột nước vào thời điểm tương ứng.
- Khi Người bệnh không thể nhịn tiểu được, ngừng truyền nước và cho Người bệnh đi tiểu để đánh giá.
- Ghi nhận kết quả và vẽ thành biểu đồ bằng cách nối các điểm được ghi nhận lại.
- Tháo bỏ các thông, cho Người bệnh mặc quần áo lại.
|
|
|
| Hình 1: Cột nước đo áp lực bàng quang | Hình 2: Biểu đồ áp lực đo bằng dụng cụ đơn giản |
- THEO DÕI
Theo dõi người bệnh đặc biệt là nhiễm trùng đường tiểu sau thủ thuật
- TAI BIẾN VÀ XỬ TRÍ
Thường ít có các tai biến và biến chứng.
TÀI LIỆU THAM KHẢO
1. Nguyễn Văn Ân. (2003), Đại cương về các phép đo niệu động học. Y học TP HCM, Tập 7* Số 2 * 2003: 68-72
2. Hosker G., Rosier P., Gajewski J., Sand P., Szabo L., Capewell A. (2009), Dynamic Testing, in “INCONTINENCE” (Paul Abrams, Editor) 4th International Consultation on Incontinence, © Health Publication Ltd: 417-522.
3. Blaivas, J.G., Chancellor, M.B.(1996), Atlas of Urodynamics. Baltimore: Williams and Wilkins.
4. Abrams, P.(1997), Urodynamics. London: Springer.
5. Schafer, W., et al., (2002). Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies. Neurourol Urodyn, . 21(3): p. 261-74.
6. Hosker, G., (2004). Urodynamics, in “The Yearbook of Obstetrics and Gynaecology”, (Hillard T., Purdie, D., Editor.), RCOG Press: London. p. 233-254.
ĐO ÁP LỰC ĐỒ BÀNG QUANG BẰNG MÁY
- ĐẠI CƯƠNG
Là phương pháp để đo áp lực và dung tích bàng quang, đồng thời qua đó các thông số khác cũng được quan sát gồm hoạt động của cơ chóp bàng quang, cảm giác của bàng quang, dung tích và độ chun giãn của bàng quang.
Kỹ thuật đo áp lực bàng quang tùy thuộc vào từng loại máy với phần mềm chuyên biệt, loại ống thông… Tuy nhiên nguyên tắc và các thao tác thường giống nhau.
Trong nội dung bài này chúng tôi giới thiệu kỹ thuật đo áp lực bàng quang kèm đo áp lực ổ bụng, áp lực cơ chóp bàng quang.
- CHỈ ĐỊNH
- Tình trạng bàng quang kích thích chưa rõ nguyên nhân
- Tiểu không tự chủ
- Bệnh lý bàng quang thần kinh
- CHỐNG CHỈ ĐỊNH
Nhiễm trùng đường tiểu chưa được điều trị ổn định
- CHUẨN BỊ
1. Người thực hiện: bác sỹ, điều dưỡng, kỹ thuật viên
2. Phương tiện
- 01 Máy đo niệu động học
- 01 bàn để Người bệnh nằm
- 01 Ống thông niệu đạo bàng quang thông thường (Foley, Nelaton…)
- 01 Ống thông để đo áp lực bàng quang loại 8Fr (dành cho người lớn) hoặc 6Fr cho trẻ em.
- 01 Dây bơm nước bàng quang.
- 01 Ống thông đặt hậu môn để đo áp lực ổ bụng.
- 01 chai Nước muối sinh lý loại 1000ml
- 02 Dây truyền dịch nối với máy
- Dụng cụ sát khuẩn, găng vô khuẩn, bơm tiêm vô khuẩn loại 10 hoặc 20cc…
3. Người bệnh
- Khám kỹ Người bệnh để có chỉ định đúng
- Điều trị tình trạng nhiễm trùng đường niệu trước nếu có
- Kháng sinh dự phòng nên được cho trước và kéo dài trong 48 giờ sau thủ thuật
- Giải thích kỹ cho Người bệnh về thủ thuật (các bước thực hiện, những khó chịu có thể gặp như đặt thông niệu đạo bàng quang…).
- Cho Người bệnh đi tiểu trước khi thực hiện thủ thuật
4. Hồ sơ bệnh án
- Hoàn tất hồ sơ Người bệnh.
- Chẩn đoán và chỉ định đo áp lực bàng quang
- CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra, đối chiếu Người bệnh với hồ sơ
2. Kiểm tra người bệnh: Đối chiếu Người bệnh với hồ sơ
3. Thực hiện kỹ thuật:
- Khởi động máy đo niệu động học. Khởi động phần đo áp lực bàng quang
- Chuẩn bị các ống thông niệu đạo bàng quang
- Chuẩn bị ống thông đo áp lực ổ bụng đặt vào trực tràng: bơm đầy nước vào bóng cao su, đuổi hết khí trong bóng.
- Đuổi hết khí trong hệ thống máy bằng cách sử dụng bơm tiêm vô khuẩn
- Tư thế Người bệnh: có thể nằm hoặc ngồi
- Sát trùng bộ phận sinh dục ngoài
- Đặt thông niệu đạo bàng quang, lấy hết nước tiểu để đo thể tích nước tiểu tồn lưu, đồng thời làm các xét nghiệm cần thiết (10 thông số nước tiểu hoặc cấy và kháng sinh đồ nếu cần)
- Đặt thông đo áp lực bàng quang
- Đặt thông đo áp lực ổ bụng vào trực tràng
- Cân bằng zero hệ thống
- Nối hệ thống với thông niệu đạo bàng quang và thông đặt trực tràng
- Kiểm tra xem các ống thông đã đúng vị trí bằng cách cho Người bệnh ho và quan sát áp lực trong bàng quang và ổ bụng
- Bắt đầu bơm, nên thực hiện ở mức độ vừa khoảng 30-40ml/ph
- Quan sát Người bệnh và ghi nhận thời điểm Người bệnh bắt đầu cảm giác buồn tiểu đầu tiên, lúc có cảm giác muốn đi tiểu, lúc đòi hỏi đi tiểu
- Khi Người bệnh không thể nhịn tiểu được, ngừng bơm và cho Người bệnh đi tiểu để đánh giá
- Ghi nhận kết quả, in kết quả
- Tháo bỏ các thông, cho Người bệnh mặc quần áo lại
- THEO DÕI
Theo dõi người bệnh đặc biệt là nhiễm trùng đường tiểu sau thủ thuật
- TAI BIẾN VÀ XỬ TRÍ
1. Thường ít có các tai biến và biến chứng
|
| Hình: Áp lực đồ bàng Quang bình thường |
TÀI LIỆU THAM KHẢO
1. Nguyễn Văn Ân. (2003), Đại cương về các phép đo niệu động học. Y học TP HCM, Tập 7* Số 2 * 2003: 68-72
2. Hosker G., Rosier P., Gajewski J., Sand P., Szabo L., Capewell A. (2009), Dynamic Testing, in “INCONTINENCE” (Paul Abrams, Editor) 4th International Consultation on Incontinence, © Health Publication Ltd: 417-522
3. Schafer, W., et al., (2002). Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies. Neurourol Urodyn,. 21(3): p. 261-74.
4. Hosker, G., (2004). Urodynamics, in “The Yearbook of Obstetrics and Gynaecology”, ( Hillard T., Purdie, D., Editor.) , RCOG Press: London. p. 233-254.
I. ĐẠI CƯƠNG
Niệu dòng đồ là biểu đồ phân tích tích chất của dòng tiểu. Việc xác định được thực hiện thông qua lượng nước tiểu được bài xuất qua niệu đạo trong một đơn vị thời gian.
II. CHỈ ĐỊNH
4. Đánh giá tình trạng tắc nghẽn đường tiểu dưới và đánh giá điều trị các trường hợp tắc nghẽn đường tiểu dưới.
5. Những rối loạn tổng xuất nước tiểu ở bàng quang.
6. Theo dõi và đánh giá kết quả điều trị.
7. Trước và sau mỗi can thiệp đến chức năng đường tiểu dưới bị thay đổi.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện: bác sỹ, điều dưỡng, kỹ thuật viên
2. Phương tiện:Máy đo niệu dòng đồ
3. Người bệnh
8. Chuẩn bị về mặt tinh thần.
9. Giải thích cho Người bệnh về thủ thuật sẽ tiến hành.
10.Hướng dẫn cho Người bệnh cách đi tiểu vào dụng cụ hứng nước tiểu của máy lúc đo.
11.Cho Người bệnh uống nước nhiều (ví dụ khoảng 750ml nước ) để có cảm giác buồn tiểu trước khi thực hiện thủ thuật.
4. Hồ sơ bệnh án: Kiểm tra hồ sơ bệnh án đầy đủ. Có chẩn đoán và chỉ định của thầy thuốc
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra hồ sơ gồm các phần hành chánh (Họ, tên Người bệnh, tuổi, chẩn đoán, y lệnh thực hiện đo niệu dòng đồ)
2. Kiểm tra người bệnh: Kiểm tra họ tên Người bệnh đúng với hồ sơ
3. Thực hiện kỹ thuật
- Khởi động máy đo niệu dòng đồ. Kiểm tra sự vận hành của máy để sẵn sàng đo.
- Cho Người bệnh vào vị trí của dụng cụ hứng nước tiểu.
- Cho máy chạy.
- Bảo Người bệnh tiểu một cách bình thường vào dụng cụ hứng nước tiểu của máy. Tiểu cho đến khi hết.
- Thao tác dừng máy, in kết quả thu được. Các thông số thu được cần lưu ý bao gồm:
+ Biểu đồ biểu thị tình trạng dòng tiểu
+ Tốc độ dòng tiểu trung bình
+ Tốc độ dòng tiểu cực đại
+ Lượng nước tiểu
+ Thời gian đi tiểu
+ Thời gian đạt tốc độ cực đại
Hình: Niệu dòng đồ bình thường
TÀI LIỆU THAM KHẢO
1. Nguyễn Văn Ân. (2003), Đại cương về các phép đo niệu động học. Y học TP HCM, Tập 7* Số 2 * 2003: 68-72
2. Blaivas, J.G., Chancellor, M.B.(1996), Atlas of Urodynamics. Baltimore: Williams and Wilkins.
3. Schafer, W., et al., (2002). Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies. Neurourol Urodyn, . 21(3): p. 261-74.
4. Hosker, G., (2004). Urodynamics, in “The Yearbook of Obstetrics and Gynaecology”, (Hillard T., Purdie, D., Editor.) , RCOG Press: London. p. 233-254.
5. Şenel E, Tiryaki H.T, Akbiyk F, Atayurt H (2010), Do uroflowmetric findings change by treatment of urinary tract infection in girls with dysfunctional voiding? Turk J Med Sci ; 40 (1): 53-56
ĐO ÁP LỰC ĐỒ NIỆU ĐẠO BẰNG MÁY
I. ĐẠI CƯƠNG
Phương pháp đo áp lực niệu đạo được dùng để đánh giá áp lực trong niệu đạo. Hai thông số được đánh giá thông qua thủ thuật này là áp lực cực đại của niệu đạo và chiều dài chức năng của niệu đạo.
Phương pháp thường được áp dụng là đo áp lực cắt dọc niệu đạo theo cách của Wickham. Sử dụng một ống thông nhỏ có lỗ bên đưa trước tiên vào bàng quang. Truyền vào bàng quang một lượng nước khoảng bằng dung tích chứa đựng tối đa của bàng quang. Khi bắt đầu đo, nước sẽ được truyền qua ống thông với tốc độ 2 ml/s, sau đó rút ống ra từ từ với tốc độ hằng định 0,5 hoặc 1 ml/s. Áp lực của niệu đạo sẽ khác nhau tùy theo vị trí của niệu đạo, và sẽ được ghi nhận lại bằng các giá trị thay đổi trên biểu đồ ghi nhận được khi rút thông niệu đạo.
Phương pháp này có thể được thực hiện riêng hoặc phối hợp với đo phép đo niệu động học khác. Tùy máy sử dụng, các thao tác có thể thay đổi đôi chút, tuy nhiên về nguyên tắc, các bước thực hiện đều giống nhau.
II. CHỈ ĐỊNH
- Bổ sung cho thăm khám sau phẫu thuật điều trị tiểu không tự chủ
- Chẩn đoán tiểu không kiểm soát do gắng sức
- Dự đoán nguy cơ tiểu không kiểm soát ở Người bệnh phẫu thuật cắt toàn bộ tuyến tiền liệt
III. CHỐNG CHỈ ĐỊNH
Nhiễm trùng đường tiểu chưa được điều trị ổn định
IV. CHUẨN BỊ
1. Người thực hiện: bác sỹ, điều dưỡng, kỹ thuật viên
2. Phương tiện:
- 01 Máy đo niệu động học
- 01 bàn để Người bệnh nằm
- 01 Ống thông niệu đạo bàng quang thông thường (Foley, Nelaton…)
- 01 Ống thông đo áp lực niệu đạo
- 01 Dây bơm nước bàng quang
- 02 chai Nước muối sinh lý loại 1000ml
- 01 túi bơm áp lực
- 02 Dây truyền dịch nối với máy
- Dụng cụ sát khuẩn, găng vô khuẩn, bơm tiêm vô khuẩn loại 20cc…
3. Người bệnh
- Khám kỹ Người bệnh để có chỉ định đúng
- Điều trị tình trạng nhiễm trùng đường niệu trước nếu có
- Kháng sinh dự phòng nên được cho trước và kéo dài trong 48 giờ sau thủ thuật
- Giải thích kỹ cho Người bệnh về thủ thuật (các bước thực hiện, những khó chịu có thể gặp như đặt thông niệu đạo bàng quang…)
- Cho Người bệnh đi tiểu trước khi thực hiện thủ thuật
4. Hồ sơ bệnh án
- Hoàn tất hồ sơ Người bệnh
- Chẩn đoán và chỉ định đo áp lực niệu đạo
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra, đối chiếu Người bệnh với hồ sơ
2. Kiểm tra người bệnh: Đối chiếu Người bệnh với hồ sơ
3. Thực hiện kỹ thuật
- Khởi động máy đo niệu động học. Tiến hành như đo áp lực bàng quang. Khởi động phần đo áp lực niệu đạo (tùy vào mỗi loại máy, nhưng đều có nguyên tắc như nhau).
- Chuẩn bị các ống thông niệu đạo bàng quang
- Đuổi hết khí trong hệ thống máy bằng cách sử dụng bơm tiêm vô khuẩn
- Tư thế Người bệnh: nằm ngữa
- Sát trùng bộ phận sinh dục ngoài
- Đặt thông niệu đạo bàng quang, lấy hết nước tiểu
- Đặt thông đo áp lực niệu đạo vào bàng quang, kiểm tra để cực nhận tín hiệu của thông nằm gần cổ bàng quang. Bảo Người bệnh ho để kiểm tra và đảm bảo đầu nhận tín hiệu đã ở trong bàng quang.
- Gắn thông với cần điều khiển để kéo thông ra ngoài
- Cân bằng zero hệ thống máy
- Bơm nước vào bàng quang khoảng 150 - 200ml.
- Khởi động đo áp lực niệu đạo của máy, đồng thời điều khiển cần để kéo thông ra từ từ với tốc độ 0,5ml/s. Điều chỉnh áp lực bơm nước qua thông 2-4ml/s.
- Kết quả áp lực niệu đạo được thể hiện bằng biểu đồ. Ghi nhận kết quả, in kết quả.
- Tháo bỏ các thông, cho Người bệnh mặc quần áo lại
VI. THEO DÕI
Theo dõi người bệnh đặc biệt là nhiễm trùng đường tiểu sau thủ thuật
VII. TAI BIẾN VÀ XỬ TRÍ
- Thường ít có các tai biến và biến chứng
|
| Biểu đồ áp lực niệu đạo bình thường |
TÀI LIỆU THAM KHẢO
1. Nguyễn Văn Ân. (2003), Đại cương về các phép đo niệu động học. Y học TP HCM, Tập 7* Số 2 * 2003: 68-72
2. Blaivas, J.G., Chancellor, M.B.(1996), Atlas of Urodynamics. Baltimore: Williams and Wilkins.
3. Abrams, P.(1997), Urodynamics. London: Springer.
4. Schafer, W., et al., (2002). Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies. Neurourol Urodyn, . 21(3): p. 261-74.
5. Hosker, G., (2004). Urodynamics, in “The Yearbook of Obstetrics and Gynaecology”, ( Hillard T., Purdie, D., Editor.) , RCOG Press: London. p. 233-254.
6. Weber, A.M., (2001). Is urethral pressure profilometry a useful diagnostic test for stress urinary incontinence? ObstetGynecol Surv, . 56(11): p. 720-35.
I. ĐẠI CƯƠNG
Đo áp lực thẩm thấu niệu là đo khối lượng các chất hòa tan có trong một đơn vị thể tích của nước tiểu, thông qua đo nồng độ các chất hòa tan trong nước tiểu. Đây là một phương pháp có độ chính xác và khả năng chẩn đoán bệnh lý tốt hơn nhiều so với đo tỷ trọng nước tiểu. Áp lực thẩm thấu niệu là một chỉ số có giá trị trong chẩn đoán nhiều bệnh lý thận và các bệnh lý khác gây thay đổi nồng độ các chất hòa tan trong nước tiểu cũng như góp phần đánh giá cân bằng nước- điện giải của cơ thể.
Áp lực thẩm thấu niệu biểu thị nồng độ các chất hòa tan trong nước tiểu. Đây là giá trị cho chúng ta biết được nồng độ nhiều hay ít của các ion: chlor, natri, Ure và kali. Glucose niệu cũng ảnh hưởng đến nồng độ thẩm thấu niệu khi lượng glucose trong nước tiểu tăng cao.
Ở người bình thường, tỷ trọng nước tiểu cũng phản ánh phần nào áp lực thẩm thấu niệu.
Đánh giá áp lực thẩm thấu niệu cho phép chúng ta biết được khả năng của thận trong việc duy trì cân bằng nước điện giải cho cơ thể.
Một số trường hợp, chúng ta có thể so sánh áp lực thẩm thấu niệu với áp lực thẩm thấu máu để đánh giá khả năng điều chỉnh của thận hoặc tìm hiểu các chất hòa tan bất thường trong nước tiểu. Tỷ lệ áp lực thẩm thấu niệu/áp lực thẩm thấu huyết tương bình thường là 1-3.
II. ĐO ÁP LỰC THẨM THẤU NIỆU
Áp lực thẩm thấu niệu thường được đo bằng máy đo thẩm thấu kế (osmometry).
Nguyên tắc của việc đo áp lực thẩm thấu niệu thường dựa vào sự thay đổi điểm nhiệt độ đông đặc của nước tiểu so với nước (00). Về lý thuyết, cứ 1 mOsm/kg sẽ là giảm nhiệt độ đông xuống 0,0018580C. Do đó nhiệt độ đông của nước tiểu càng thấp thì tương ứng với một áp lực thẩm thấu niệu càng lớn.
|
|
|
Hình 1: Một số máy đo áp lực thẩm thấu niệu được sử dụng trên lâm sàng
Trong thực hành điều trị, một số nơi không có máy đo áp lực thẩm thấu niệu thì có thể ước tính áp lực thẩm thấu niệu theo công thức:
Áp lực thẩm thấu niệu = [ Na + K + Urea ]
Trong đó Na; K; Urea là nồng độ của natri, kali, Urea trong nước tiểu, tính bằng mmol/l.
Giá trị bình thường của Áp lực thẩm thấu niệu là 600 to 800 mosmol/kg.
Đánh giá bất thường của áp lực thẩm thấu niệu cần phải xem xét ảnh hưởng của các tình trạng sinh lý như: chế độ ăn, thời tiết, hoạt động thể lực nhiều, dùng các thuốc lợi tiểu, …
III. ĐÁNH GIÁ KẾT QUẢ - Ý NGHĨA BỆNH LÝ
1. Nguyên nhân gây tăng áp lực thẩm thấu niệu:
- Mất nước
- Hội chứng tăng tiết ADH bất thường (SIADH)
- Suy thượng thận
- Đái tháo đường
- Tăng Natri máu
- Chế độ ăn nhiều protid
2. Nguyên nhân gây giảm áp lực thẩm thấu niệu
- Uống nhiều nước
- Đái tháo nhạt
- Suy thận cấp (giai đoạn tiểu nhiều)
- Viêm cầu thận (cấp, mạn tính)
TÀI LIỆU THAM KHẢO
1. Allen C. Norton. Using osmometry for water-electrolyte balance experiments in the instructional laboratory. University of southern california.
2. Janine Denis Cook, Mark W. Hannon, Tamdan Vo, Yale H. Caplan (2002). Evaluation of freezing point depression osmolarity for classifying random urine specimens defined as substituted under HHS/DOT criteria. Journal of Analytical Toxicology, Vol 26
3. Hiren P. Patel (2006). The abnormal urinalysis. Pediatric Clin. N. Am, 53, 325-337.
4. Robert A. Oppliger, Scott A. Magnes et al (2005). Accuracy of urine specific gravity and osmolarity as indicators of hydration status. International Journal of sport nutrition and exercise metabolism, 15, 236-251.
I. ĐẠI CƯƠNG
Trong số các trường hợp sỏi tiết niệu thì bệnh lý sỏi niệu quản gặp khá phổ biến. Kỹ thuật điều trị kinh điển thường là các kỹ thuật mổ mở. Tuy nhiên kỹ thuật mổ mở thường có một số nhược điểm như xâm lấn nhiều, các biến chứng thường nặng nề, thời gian nằm viện dài ngày. Bên cạnh kỹ thuật tán sỏi qua nội soi niệu quản thì kỹ thuật lấy sỏi qua nội soi niệu quản là một phương pháp có nhiều ưu điểm hơn so với kỹ thuật mổ mở như ít xâm lấn hơn, ít biến chứng hơn, thời gian nằm viện ngắn hơn, mang lại hiệu quả cao trong chẩn đoán và điều trị.
II. CHỈ ĐỊNH
- Sỏi niệu quản 1/3 giữa hoặc 1/3 dưới.
- Sỏi niệu quản 1/3 trên nhưng không có chỉ định tán sỏi hoặc tán sỏi ngoài cơ thể thất bại.
- Sỏi niệu quản tái phát sau mổ lấy sỏi có biến chứng hẹp niệu quản.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu.
- Nhiễm khuẩn đường tiết niệu đang trong giai đoạn cấp chưa được điều trị hiệu quả.
- Người bệnh có bệnh lý nội khoa nặng như bệnh lý tim mạch (tăng huyết áp, suy tim nặng), hô hấp, nội tiết…có nguy cơ khi gây tê hoặc gây mê.
- Người bệnh bị bệnh xương khớp không nằm được tư thế sản khoa.
- Hẹp niệu đạo không đặt được ống soi.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 bác sĩ chuyên khoa (bác sĩ chính).
- 01 bác sĩ phụ.
- 01 bác sĩ gây mê.
- 01 kỹ thuật viên gây mê.
- 01 điều dưỡng phụ dụng cụ.
- 01 điều dưỡng chăm sóc và theo dõi người bệnh.
2. Phương tiện
- Máy nội soi niệu quản với ống soi niệu quản, nguồn sáng, camera, dây dẫn (guidewire).
- Dụng cụ gắp sỏi: rọ lấy sỏi, kìm kẹp sỏi.
- Sonde JJ (double J) hoặc sonde plastic kích thước 6 - 8 Fr x 01 bộ.
3. Người bệnh
- Khám bệnh và làm các xét nghiệm cơ bản:
+ Xét nghiệm máu: Công thức máu, nhóm máu, chức năng đông máu, sinh hóa máu, HBsAg, anti HIV, anti HCV.
+ Tổng phân tích nước tiểu.
+ Siêu âm bụng tổng quát.
+ Chụp X quang: Hệ tiết niệu không chuẩn bị, UIV, tim phổi...
+ Nếu người bệnh trên 50 tuổi: làm điện tâm đồ; nếu trên 60 tuổi: siêu âm tim.
- Giải thích cho người bệnh hiểu về thủ thuật, mục đích và tai biến, viết giấy cam đoan.
- Động viên người bệnh yên tâm điều trị.
- Nhịn ăn uống trước khi nội soi 6 giờ và thụt tháo sạch.
- Dùng kháng sinh dự phòng trước khi nội soi.
4. Hồ sơ, bệnh án.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ bệnh án: Họ tên, tuổi người bệnh, chú ý các chống chỉ định.
2. Kiểm tra người bệnh: Đã được giải thích kỹ, vệ sinh, thụt tháo sạch.
3. Thực hiện kỹ thuật: Thực hiện tại buồng vô trùng.
- Người bệnh nằm tư thế sản khoa.
- Người bệnh được tiền mê kỹ, gây tê tủy sống hoặc gây mê nội khí quản.
- Sát khuẩn bộ phận sinh dục và trải vải mổ vô trùng.
- Đặt ống soi niệu quản vào bàng quang.
- Xác định lỗ niệu quản bên có sỏi.
- Đặt dây dẫn (guidewire) vào niệu quản bên có sỏi.
- Đặt ống soi vào niệu quản theo dây dẫn, khi ống soi vào niệu quản thì rút dần dây dẫn ra.
- Nhờ camera quan sát niệu quản để xác định vị trí sỏi. Nếu sỏi nhỏ thì dùng dụng cụ lấy sỏi ra, nếu sỏi kích thước lớn thì tán nhỏ nhờ máy tán sỏi sau đó dùng dụng cụ lấy ra qua ống soi niệu quản và kết hợp bơm rửa sạch niệu quản.
- Trước khi rút ống soi thì đặt lại dây dẫn để dẫn đường cho sonde niệu quản.
- Đặt sonde niệu quản theo dây dẫn, có thể đặt bằng sonde plastic hoặc sonde double J.
- Rút ống soi và dây dẫn, đặt sonde bàng quang qua đường niệu đạo và kết thúc thủ thuật.
VI. TAI BIẾN VÀ XỬ TRÍ
1. Tổn thương niệu quản
- Nếu tổn thương nhỏ, tổn thương niêm mạc niệu quản: Chỉ cần đặt sonde niệu quản tốt là đủ và thời gian lưu sonde cần lâu hơn.
- Thủng niệu quản: Xử trí tùy theo mức độ tổn thương.
2. Chảy máu: Thông thường sau nội soi niệu quản có thể có chảy máu nhưng không đáng kể, chỉ cần đặt sonde niệu quản và điều trị nội khoa là đủ.
3. Nhiễm khuẩn đường tiết niệu ngược dòng: Cấy nước tiểu và điều trị kháng sinh tùy theo mức độ nhiễm khuẩn.
4. Biến chứng xa: Hẹp niệu quản, có thể phải tạo hình niệu quản.
VII. CHĂM SÓC, THEO DÕI VÀ ĐIỀU TRỊ SAU THỦ THUẬT
Sau nội soi Người bệnh có thể biểu hiện đau hông lưng, mạn sườn bên nội soi niệu quản, đi tiểu buốt, tiểu dắt, nước tiểu hồng.
- Khi người bệnh được chuyển về buồng bệnh sau 6 tiếng thì cho ăn nhẹ và bắt đầu vận động dần.
- Ngày hôm sau cho vận động và ăn uống bình thường. Chú ý cho người bệnh uống nhiều nước đảm bảo 2- 3 lít/ngày.
- Theo dõi nước tiểu về màu sắc, tính chất và số lượng.
- Đảm bảo cân bằng dịch- điện giải.
- Theo dõi nhiệt độ để phát hiện nhiễm khuẩn đường tiết niệu. Nếu có nhiễm khuẩn đường tiết niệu thì Điều trị kháng sinh đến khi hết viêm.
- Nếu không có nhiễm khuẩn đường tiết niệu thì ngày hôm sau rút sonde bàng quang và cho người bệnh ra viện (thông thường người bệnh ra viện sau 24 - 48h).
- Trước khi người bệnh ra viện cho kiểm tra lại sỏi bằng chụp hệ tiết niệu không chuẩn bị và siêu âm hệ tiết niệu.
- Khi người bệnh ra viện hẹn thời gian khám lại để kiểm tra sỏi còn hay hết và rút sonde niệu quản. Thời gian lưu sonde niệu quản tùy theo từng trường hợp cụ thể có thể từ 1- 4 tuần.
- Hẹn người bệnh khám lại định kỳ 6 tháng/lần để phát hiện sỏi tái phát hoặc biến chứng xa là hẹp niệu quản.
TÀI LIỆU THAM KHẢO
1. Bộ Y tế (1999), “Quy định chung về phẫu thuật tiết niệu”, Hướng dẫn quy trình kĩ thuật bệnh viện, tập I, Nhà xuất bản Y học, tr.365-367.
2. Nguyễn Bửu Triều, Lê Ngọc Từ (2007), “Thăm khám bằng dụng cụ và nội soi tiết niệu”, Bệnh học tiết niệu, Nhà xuất bản Y học, tr.99-103.
3. Vũ Nguyễn Khải Ca (2007), “Sỏi niệu quản”, Bệnh học tiết niệu, Nhà xuất bản Y học, tr.202-207.
4. Assaad El-Hakim, Beng Jit Tan, Arthur D. Smith (2007), “Ureteroscopy”, Urinary stone disease, Humana Press, p.589-608.
5. Matthew T. Gettman, Joseph W. Segura (2007), “Indications and outcomes of ureteroscopy for urinary stones”, Urinary stone disease, Humana Press, p.571 - 588.
LỌC MÀNG BỤNG CẤP CỨU LIÊN TỤC 24 GIỜ
I. ĐẠI CƯƠNG
Lọc màng bụng cấp cứu hay thẩm phân phúc mạc cấp cứu là biện pháp lọc máu cấp cứu nhờ sự trao đổi một số chất giữa máu và dịch lọc trong ổ bụng thông qua màng bán thấm là phúc mạc khi chức năng thận bị suy giảm đột ngột.
II. CHỈ ĐỊNH
Chỉ định lọc màng bụng cấp cứu khi có suy thận cấp do các nguyên nhân khác nhau. Chỉ định bắt buộc khi có thiểu niệu - vô niệu, Kali máu > 6,5 mmol/l, ure > 35 mmol/l. Trong một số trường hợp ngộ độc, có thể chỉ định lọc màng bụng cấp cứu nhằm mục đích loại bổ chất độc ra khỏi cơ thể càng sớm càng tốt khi không có điều kiện lọc máu thận nhân tạo.
III. CHỐNG CHỈ ĐỊNH
Không tiến hành lọc màng bụng cấp cứu trong những trường hợp sau:
- Viêm ruột thừa, viêm phúc mạc
- Tưới máu kém các tạng
- Tắc ruột, thủng ruột
- Dò ổ bụng, dò cơ hoành
- Viêm da
- Ghép động mạch chủ
IV. CHUẨN BỊ
1. Người thực hiện: 2 bác sỹ, 1 điều dưỡng, kỹ thuật viên
2. Phương tiện: Tên, số lượng của thiết bị, dụng cụ, vật tư tiêu hao (định hướng, ước lượng…):
- 01 bộ catheter thường dùng loại cứng đầu cong (Troca catheters) hoặc catheter Tenckhoff với 1 cuff Dacron
- 01 nòng sắt dẫn đường
- 01 bộ dây - túi dẫn lưu dịch vào - ra
- Dịch lọc các thành phần: 30 lít - 40 lít
- Lidocain hoặc xylocain 2% 10ml x 1 ống
- Bộ dụng cụ làm thủ thuật vô trùng: xăng gạc, panh, kéo, bông băng,..
- Betadin 10% 100ml x 1 lọ
- Bộ quần áo vô trùng x 2 bộ
3. Người bệnh
- Người bệnh và người nhà được giải thích về thủ thuật và ký cam kết đồng ý làm thủ thuật.
- Người bệnh có đủ xét nghiệm sinh hóa, huyết học, đông máu cơ bản trước khi tiến hành; được khám lâm sàng, đo huyết áp, số lượng nước tiểu, cân nặng.
4. Hồ sơ bệnh án: kẻ bảng theo dõi dịch vào - ra, cân bằng dịch,..
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ đối chiếu người bệnh và chỉ định
2. Chuẩn bị người bệnh
- Nhịn ăn
- Vô trùng thành bụng,
- Gây tê tại chỗ vị trí quanh rốn bằng Lidocain hoặc Xylocain
3. Thực hiện kỹ thuật
- Xác định vị trí chọc catheter tại đường trắng giữa , dưới rốn 2 cm
- Rạch da tại đường trắng giữa đủ cho Trocat đưa qua
- Dùng Trocat dẫn đường đưa catheter qua phúc mạc vào ổ bụng.
- Dùng kim nòng kim loại dẫn đường cho catheter đi sát dưới cơ thẳng trước bụng, hướng về phía túi cùng Douglas. Khi đầu catheter đưa vào túi cùng Douglas thì dừng lại (người bệnh có cảm giác tức vùng hạ vị), rút kim nòng kim loại ra khỏi lòng catheter.
- Cố định catheter với thành bụng để tránh di lệch:
+ Khâu quanh chân ống catheter để tránh dò rỉ dịch trong quá trình lọc.
+ Cho 2 lít dịch lọc 1.5% chảy vào ổ bụng với thời gian 15 phút/ chảy vào và 15 phút/chảy ra, rửa sạch ổ bụng.
+ Các túi dịch tiếp theo 2 lít/lần, lưu trong ổ bụng từ 30- 60 phút rồi xả dịch ra ngoài để tiếp tục lọc tiếp. Dịch lọc có thể pha 500 UI Heparin/lit dịch lọc ở tất cả các túi để phòng ngừa tắc catheter. Tùy từng người bệnh cụ thể sẽ quyết định liều thuốc chống đông hợp lý.
+ Số lượng dịch: 30- 40 lit/ngày lọc hàng ngày cho đến khi chức năng thận phục hồi, hết tình trạng đe dọa để có thể tiến hành được các chỉ định khác cần thiết cho chẩn đoán và điều trị.
+ Theo dõi cân bằng dịch mỗi lần lọc và điều chỉnh loại dịch tùy thuộc vào tình trạng của người bệnh. Lưu ý nguy cơ mất dịch, thừa dịch, rồi lọan điện giải có thể xảy ra, cần được điều chỉnh sớm.
VI. THEO DÕI
- Tình trạng lâm sàng nói chung: Mạch, HA, nhiệt độ
- Tình trạng bụng, chảy máu thành bụng, thủng tạng rỗng; dò rỉ dịch, tắc dịch, tốc độ dịch chảy vào, chảy ra, biểu hiện viêm phúc mạc…
VII.TAI BIẾN VÀ XỬ TRÍ
Những tai biến có thể: thủng tạng rỗng khi đưa catheter vào ổ bụng, tắc catheter do mạc nối quấn xung quanh, chảy máu, đau bụng, sốt nhiễm trùng, tắc catheter do fibrin, catheter quặt lên trên…Xử trí tùy thuộc vào từng biến chứng cụ thể.
TÀI LIỆU THAM KHẢO
1. Abdel- Aal AK, Joshi AK et all (2009). Fluoroscopic and sonographic guidance to place peritoneal catheters: how we do it. Am J Roentgerol 192: 1085 - 1089.
2. Gabriel DP, Nascimento GV et al. (2007) High volume peritoneal dialysis for acute renal failure . Pert Dial Int 277 - 282.
3. Stevent Guest (2010) Handbook of Peritoneal Dialysis.
LỌC MÀNG BỤNG CHU KỲ (CAPD)
(Lọc màng bụng liên tục ngoại trú - Continuous Ambulatory Peritoneal Dialysis - CAPD)
I. ĐẠI CƯƠNG
Lọc màng bụng liên tục ngoại trú (CAPD-Continuous Ambulatory Peritoneal Dialysis) là một trong những biện pháp điều trị thay thế cho người bệnh suy thận mạn giai đoạn cuối (hay bệnh thận mạn giai đoạn cuối) có hiệu quả, đơn giản và tiết kiệm nhân lực y tế đang được thực hiện ở nhiều nước trên thế giới. Đây là phương pháp sử dụng màng bụng của chính người bệnh làm màng lọc như một màng bán thấm để đào thải một số sản phẩm chuyển hóa ra ngoài cơ thể. Một số chất như ure, creatinin và điện giải…
Trải qua nhiều thời kỳ kỹ thuật của phương pháp đã được nhiều nhà khoa học cải tiến liên tục nhằm ứng dụng rộng rãi trên lâm sang và giảm biến chứng.
Năm 1963 Henry Tenckhoff cùng với nhóm Boen sử dụng catheter đưa vào ổ bụng nối với túi dịch để lọc liên tục cho người bệnh tại nhà và sống được 3 năm. Năm 1976 Popovich và Moncrief đã phát triển phương pháp lọc máu này thành Lọc màng bụng liên tục để lọc máu cho người bệnh tại nhà (gọi là CAPD).
II. CHỈ ĐỊNH
Người bệnh mắc bệnh thận mạn tính giai đoạn 5 (hay suy thận mạn giai đoạn cuối) khi mức lọc cầu thận < 15 ml/phút . Đặc biệt những người bệnh có các tình trạng sau: Suy tim nặng, thiếu máu nặng, huyết động không ổn định, tăng huyết áp khó kiểm soát, hội chứng mất cân bằng sau lọc máu thận nhân tạo, đường vào mạch máu kém, vữa xơ mạch máu, những người bệnh ở xa trung tâm lọc máu thận nhân tạo…
III. CHỐNG CHỈ ĐỊNH
Chống chỉ định đối với những người bệnh mắc bệnh thận mạn giai đoạn cuối sau đây:
- Tình trạng viêm dính sau phẫu thuật ổ bụng
- Khiếm thính, khiếm thị, thiểu năng trí tuệ, rối loạn tâm thần hoặc hạn chế vận động mà không có người trợ giúp,
- Đã có can thiệp ngoại khoa ổ bụng, nội soi ổ bụng, hiện viêm phúc mạc
- Hiện đang có nhiễm trùng ngoài da, hoặc nguy cơ nhiễm trùng ngoài da cao.
- Thoát vị thành bụng , túi thừa ruột,
- Dò hệ thống tiêu hóa, tử cung - phần phụ
VI. CHUẨN BỊ
1. Người thực hiện: gồm 2 kíp
1.1. Nhóm ngoại khoa mổ đặt catheter vào ổ bụng: 1 bác sĩ mổ chính, 1 bác sĩ phụ mổ, 1 điều dưỡng đưa dụng cụ (Thuộc phần phẫu thuật đặt catheter ổ bụng để lọc màng bụng)
1.2. Nhóm nội khoa điều trị và theo dõi hướng dẫn người bệnh điều trị ngoại trú tại nhà: 1 bác sĩ, 1 điều dưỡng chuyên khoa.
2. Phương tiện: Tên, số lượng của thiết bị, dụng cụ, vật tư tiêu hao (định hướng, ước lượng…).
- 01 bộ catheter Tenckhoff chuyên dùng cho lọc màng bụng loại 2 cuff, đầu thẳng hoặc đầu cong, hoặc cổ ngỗng (có nhiều loại với giá thành khác nhau và ưu - nhược điểm khác nhau) để đặt vào ổ bụng qua phẫu thuật ổ bụng bằng phương pháp mổ mở hoặc mổ nội soi.
- 01 bộ dây nối transfer set nối giữa catheter và hệ thống dây và dịch lọc.
- 01 đầu nối giữa catheter và transferset bằng chất liệu Titanium.
- Hệ thống túi đôi chứa dịch lọc 2lit x 4túi/ngày x 30 ngày/tháng x hàng tháng.
- Các loại dịch lọc: loại 1,5%, 2,5%, 4,25% x 1500 ml - 2000 ml/túi
3. Người bệnh
- Được tư vấn về biện pháp điều trị, theo dõi lâu dài tự nguyện viết đơn và cam kết trước khi tiến hành phẫu thuật.
- Được thông qua mổ để đặt catheter vào ổ bụng.
- Được bác sĩ và điều dưỡng huấn luyện trong 2 tuần để thực hiện thành thạo các thao tác thay dịch lọc và bơm thuốc tự điều trị hàng ngày.
- Được huấn luyện theo dõi và tự phát hiện, xử trí ban đầu các biến chứng đơn giản có liên quan đến quá trình lọc màng bụng tại nhà.
4. Hồ sơ bệnh án
- Lập bệnh án theo dõi hàng tháng ngoại trú lâu dài cho người bệnh.
- Lập lịch khám và xét nghiệm định kỳ hàng tháng.
- Lập lịch đánh giá chất lượng và hiệu quả lọc màng bụng 6 tháng/1 lần bao gồm: PET test, Kt/V.
- Kê đơn thuốc bao gồm: dịch lọc màng bụng, thuốc chống đông, kháng sinh nếu cần thiết, thuốc điều trị biến chứng của suy thận mạn (Hạ huyết áp, điều trị thiếu máu (sắt, vitamin, EPO), dự phòng loãng xương do suy thận (tiền Vitamin D3).
- Chống suy dinh dưỡng (chế độ ăn uống)…).
V. CÁC BƯỚC TIẾN HÀNH
- Khám lâm sàng người bệnh toàn diện: đánh giá tình trạng catheter, đường hầm dưới da, tình trạng ổ bụng, dinh dưỡng, nước tiểu tồn dư, cân bằng dịch vào - ra, huyết áp, thiếu máu…
- Yêu cầu xét nghiệm cần thiết và các thăm dò cận lâm sàng cần thiết.
- Y lệnh điều trị: số lượng dịch, loại dịch, thời gian lưu dịch trong ổ bụng, các thuốc phối hợp điều trị...
- Giám sát người bệnh thực hiện các qui trình thay dịch, lấy dịch xét nghiệm, bơm thuốc vào dịch (nếu có).
- Đánh giá tốc độ dịch chảy vào- ra ở bụng, tính chất dịch lọc, cân bằng dịch
VI. THEO DÕI
- Cân bằng dịch vào- ra,
- Chất lượng dịch vào- ra,
- Kết quả xét nghiệm sinh hóa, huyết học…
- Diễn biến lâm sàng: sốt, đau bụng, dịch đục, tắc dịch, viêm tây chân catheter
VII. TAI BIẾN VÀ XỬ TRÍ
1. Dịch chảy vào - ra chậm.
2. Dò dịch vào khoang khác (màng phổi, sau phúc mạc..)
3. Thủng tạng rỗng
4. Tắc catheter hoặc thay đổi vị trí catheter
5. Dịch đục, máu…
6. Viêm phúc mạc,
7. Viêm chân catheter
8. Viêm đường hầm catheter
9. Xử trí biến chứng sẽ tùy thuộc vào từng biến chứng.
TÀI LIỆU THAM KHẢO
1. Stegmayr B, (2006) Advantages and disadvantages of surgical placement of PD catheters with regard to other methods. Int J Artif Organs; 29: 95-100.
2. NKF - KDOQI (2006) Clinical Practice Guidelines for Peritoneal dialysis Adequacy. Am J Kidney Dis ; 48 (suppl) S91- S158
3. Stevent Guest (2010) Handbook of Peritoneal Dialysis
4. Ram Gokal and Karl D. Nolph (1994) The Textbook of Peritoneal Dialysis. Kluwer Academic Bublishers
LỌC HUYẾT TƯƠNG SỬ DỤNG 2 QUẢ LỌC (QUẢ LỌC KÉP)
(Lọc huyết tương bằng quả lọc kép - Double Filtration Plasmapheresis - DFPP )
I. ĐẠI CƯƠNG
Là một biện pháp lọc máu mà huyết tương sau khi được tách ra qua màng lọc thứ nhất được đi qua màng lọc thứ hai với kích cỡ lỗ nhỏ, các protein có trọng lượng phân tử cao sẽ bị giữ lại, các chất có trọng lượng phân tử thấp bao gồm cả Albumin sẽ đi qua và quay trở về người bệnh, trong một vài trường hợp có thể bù lại một phần nhỏ Albumin bị mất trong quá trình lọc.
Lọc huyết tương theo phương pháp này có chọn lọc, tùy thuộc vào từng bệnh lý và mục đích điều trị mà lựa chọn quả lọc có kích cỡ lỗ màng tương ứng.
II. CHỈ ĐỊNH
- Được dùng để loại bỏ các chất có hại trong huyết tương như các phức hợp miễn dịch trong hội chứng Guillain-Barré, nhược cơ, các bệnh hệ thống như lupus ban đỏ hệ thống…
- Loại bỏ các chất có trọng lượng phân tử cao như LDL-Cholesterol trong huyết tương ở các bệnh rối loạn lipid máu …
- Suy gan cấp.
- Trong các bệnh bất đồng nhóm máu mẹ con, tắc mạch do xơ cứng động mạch, trước và sau ghép thận…
III. CHỐNG CHỈ ĐỊNH
Rối loạn đông máu nặng
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ chuyên khoa: 01
- Điều dưỡng chuyên khoa: 01
- Kỹ thuật viên chuyên khoa: 01
2. Phương tiện
- Hệ thống máy lọc -thay huyết tương: 01
- Catheter 2 nòng để lọc máu: 01 cái
- Quả lọc huyết tương (màng lọc) 1: 01
- Quả lọc huyết tương (màng lọc ) 2: 01
- Bộ dây lọc máu tương thích với máy và 2 quả lọc: 01 bộ
- Phin lọc khí: 4 cái
- Bơm kim tiêm 10ml: 02 cái
- Bơm kim tiêm 20ml: 02 cái
- Găng vô trùng: 04 đôi
- Albumin 20%: Tùy theo mức độ thiếu hụt của Người bệnh.
- Nước muối sinh lý (%o) 1000ml: 03 chai
- Thuốc chống đông Heparin 25000 UI: 01 lọ
- Gạc vô trùng: 02 gói
- Túi nhựa thải huyết tương: 02 túi
3. Người bệnh
- Người bệnh và người nhà người bệnh được giải thích rõ về phương pháp điều trị.
- Ký cam kết trước làm thủ thuật
4. Hồ sơ bệnh án
Hồ sơ bệnh án đầy đủ thủ tục hành chính.
Đủ xét nghiệm cần thiết trước khi tiến hành: CTM, Chức năng gan thận, điện giải đồ Na, K, Cl, Ca, đông máu cơ bản, các xét nghiệm miễn dịch tùy theo yêu cầu của bệnh.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: đủ các nội dung theo yêu cầu
2. Kiểm tra người bệnh: Khám lâm sàng chung, Mạch, HA, Nhịp thở, nhiệt độ, số lượng nước tiểu.
3. Thực hiện kỹ thuật
+ Đặt catheter lọc máu vào TM bẹn hoặc cảnh (có thể đặt trước).
+ Chuẩn bị máy- test.
+ Lắp bộ lọc và rửa hệ thống dây quả bằng dung dịch NaCl 9% có pha Heparin dự phòng tắc quả lọc.
+ Chuẩn bị Albumin 20 % để bổ xung. Số lượng tùy thuộc vào cân nặng từng người bệnh, trung bình 2000 ml.
+ Tiến hành lọc huyết tương theo lập trình trên máy. Đặt chế độ lọc.
VI. THEO DÕI
Theo dõi tình trạng chung của người bệnh, Mạch, HA, nhiệt độ, nhịp thở, tình trạng chảy máu…
Theo dõi số lượng, màu sắc huyết tương được lọc ra.
VII. TAI BIẾN VÀ XỬ TRÍ
Tai biến có thể gặp: dị ứng màng lọc, tắc màng lọc, rách màng lọc, chảy máu, nhiễm trùng, tắc mạch…
Xử trí tùy vào từng trường hợp cụ thể có biện pháp xử trí phù hợp.
TÀI LIỆU THAM KHẢO
1. Liu et al. (2011) Successful treatment of patients with systemic lupus erythematosus complicated with autoimmune thyroid disease using double- filtration plasmaphersis: a retrospective study. J clin Aphen. 26: 174 - 80,
2. Klingel et al. (2004) Lipidfiltration- safe and effective methodology to perform lipid - apheresis. Transfusion and Apheresis science, 30: 245 - 254,
3. Higgins R. et al. (2010) Double filtration plasmapheresis in antibody- incompatible kidney transplantation. Ther Apher Dial Aug 1, 14 (4)392-399
LỌC MÀNG BỤNG LIÊN TỤC 24 GIỜ BẰNG MÁY
I. ĐẠI CƯƠNG
- Lọc màng bụng là một trong các phương pháp điều trị thay thế thận suy.
- Lọc màng bụng bằng máy hay còn gọi là thẩm phân phúc mạc tự động (APD = Automated peritoneal dialysis): là một phương thức lọc màng bụng có dùng máy thay dịch tự động (cycler).
- Máy được thiết kế để giảm số lần thay dịch -> giảm nguy cơ nhiễm trùng. Các thông số điều trị như lượng dịch cho vào, thời gian ngâm dịch, số chu kỳ thực hiện đều được lập trình trên máy.
II. CHỈ ĐỊNH
- Tăng cường siêu lọc: trong trường hợp Người bệnh đang được lọc màng bụng liên tục ngoại trú nhưng vì nguyên nhân gì đó làm Người bệnh bị quá tải dịch, phù toàn thân, đe dọa phù phổi cấp.
- Suy thận cấp và có chỉ định lọc màng bụng cấp (Người bệnh có chống chỉ định thận nhân tạo cấp).
III. CHỐNG CHỈ ĐỊNH
- Người bệnh bị gan thận đa nang, tiền sử bị mổ can thiệp vào ổ bụng và bị dày dính phúc mạc...
- Người bệnh đang bị viêm phúc mạc.
IV. CHUẨN BỊ
1. Người thực hiện: 01 bác sỹ, 01 điều dưỡng, 01 kỹ thuật viên.
2. Phương tiện
1. Máy thay dịch tự động Cycler.
2. Túi dịch thẩm phân (số lượng tùy chỉ định, thường dùng túi 5 lít); tổng số lượng dịch tùy theo chỉ định (có thể từ 8 đến 20 lít/24giờ); nồng độ dịch tùy theo chỉ định: 1.5%, 2.5%, 4.25%.
3. Bộ cassette (đầu Luer lock)
4. Túi xả 15 lít
5. Minicap: 5 cái
6. Dung dịch sát khuẩn: Betadine 10%
7. Găng vô trùng: 02 đôi
8. Người bệnh
9. Giải thích Người bệnh về thủ thuật để Người bệnh hợp tác
- Thông báo Người bệnh ngày, giờ tiến hành lọc màng bụng liên tục 24 giờ bằng máy.
4. Hồ sơ bệnh án: Hồ sơ bệnh án được ghi chỉ định và có bảng theo dõi quá trình lọc màng bụng.
V. CÁC BƯỚC TIẾN HÀNH
10. Kiểm tra hồ sơ: đối chiếu tên tuổi Người bệnh
11. Kiểm tra người bệnh: đo huyết áp, nhịp tim trước khi tiến hành thủ thuật lọc màng bụng liên tục 24 giờ bằng máy.
![]()
![]()
![]() 12. Thực hiện kỹ thuật: Tùy theo mỗi loại máy thì có các bước tiến hành riêng trên từng máy. Sau đây là các bước thực hiện trên máy HomeChoice của hãng Baxter được sử dụng phổ biến trên Việt nam và trên Thế giới hiện nay.
12. Thực hiện kỹ thuật: Tùy theo mỗi loại máy thì có các bước tiến hành riêng trên từng máy. Sau đây là các bước thực hiện trên máy HomeChoice của hãng Baxter được sử dụng phổ biến trên Việt nam và trên Thế giới hiện nay.
|
| Các bước tiến hành | Các hiển thị trên máy | |||
| Gắn bộ tiêu hao | Bật công tắc nguồn sau máy để bật máy lên Chuẩn bị bộ túi dịch, cassette, đống tất cả các loại khoá lại. Đặt một túi dịch lên khay làm ấm dịch Nhấn phím Go (màu xanh) Mở cửa, gắn bộ cassette và đóng cửa lại Nối túi xả |
| |||
|
| Nhấn phím Go Nối các túi dịch vào (nối túi đặt trên máy trước). Chú ý kỹ thuật vô trùng |
Khi chạy xong máy sẽ xuất hiện qua:
| |||
| LẬP LẠI BƯỚC 7 CHO TẤT CẢ CÁC TÚI DỊCH CẦN CHO LIỆU PHÁP ĐIỀU TRỊ | |||||
| Mồi bộ túi dịch | Mở tất cả các khoá trên các đường dây có sử dụng gắn túi dịch. Mở khoá trên đường dây nối vào Người bệnh. Nhấn phím Go |
Khi chạy xong máy sẽ hiện qua:
| |||
|
|
|
| |||
| Tự nối dây vào | Nối đường dây dịch Người bệnh vào ống thông của Người bệnh. Chú ý kỹ thuật vô trùng |
| |||
| Ghi chú: Nhấn phím Stop ( màu đỏ) và nhấn phím mũi tên xuống để mồi lại bộ dây nếu chưa thấy có dịch xuất hiện gần cuối đầu nối của đường dây trên Người bệnh | |||||
|
| 11. Mở khóa xoay trên ống thông của Người bệnh và ấn phím Go |
| |||
KẾT THÚC LẦN THAY DỊCH
| Các bước tiến hành | Hiển thị trên máy | |||||||
| 1. Nhấn phím mũi tên xuống để ghi nhận lại thông tin đã chạy máy 2. Nhấn phím Go 3. Đóng tất cả các khóa 4. Nhấn phím Go 5. Tháo bộ cassette ra khỏi Người bệnh Lưu ý sử dụng kỹ thuật vô trùng 6. Mở nấp đậy mới và đậy nắp vào đầu ống thông của Người bệnh 7. Nhấn phím Go 8. Tháo bỏ bộ tiêu hao và tắt máy |
|
VI. THEO DÕI
13. Theo dõi hoạt động của máy lọc.
14. Monitoring theo dõi Người bệnh: theo dõi mạch, huyết áp, SpO2, nhiệt độ
15. Theo dõi tình trạng ổ bụng Người bệnh: đau, các dấu hiệu bất thường.
16. Theo dõi hiệu quả lọc màng bụng: ure, creatinine máu, mức độ phù (hiệu quả siêu lọc).
VII. TAI BIẾN VÀ XỬ TRÍ
17. Hiếm khi có tai biến
18. Một số biểu hiện có thể xảy ra: rét run do dùng dịch lọc chưa được làm ấm trước khi kết nối với Người bệnh: tạm dừng lọc và thay bằng túi dịch đã được làm ấm.
TÀI LIỆU THAM KHẢO
1. The HomeChoice and HomeChoice PRO APD Systems Trainer’s Guide (October 2. 2009). Baxter International Inc 07-19-61-245.
2. Baxter Renal division Setting up the Homechoice Machine (2004)
3. Nottingham University Hospitals NHS Trust (2011), Infection Control Policy
4. V Keill (Nov 2011), ISPD Position Statement on Reducing The Risks of Peritoneal Dialysis Related infections.
LỌC MÁU BẰNG KỸ THUẬT THẨM TÁCH SIÊU LỌC DỊCH BÙ TRỰC TIẾP TỪ DỊCH LỌC (Hemodiafiltration Online - HDF Online)
I. ĐẠI CƯƠNG
Người bệnh được lọc máu kéo dài sẽ xuất hiện nhiều các biến chứng do kỹ thuật lọc máu thông thường (HD) không đào thải được hoặc đào thải rất ít các chất có trọng lượng phân tử trung bình, chất lượng cuộc Người bệnh giảm. Kỹ thuật HDF-Online khắc phục được phần lớn vấn đề này, mức làm sạch máu tăng lên, giảm các biến chứng do lọc máu lâu năm. Kỹ thuật này ở một số nước tiên tiến đã trở thành thường quy, một số nước khác áp dụng bổ xung.
II. CHỈ ĐỊNH
- Ở các nước phát triển: thường quy 3 lần/ tuần như HD thông thường.
- Ở các nước do Điều kiện kỹ thuật không thể áp dụng như vậy nên HDF-Online được áp dụng trong một số trường hợp sau:
+ Tăng phospho máu
+ Suy dinh dưỡng
+ Thiếu máu
+ Các biến chứng nhiễm trùng
+ Đau khớp, ngứa, mất ngủ
+ Amyloidosis
+ Bệnh lý tim mạch
+ Các biến chứng thần kinh
+ Lọc máu cấp cứu trong một số trường hợp huyết động không cố định, cần lọc các cytokin…
III. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định tuyệt đối.
- Lưu ý trong một số trường hợp Người bệnh có nguy cơ chảy máu… như HD thường quy.
IV. CÁC BƯỚC TIẾN HÀNH
1. Chuẩn bị Người bệnh
- Bác sỹ khám bệnh:
+ Khám toàn thân, kiểm tra huyết áp, xác định cân khô… Kiểm tra các xét nghiệm và các thăm dò gần nhất.
+ Ra các y lệnh điều trị: số cân rút trong buổi lọc máu, tốc độ máu, bù dịch trước hoặc sau màng, số lượng dịch bù, tốc độ dịch lọc, quả lọc, thời gian lọc máu…
- Người bệnh sẵn sàng lọc máu, điều dưỡng sát trùng vùng chọc kim.
2. Chuẩn bị máy lọc máu
- Máy: thẩm tách siêu lọc (5008S, Fresenius 4008S-Plus,…)
- Quả lọc: có hệ số siêu lọc cao (HF 80S, HF 60S,…)
+ K0A Urea: 805 ml/phút
+ Hệ số siêu lọc UF Coefficient: 55 ml/h/mmHg
+ Hệ số dây S: Sieving coefficient b2M: 0,65
+ Diện tích màng: 1,8 m2
+ Chất liệu polysulfone
- Khởi động máy
- Nhúng dịch
- Lắp quả lọc, dây máu
- Đặt các thông số theo y lệnh: UF, vào các dữ kiện (Hematocrit, đặt cân khô, chiều cao, tuổi, giới…)
- Đặt online: bù dịch trước màng hoặc sau màng, đặt tốc độ dịch bù.
- Sau khi T1 Test hoàn thành → lắp cổng online, lắp 2 cổng dịch vào quả lọc.
+ Bấm nút Start, máy tự động đuổi khí ở quả lọc, lớp bơm tiêm chống đông.
+ Tiến hành thủ thuật chọc kim vào cầu nối Người bệnh. Kim lấy máu ra hướng về miệng nối. Kim đưa máu vào cơ thể hướng về tim Người bệnh.
+ Kết thúc đuổi khí. Bơm máu sẽ tự về tốc độ 50 ml/phút. Nhấm vào nút Blood Pump, và thực hiện các kết nối online, kết nối các đường máu, bơm chống đông.
+ Theo dõi các thông số trong buổi lọc
+ Sau 4giờ, kết thúc buổi lọc, trả máu về cho Người bệnh.
+ Sát trùng máy
- Dịch lọc máu (Dịch Bicarbonate): Thành phần gồm dịch 1B và 2A
Kydheamo - 1B: Mỗi lít dung dịch chứa:
Natribicarbonat 84g
Nước cất pha tiêm vừa đủ 1000 ml
Kydheamo - 2A: Mỗi lít dung dịch chứa: Natriclorid 210,7g Kaliclorid 5,222g Calciclorid 2H2O 9,000g Magnesiclorid 6H2O 3,558g Acid Acetic 6,310g Dextrosemonohydrat 38,5g
Nước cất pha tiêm vừa đủ: 1000 ml
Khi dùng pha loãng theo tỷ lệ:
Kydheamo - 2A (acide) 1.000 thể tích
Kydheamo - 1B (Bicarbonat) 1.225 thể tích
Nước cất (R.O) 32.775 thể tích
Sau khi pha loãng 2 dung dịch trên, thành phần sẽ như sau:
Na+ 138,00 mEg/lít
K+ 2,00 mEg/lít
Ca++ 3,50 mEg/lít
Mg++ 1,00 mEg/lít
Cl- 109,50 mEg/lít
HCO3- 32,00 mEg/lít
CH3CO3- 3,00 mEg/lít
Glucose 1,00 g/lít
Dịch pha loãng trên gọi là dịch lọc (Dialysal): Dịch lọc màng sẽ đi vào quả lọc, quá trình thẩm tách giữa máu và dịch lọc qua màng bán thấm diễn ra trong quả lọc thận.
Một phần dịch lọc được tách ra trước khi đi vào quả lọc và được truyền trực tiếp vào máu Người bệnh gọi là dịch bù (trong HDF Online).
V. TAI BIẾN VÀ XỬ TRÍ
Giống như lọc máu thường quy.
TÀI LIỆU THAM KHẢO
1. Canaud B (2007). “Online Hemodiafiltration technical options and Best Clinical practices”. Hemodiafiltration, Karger, pp 110- 123.
2. Locatelli F et al (2007). “Clinical Aspacts of heamodiafiltration”. Hemodiafiltration, Karger, pp 185- 194.
3. Von Albertini B (2011). “Producing on-line ultrapure dialysis fluid”. On-line Hemodiafiltration, The Journey and the vision, pp 35-46.
4. Panichi V et al (2011). “On-line Hemodiafiltration in the Large RISCAVID study”. On-line Hemodiafiltration, The Journey and the vision, pp 117 - 129.
I. ĐẠI CƯƠNG
Lọc màng bụng liên tục 24 giờ hay thẩm phân phúc mạc liên tục 24 giờ là một trong các biện pháp lọc máu để điều trị cho người bệnh suy thận cấp hoặc điều trị thay thế cho người bệnh mắc bệnh thận mạn giai đoạn cuối sau 2 tuần đặt catheter ổ bụng.
Mục đích của lọc màng bụng liên tục 24 giờ nhằm đào thải một số sản phẩm chuyển hóa ra ngoài cơ thể, đồng thời huấn luyện người bệnh và người nhà người bệnh làm quen với phương pháp lọc màng bụng liên tục để chuẩn bị cho việc thực hiện phương pháp lọc màng bụng liên tục ngoại trú khi ra viện.
II. CHỈ ĐỊNH
- Suy thận cấp đã được đặt catheter ổ bụng.
- Bệnh thận mạn tính giai đoạn cuối đã được đặt catheter ổ bụng (thường là sau 2 tuần)
- Người bệnh lọc màng bụng liên tục ngoại trú bị viêm phúc mạc
III. CHỐNG CHỈ ĐỊNH
- Viêm dính sau phẫu thuật ổ bụng
- Bệnh thận mạn tính do thận đa nang
- Đã có can thiệp ngoại khoa ổ bụng
- Thoát vị thành bụng, dò hệ thống tiêu hóa vào trong ổ bụng, tử cung - phần phụ.
IV. CHUẨN BỊ
1. Người thực hiện: 1 bác sỹ, 1 điều dưỡng
2. Phương tiện
- Dung dịch sát khuẩn tay nhanh, cồn 900
- Hộp đựng khăn lau tay: 01 hộp
- Kẹp xanh: 02 cái
- Minicap 4 -20 cái ( tùy theo từng trường hợp người bệnh nêu ở trên)
- Khay Inox: 01 cái
- Bàn tiêm hoặc xe tiêm: 01 cái
- Cọc truyền dịch: 01 cái
- Cân (loại cân treo loại nhỏ dùng để cân dịch): 01 cái
- Túi dịch pha sẵn theo tiêu chuẩn quốc tế (Dianeal Low Calcium 1.5 hoặc 2.5): 4 - 20 túi (2lít/1 túi).
- Heparine: 1 lọ 25.000 UI.
- Bơm tiêm 1 ml: 01 cái
- Bộ quần áo blue: 02 cái
- Khẩu trang: 03 cái
3. Người bệnh:
+ Người bệnh suy thận cấp: người bệnh đã được đặt catheter ổ bụng trước và catheter thông tốt.
+ Người bệnh suy thận mạn giai đoạn cuối chuẩn bị điều trị thay thế đã được đặt catheter ổ bụng trước đó 2 tuần và catheter thông tốt.
Xét nghiệm sinh hóa máu trước khi tiến hành, khám lâm sàng, đo huyết áp, cân nặng.
4. Hồ sơ bệnh án: kẻ bảng theo dõi dịch vào - ra, cân bằng dịch,..
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: đối chiếu người bệnh và chỉ định
2. Chuẩn bị người bệnh
+ Người bệnh được giải thích về phương pháp điều trị đồng thời ký cam kết.
+ Cho người bệnh vào phòng cách ly để đảm bảo vô trùng
+ Người bệnh được đeo khẩu trang y tế
3. Thực hiện kỹ thuật
- Thay dịch:
+ Lau bàn ( khay) bằng cồn 900.
+ 2 kẹp xanh và các minicap để vào khay đã vô trùng
+ Xé bao ngoài túi dịch, để túi dịch vào khay.
+ Đeo khẩu trang
+ Rửa tay theo qui trình
+ Kiểm tra túi dịch 7 bước: hạn dùng, thể tích, nồng độ, ấn túi dịch xem có rò rỉ không, kiểm tra độ trong của dịch, khoen xanh và khóa an toàn đảm bảo.
+ Kẹp dây túi dịch, bẻ khóa
+ Bộc lộ vùng bụng người bệnh và lấy ống thông ra (catheter).
+ Sát khuẩn tay nhanh lần 1.
+ Kết nối túi dịch vào ống thông.
+ Treo túi dịch lên, bỏ túi xả xuống
+ Mở khóa xoay (trắng) để xả dịch trong bụng người bệnh ra đến hết.
+ Đóng khóa xoay (trắng) , chuyển kẹp đếm chậm từ 1 đến 5 (đuổi khí)
+ Mở khóa xoay (trắng) để cho dịch mới vào
+ Dịch vào hết, kẹp 2 đường dây túi dịch, đóng khóa xoay (trắng).
+ Sát khuẩn tay nhanh lần 2.
+ Mở minicap (nắp đậy) - kiểm tra màu vàng của thuốc bên trong nắp.
+ Tháo kết nối, đậy minicap lại.
+ Quan sát màu, tính chất túi dịch xả trong hay đục, có vẩn không
+ Cân túi dịch xả, ghi sổ theo dõi dịch.
- Đối với người bệnh suy thận mạn điều trị thay thế bằng lọc màng b ụng liên tục 24giờ: Việc thực hiện thay dịch là 4 lần, mỗi lần ngâm dịch trong ổ bụng 6 giờ; khối lượng dịch mỗi lần cho vào ổ bụng tùy theo đáp ứng của người bệnh ( thường mỗi lần cho vào ổ bụng < 2 lít dịch) .
- Đối với người bệnh suy thận cấp:
+ Cho 2 lít dịch lọc 1.5% chảy vào ổ bụng với thời gian 15 phút chảy vào và 15 phút chảy ra, rửa sạch ổ bụng.
+ Các túi dịch tiếp theo 2 lít /lần, lưu trong ổ bụng từ 30- 60 phút rồi xả dịch ra ngoài để tiếp tục lọc tiếp. Dịch lọc có thể pha 500 UI Heparin/lít dịch lọc ở tất cả các túi để phòng ngừa tắc catheter. Tùy từng người bệnh cụ thể sẽ quyết định liều thuốc chống đông hợp lý.
+ Số lượng dịch: 30- 40 lít/ngày lọc hàng ngày cho đến khi chức năng thận phục hồi, hết tình trạng đe dọa để có thể tiến hành được các chỉ định khác cần thiết cho chẩn đoán và điều trị.
+ Theo dõi cân bằng dịch mỗi lần lọc và điều chỉnh loại dịch tùy thuộc vào tình trạng của người bệnh. Lưu ý nguy cơ mất dịch, thừa dịch, rồi lọan điện giải có thể xảy ra, cần được điều chỉnh sớm.
VI. THEO DÕI
Tình trạng lâm sàng nói chung: Mạch, HA, nhiệt độ, tình trạng bụng, dò rỉ dịch, tắc dịch, tốc độ dịch chảy vào, chảy ra.
VII. TAI BIẾN VÀ XỬ TRÍ
Hiếm gặp (viêm phúc mạc, đau bụng do co thắt dạ dày,..) Tùy theo loại tai biến mà có phương pháp điều trị thích hợp.
TÀI LIỆU THAM KHẢO
1. Ash SR. (2004) Peritoneal dialysis in acute renal failure of aldults: the under- utilized modality. Contrib Nephrol 44: 239- 254.
2. Chitalia VC, Almeida AF et al. (2002) Is peritoneal dialysis adequate for hypercatabolic acute renal failure in developing countries ? Kidney Int. 61: 747-757.
3. Gabriel DP, Nascimento GV et al. (2007) High volume peritoneal dialysis for acute renal failure . Pert Dial Int 277- 282.
NONG HẸP NIỆU QUẢN QUA DA DƯỚI HƯỚNG DẪN CỦA MÀN TĂNG SÁNG
I. ĐẠI CƯƠNG
Hẹp niệu quản là một trong những nguyên nhân hay gặp gây ứ nước, ứ mủ bể thận niệu quản. Dẫn lưu bể thận qua da cấp cứu và sau đó nong hẹp niệu quản là thủ thuật xâm nhập tối thiểu nên được cân nhắc sớm để chỉ định cho Người bệnh. Nong hẹp niệu quản qua da kết hợp đặt sonde JJ xuôi dòng là một trong những phương pháp được áp dụng phổ biến nhằm tái lập lưu thông đường bài xuất hệ thống thận-tiết niệu.
II. CHỈ ĐỊNH
- Hẹp niệu quản gây ứ nước ứ mủ bể thận
- Viêm xơ hóa co thắt chít hẹp niệu quản
- Chít hẹp niệu quản sau phẫu thuật niệu quản
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng không đáp ứng với điều trị
- Đang được điều trị với chống đông: Aspirin, Warfarin, Heparin
- Tăng huyết áp không kiểm soát được
- Khối u thận, lao thận.
- Bệnh toàn thể nặng tiên lượng tử vong
- Túi thừa bàng quang
- Tiểu không tự chủ
- Hội chứng bàng quang bé
- Nhiễm trùng đường bài xuất cấp tính
- Chảy máu đường bài xuất sau dẫn lưu bể thận qua da
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ thực hiện thủ thuật
- 01 kỹ thuật viên phòng chụp mạch, điện quang can thiệp
- 01 điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện
2.1. Thuốc
- Thuốc gây tê thông thường: Lidocain ống 200mg
- Thuốc chống sốc: Solumedrol ống 40mg, Adrelanin ống 1mg, Dobutamin ống 250mg.
- Thuốc chống nôn: Primperan ống 10mg. Ondansetron ống 4-8mg.
- Thuốc chống đông Heparin
- Thuốc giãn mạch loại chẹn kênh canxi: Nimodipin lọ 10mg
- Thuốc cản quang không ion: Xenetic, Ultravist, Iopamidon, Pamiray…
2.2. Dụng cụ
- Guidewire: 0.035 J-tipped wire (Terumo), 0.035-inch stiff Amplatz wire (Boston Scientific)
- Catheter: 5-Fr Kumpe catheter (Cook, Bloomington)
- Ống nong (fascial dilators): Dilators (Cook, Bloomington)
- 6-Fr coaxial introducer (Cook, Bloomington)
- Ống dẫn lưu (pigtail): Dawson-Mueller Drainage Catheters (Cook, Bloomington).
- Stent niệu quản (Double J) 6-8Fr với chiều dài 22-28cm.
- Máy X quang tăng sáng truyền hình
- Lưỡi dao và kẹp phẫu thuật
- Kim chỉ khâu da
- 3 bát kim loại đựng nước và thuốc cản quang
- 1 khay rửa dụng cụ
- Khóa 3 chạc
- Các bơm tiêm 5ml, 10ml, 20ml.
- Găng phẫu thuật, toan gạc vô trùng.
- Sonde dẫn lưu cỡ 14G -18G, có nhiều lỗ bên để dẫn lưu (Pigtail catheter)
- Cồn sát trùng, bông, gạc, khăn mổ phẫu thuật, áo phẫu thuật được hấp sấy tiệt khuẩn
2.3. Dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh được siêu âm thận tiết niệu.
- Người bệnh có thể được chụp X quang hệ tiết niệu trong trường hợp sỏi đường tiết niệu hoặc có chụp cắt lớp vi tính trong các trường hợp ung thư gây chèn ép, có thể có MRI hoặc MSCT dựng hình niệu quản trong các trường hợp chít hẹp niệu quản.
- Người bệnh có biểu hiện nhiễm trùng, thận ứ mủ được dùng kháng sinh trước khi làm thủ thuật, thời gian và liều lượng tùy thuộc vào mức độ nhiễm trùng.
- Người bệnh được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
- Trước 1 ngày: được bác sỹ điện quang can thiệp giải thích và hướng dẫn về mục đích, quy trình, những biến chứng có thể gặp trong và sau can thiệp.
- Tại phòng can thiệp: Người bệnh nằm ngửa, lắp mointor theo dõi nhịp thở, mạch, huyết áp, điện tâm đồ, SpO2.
- Sát trùng da bằng dung dịch povidone - iodine sau đó phủ khăn phủ vô khuẩn có lỗ.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật
3.1. Chụp bể thận- niệu quản xuôi dòng
- Qua ống thông dẫn lưu bể thận qua da, tiến hành bơm thuốc cản quang chụp bể thận, niệu quản
- Đánh giá mức độ và phạm vi tắc nghẽn.
3.2. Tạo đường vào đường bài xuất
- Đưa dây dẫn 0.035-0.038’ vào trong bể thận và niệu quản để rút ống thông dẫn lưu (Pigtail).
- Đưa sheath 6-8Fr vào trong bể thận theo dây dẫn.
3.3. Tiếp cận tổn thương
- Dùng ống thông và dây dẫn đi từ bể thận, qua niệu quản xuống bàng quang.
- Thay dây dẫn tiêu chuẩn bằng dây dẫn cứng (stiff wire).
- Rút ống thông
3.4. Đặt sonde JJ
- Đưa stent niệu quản vào bể thận, niệu quản và bàng quang theo dây dẫn cứng. Rút dây dẫn trở lại bể thận
- Đặt ống thông dẫn lưu bể thận qua da.
- Thuốc cản quang vào bể thận, kiểm tra vị trí đầu trên của stent niệu quản và sự lưu thông của stent.
3.5. Đặt ống dẫn lưu bể thận qua da
- Cố định và khóa ống thông dẫn lưu bể thận qua da.
- Sau 24-48giờ, kiểm tra thấy stent niệu quản hoạt động tốt, không tắc ngẽn thì rút ống thông dẫn lưu bể thận qua da
- Băng vùng chân dẫn lưu
- Cho Người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
- Theo dõi dịch số lượng, tính chất, màu sắc qua sonde dẫn lưu
- Siêu âm lại thận - tiết niệu sau 24h
- Kháng sinh theo tình trạng bệnh.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Nhiễm khuẩn huyết
Là biến chứng toàn thân nghiêm trọng nhất có thể gặp ở những Người bệnh có nhiễm trùng từ trước, vi khuẩn và nội độc tố được phát tán từ nước tiểu vào trong quá trình làm thủ thuật. Đối tượng có nguy cơ khi tuổi cao, bệnh đái tháo đường và có sỏi đường tiết niệu.
Để ngăn chặn sốc nhiễm trùng và hoại tử, điều trị kháng sinh được khuyến cáo. Thông thường nhiễm khuẩn gây ra bởi vi khuẩn Gram âm bao gồm E.coli, Proteur, klebsiella, enterococcus... do đó nên sử dụng kháng sinh đường tĩnh mạch như cephalosporin, quinolon hoặc carbapenem...
2. Chảy máu
Có thể chảy máu từ nhu mô hoặc từ mạch máu liên sườn. Chảy máu thông thường tự cầm và không ảnh hưởng đến huyết động.
Trường hợp chảy máu nghiêm trọng từ từ các nhánh của động mạch thận. Truyền máu để giúp ổn định tình trạng của Người bệnh và nên tiến hành chụp mạch để xác định nguồn chảy máu và nút mạch nếu cần.
3. Các biến chứng khác: ít gặp
- Tổn thương cơ quan lân cận như đại tràng. Trong hầu hết các trường hợp điều trị bảo tồn với kháng sinh và nhịn ăn.
- Tràn khí màng phổi, viêm mủ màng phổi, tràn máu màng phổi, tràn dịch màng phổi.
TÀI LIỆU THAM KHẢO
1. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephology 20 (2): pp.84 - 8.
2. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
3. Camunez F EA, Prieto ML, Salom P et al. (1989). “Percutaneous nephrostomy in Pyonephrosis”. Urol Radiol 11: pp.77-81.
4. Elias N, Brountzos AP. (2003). “Quality improvement guidelines for percutaneous nephrostomy”. CIRSE 30: pp.1-8
5. Polytimi Leonardou, Sofia Gioldasi, Paris Pappas (2011). Percutaneous Management of Ureteral Stenosis of Transplanted Kidney: Technical and Clinical Aspects. Urol Int;87:375-379 DOI: 10.1159/000331897
NONG NIỆU ĐẠO VÀ ĐẶT SONDE ĐÁI
I. ĐẠI CƯƠNG
Nong niệu đạo là thủ thuật làm rộng lòng niệu đạo đã bị hẹp do nhiều nguyên nhân (di chứng của chấn thương, di chứng viêm nhiễm niệu đạo, tai biến sau đặt sonde niệu đạo, mổ lấy sỏi niệu đạo,...) nhằm mục đích đặt sonde tiểu thuận lợi.
II. CHỈ ĐỊNH
Đặt sonde tiểu thất bại do hẹp niệu đạo
III. CHỐNG CHỈ ĐỊNH
Chấn thương niệu đạo
Hẹp niệu đạo do phì đại tuyến tiền liệt
IV. CHUẨN BỊ
1. Người thực hiện: 01 Bác sĩ và 01 điều dưỡng
2. Phương tiện
1. Bộ dụng cụ nong niệu đạo: kích cỡ ống từ 16 đến 32.
2. Gạc miếng: 2 gói
3. Gạc củ ấu: 2 gói
4. Dung dịch sát khuẩn (thuốc đỏ 2% hoặc thuốc tím 1%)
5. Bơm tiêm 10ml: 1 cái
6. Bơm tiêm 20 ml: 1 cái
7. Nước muối sinh lý 0,9%: 1 chai 100ml
8. Gel Xylocain 2%, dầu parafine.
9. Găng vô trùng: 02 đôi
10. Săng mổ có lỗ: 1 cái
11. Kìm Kose: 1 cái
12. Bộ sonde Nelaton 16 - 18 và túi đựng nước tiểu.
13. Khay chữ nhật: 1 cái
14. Khay quả đậu: 1 cái
15. Bô dẹt: 1 cái
16. Bát kền: 1 cái
3. Người bệnh
1. Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như
biến chứng của thủ thuật.
2. Ký cam kết
4. Hồ sơ bệnh án
Mang hồ sơ bệnh án của Người bệnh đến phòng thủ thuật
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: kiểm tra tên, tuổi Người bệnh
2. Kiểm tra người bệnh: đo huyết áp, nhịp tim
3. Thực hiện kỹ thuật
- Cho Người bệnh nằm ngửa, hai chân co và hơi dạng ra để bộc lộ bộ phận sinh dục.
- Đặt bô dẹt dưới mông Người bệnh.
- Đổ dung dịch sát khuẩn vào bát kền đã có gạc củ ấu.
- Bác sĩ rửa tay, đi găng vô khuẩn
- Sát trùng vùng hạ vị và cơ quan sinh dục cho Người bệnh
- Trải săng vô khuẩn.
- Bơm gel Xylocain 2% hoặc xylocain vào lỗ niệu đạo Người bệnh nhằm gây tê niêm mạc niệu đạo.
- Bôi trơn ống nong bằng gel hoặc parafine.
- Nếu Người bệnh là nam giới: nâng dương vật lên 900, đưa ống nong vào tại vị trí 2 giờ, sau đó xoay ống nong về vị trí 12 giờ để ống nong tự trượt 1 cm vào bên trong niệu đạo. Dùng tay kéo nhẹ dương vật lên để ống nong đi sâu vào bên trong. Hạ dương vật xuống để ống nong cắm sâu đến cổ bàng quang, chú ý để bề dẹt của đầu ống nong phải nằm ngang.
- Nếu Người bệnh là nữ thì đưa ống nong vào niệu đạo.
- Rút ống nong ra và lặp lại thủ thuật với các ống nong có kích thước lớn hơn.
- Dùng ống sonde Nelaton số 16 hoặc 18 để đặt sonde đái: theo quy trình đặt sonde tiểu thường qui. Khi ống sonde vào tới bàng quang, tùy theo chỉ định mà lấy nước tiểu để xét nghiệm hoặc tháo nước tiểu. Nếu lưu sonde tiểu thì bơm 10 ml nước muối sinh lý vào cuff để giữ cho sonde không bị tuột ra ngoài, sau đó nối sonde với túi đựng nước tiểu.
VI. THEO DÕI
Mạch, huyết áp, toàn trạng và các tai biến có thể xảy ra
VII. TAI BIẾN VÀ XỬ TRÍ
1. Đau: nếu đau nhiều thì dùng thuốc giảm đau hoặc phải dừng thủ thuật.
2. Chảy máu: ngừng thủ thuật và dùng thuốc cầm máu.
3. Chấn thương niệu đạo: dừng thủ thuật và theo dõi.
4. Nhiễm trùng: kháng sinh phù hợp.
TÀI LIỆU THAM KHẢO
1. Steenkamp J.W, Heyns C.F et al (1997). Internal Urethrotomy Versus Dilation as Treatment for Male Urethral Strictures: A Prospective, Randomized Comparison. The journal of Urology, Volume 157, Issue 1, P 98-101.
2. Steenkamp J.W, Heyns C.F et al (1998). Traitement of male urethral strictures: is repeated dilation ỏ internal urethrotomy useful? The journal of Urology, Volume 160, Issue 2, P 356-358.
3. Milroy E.J.G, Cooper J.E, et al (1988). A new treatment for urethral strictures. The Lancet, Volume 331, issue 8600, p 1424 - 1427.
NỐI THÔNG ĐỘNG TĨNH MẠCH
(arteriovenous fistula-a.v.f)
I. ĐẠI CƯƠNG
Lỗ thông động tĩnh mạch (Fistula) được Michael Brescia và James E. Cimino đưa vào sử dụng từ năm 1966. Đây là đường vào mạch máu lâu dài, có nhiều ưu điểm nhất khi so sánh với các dạng còn lại (căn cứ trên các yếu tố: khả năng cung cấp dòng máu ổn định, tuổi đời sử dụng và tỷ lệ biến chứng). Trong phẫu thuật nối thông động tĩnh mạch, căn cứ vào vị trí giải phẫu, chúng ta có các kiểu nối sau đây (được đề cập từ xa đến gần)
| + Vị trí hõm lào giải phẫu tại bàn tay.(vị trí 1) Đây là vị trí xa nhất ở chi trên có thể thiết lập được đường vào mạch máu. + Vị trí cổ tay: miệng nối được tạo bởi động mạch quay và tĩnh mạch đầu. (vị trí 2) Đây là vị trí kinh điển và phổ biến nhất. Vị trí này được giới thiệu đầu tiên năm 1966 bởi Bresscia và Cimino, và cũng là ý tưởng đầu tiên chủ động tạo một miệng nối thông giữa động mạch và tĩnh mạch nhằm thiết lập đường mạch máu cho lọc máu chu kỳ. + Vị trí cổ tay: miệng nối tạo bởi động mạch trụ và tĩnh mạch nền (vị trí 3) Trong một số trường hợp, hệ tĩnh mạch đầu ở cẳng tay không cho phép thiết lập cầu nối, có thể vị trí này cũng là một lựa chọn. |
|
+ Vị trí khuỷu tay: (vị trí 4) miệng nối được thiết lập giữa động mạch cánh tay và tĩnh mạch đầu tại vị trí khủyu. Đây là lựa chọn cho những người bệnh mà hệ tĩnh mạch tại cẳng tay không cho phép thiết lập cầu nối hoặc đã được thiết lập cầu nối nhưng đã hỏng sau thời gian sử dụng hoặc thất bại. Vị trí này có tốc độ dòng máu cao và thường ổn định. Đồng thời nó cũng có một số hạn chế, như: nguy cơ gây hội chứng thiếu máu đầu chi.
II. CHỈ ĐỊNH
Suy thận giai đoạn cuối lựa chọn điều trị thay thế chức năng thận bằng thẩm tách máu (HD-Hemodialysis).
III. CHỐNG CHỈ ĐỊNH
- Hội chứng suy tim sung huyết có EF<30%.
- Rối loạn đông cầm máu: Số đếm tiểu cầu máu < 50.000/ml.
IV. CHUẨN BỊ
1. Người thực hiện
Cần 1 nhóm phẫu thuật viên bao gồm:
- 01 hoặc 02 bác sỹ chuyên ngành Thận-Lọc máu được đào tạo phẫu thuật mạch máu.
- 02 điều dưỡng.
2. Phương tiện
2.1 . Thuốc
- Thuốc gây tê tại chỗ: Lidocain 1%.
- Thuốc an thần: Seduxen 10mg.
- Heparin 5000UI/ml.
- Cefazolin 1g. (dự phòng chống nhiễm khuẩn)
2.2 . Dụng cụ
- Bộ dụng cụ phẫu thuật thường.
- Bộ dụng cụ vi phẫu phẫu thuật mạch máu.
- Kính lúp phóng đại.
- Dao điện cao tần.
- Bàn mổ.
- Đèn mổ.
3. Người bệnh
- Người bệnh có thể được thực hiện theo điều trị nội trú hay ngoại trú
- Có đầy đủ các xét nghiệm cơ bản.
- Có đầy đủ thăm dò hình ảnh hệ động tĩnh mạch tạo nối thông.
- Được giải thích rõ lý do thực hiện phẫu thuật, các lợi ích cũng như khó khăn của phương pháp.
- Người bệnh nhịn ăn trước 6 tiếng.
- Rửa tay bằng xà phòng diệt khuẩn.
4. Hồ sơ bệnh án
- Bệnh án chi tiết.
- Có đủ các xét nghiệm.
+ Đông máu cơ bản.
+ Huyết học, Sinh hóa, chức năng gan,…
V. CÁC BƯỚC TIẾN HÀNH
1. Chuẩn bị người bệnh
- Người bệnh được giải thích rõ toàn bộ quá trình phẫu thuật.
- Được cắt toàn bộ móng tay, rửa sạch toàn bộ cánh tay bằng xà phòng diệt khuẩn.
- Tư thế: nằm ngửa.
- Tay phẫu thuật để ngang thân người, đặt trên bàn mổ.
- Đặt Máy theo dõi mạch, huyết áp, SPO2 trong quá trình thực hiện phẫu thuật.
2. Sát trùng
Toàn bộ cánh tay được sát trùng bằng iod hữu cơ: Betadin10%.
3. Phương pháp vô cảm
Người bệnh được gây tê đám rối cánh tay hoặc gây tê tại chỗ phẫu thuật.
4. Kỹ thuật (điển hình cho vị trí cổ tay trái hay Cimino trái) Đường rạch da
| - Rạch da: vị trí gần cổ tay, dài khoảng 5cm. - Bộc lộ tĩnh mạch. - Bộc lộ động mạch.
|
|
- Cắt tĩnh mạch, tạo miệng nối (theo hình bên). Bơm rửa bằng NaCl 0.9%, kiểm tra khả năng thông thoáng của tĩnh mạch.
- Rạch mở động mạch (khoảng 4-7mm).
- Khâu nối tĩnh mạch (đầu tận)-Động mạch (bên). Kiểm tra tĩnh mạch xem có xoắn vặn, gập. (hình mô phỏng bên cạnh)
- Kiểm tra đặc điểm rung của tĩnh mạch sau nối thông.
- Kiểm tra toàn bộ đường đi của tĩnh mạch.
| - Cầm máu toàn bộ trường mổ. - Khâu da đóng kín vết mổ. VI. THEO DÕI 1. Trong khi tiến hành thủ thuật 2. Theo dõi mạch, huyết áp, tri giác 3. Sau khi tiến hành thủ thuật 4. Theo dõi mạch, huyết áp, tri giác |
|
5. Khám/đánh giá quá trình phát triển của thông động tĩnh mạch sau 1 tháng.
6. Xem xét đưa thông động tĩnh mạch vào sử dụng sau 1 tháng.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Biến chứng sớm
- Tắc miệng nối do huyết khối: đây là biến chứng thường gặp nhất. Thường do rất nhiều yếu tố, luôn luôn phải xét đến khả năng do kỹ thuật thao tác: bao gồm, xoắn, vặn, gập miệng nối; do các mũi chỉ khâu quá chặt; do đóng da quá chặt; hoặc do hiện tượng hẹp, tắc tĩnh mạch máu về ở vị trí gần hơn.
- Chảy máu sau phẫu thuật: thường ít gặp, nếu chảy nhiều và xuất hiện hiện tượng huyết khối trong vết mổ gây chèn ép đòi hỏi phải can thiệp mổ lại cầm máu.
- Biến chứng nhiễm trùng: đây là biến chứng hiếm khi xảy ra, liên quan trực tiếp đến quá trình vô khuẩn trong mổ và chăm sóc vết mổ sau phẫu thuật.
- Thiếu máu đầu chi: rất ít gặp, thông thường trên những người bệnh có sẵn bệnh về mạch máu (xơ vữa, calci, phospho lắng đọng, bất thường giải phẫu...) có dự đoán trước thông qua thăm khám lâm sàng trước phẫu thuật một cách tỷ mỉ (trong đó có thực hiện Allen test).
2. Biến chứng muộn
- Hẹp Fistula: có thể xuất hiện dưới bất kỳ cấp độ nào, vị trí thường gặp nhất là đoạn cách miệng nối 1-2cm.
- Giả phình mạch tại vị trí miệng nối: đây thường là hiện tượng chảy máu giữa các mũi khâu
- Tắc thông động tĩnh mạch do huyết khối: thông thường đây là bước cuối cùng của quá trình hẹp Fistula.
- Tăng áp lực tĩnh mạch bàn tay: xuất hiện khá thường xuyên nếu miệng nối được thực hiện bởi kỹ thuật bên bên (15-20%). Khi người bệnh xuất hiện đau, hoặc có những dấu hiệu thiếu máu đầu chi thì có chỉ định can thiệp loại bỏ dòng trào ngược.
TÀI LIỆU THAM KHẢO
1. Ingemar J.A. Davidson, 2008. Access for Dialysis: Surgical and Radiologic Procedures, 2nd edition (ISBN: 1-57059-627-1).
2. Oxford University Press, 2008. Oxford Textbook of Clinical Nephrology, p.1909-1926 (Third Edition 2008) (ISBN-10: 0198508247 ISBN-13: 978-0198508243).
3. Brenner and Rector, 2008. The Kidney, 2008. (ISBN 978-1-4160-3105-5).
NỐI THÔNG ĐỘNG MẠCH CÓ DỊCH CHUYỂN MẠCH
(vein transposition arteriovenous fistula)
I. ĐẠI CƯƠNG
Thông động tĩnh mạch là lựa chọn tốt nhất để làm đường mạch máu cho người bệnh lọc máu chu kỳ. Trong thực tế, không ít trường hợp tĩnh mạch dưới da đã đủ trưởng thành nhưng vẫn rất khó khăn trong thực hành chọc kim thường qui khi tiến hành lọc máu. Những cản trở bao gồm, tĩnh mạch không thẳng, nằm sâu dưới da (trên 6mm), tại vị trí rất khó thực hành (tĩnh mạch nằm phía mặt trong-tĩnh mạch nền), hoặc những vị trí tĩnh mạch không thể thực hiện chích kim: tĩnh mạch cánh tay. Trong những trường hợp này, phẫu thuật di tạo thông động tĩnh mạch có kèm dịch chuyển tĩnh mạch ra một vị trí mới sẽ tiện lợi trong thực hành thường quy, loại bỏ được các khó khăn mà thông động tĩnh mạch nguyên thủy gặp phải.
II. CHỈ ĐỊNH
- Người bệnh có chỉ định chạy thận nhân tạo chu kỳ và có:
+ Nối thông động tĩnh mạch thực hiện với tĩnh mạch nền (nằm ở mặt trong cẳng tay), tĩnh mạch cánh tay.
+ Đã có thông động tĩnh mạch, trong đó tĩnh mạch nối là tĩnh mạch nền, hoặc tĩnh mạch cánh tay không thực hiện chọc kim A.V.F lọc máu thường quy được.
III. CHỐNG CHỈ ĐỊNH
- Hội chứng suy tim sung huyết có EF<30%.
- Rối loạn đông cầm máu: Số đếm tiểu cầu máu < 50.000/ml.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 hoặc 02 bác sỹ chuyên ngành Thận-Lọc máu được đào tạo phẫu thuật mạch máu.
- 01 hoặc 02 bác sỹ chuyên khoa ngoại.
- 02 điều dưỡng.
2. Phương tiện
2.1. Thuốc
- Thuốc gây tê tại chỗ: Lidocain 1%.
- Thuốc an thần: Seduxen 10mg.
- Heparin 5000UI/ml.
- Cefazolin 1g (dự phòng nhiễm khuẩn)
2.2. Dụng cụ
- Bộ dụng cụ phẫu thuật thường.
- 01 dụng cụ vi phẫu phẫu thuật mạch máu.
- 1 bộ tunneler đưa tĩnh mạch đi ngầm dưới da.
2. Người bệnh
- Người bệnh có thể được thực hiện theo điều trị nội trú hay ngoại trú
- Có đầy đủ các xét nghiệm cơ bản.
- Có đầy đủ thăm dò hình ảnh động/tĩnh mạch tham ra nối thông.
- Được giải thích rõ lý do thực hiện phẫu thuật, các lợi ích cũng như khó khăn của phương pháp.
| - Người bệnh nhịn ăn trước 6 tiếng. - Rửa tay bằng xà phòng diệt khuẩn. 3. Hồ sơ bệnh án - Bệnh án chi tiết. - Có đủ các xét nghiệm. + Đông máu cơ bản. + Huyết học, Sinh hóa, chức năng gan,…. |
|
| Hình 1: Đánh dấu vị trí của tĩnh mạch trên da. |
V. CÁC BƯỚC TIẾN HÀNH
1. Chuẩn bị người bệnh
- Người bệnh được giải thích rõ toàn bộ quá trình phẫu thuật.
- Được cắt toàn bộ móng tay, rửa sạch toàn bộ cánh tay bằng xà phòng diệt khuẩn
- Tư thế: nằm ngửa.
- Tay phẫu thuật để ngang thân người, đặt trên bàn mổ.
- Đặt Máy theo dõi mạch, huyết áp, SPO2 trong quá trình thực hiện phẫu thuật.
- Đánh dấu các vị trí dưới da của tĩnh mạch lên da.
| 2. Phương pháp vô cảm Gây tê đám rối cánh tay hay gây tê dưới da bằng Lidocain 1%. 3. Kỹ thuật Bước 1: Bộ lộ tĩnh mạch - Rạch da, bộc lộ toàn bộ tĩnh mạch của thông động tĩnh mạch ban đầu. - Thắt bỏ miệng nối cũ. Cắt rời tĩnh mạch tại vị trí miệng nối ban đầu. (hình 2) |
|
| Hình 2: Bóc tách toàn bộ tĩnh mạch |
Bước 2: Bộ lộ động mạch nối thông
Bóc tách và bộc lộ động mạch tại vị trí thông động tĩnh mạch mới.
Bước 3: Đưa tĩnh mạch vào vị trí mới.
Luồn tĩnh mạch vào tunneler, đưa tĩnh mạch đi ngầm dưới da đến vị trí động mạch.
Bước 4: Nối thông động tĩnh mạch Khâu nối thông động tĩnh mạch. Bước 5: Kết thúc phẫu thuật
- Kiểm tra toàn bộ thông động tĩnh mạch mới.
- Đóng da 1 lớp.
VI. THEO DÕI
1. Trong khi tiến hành thủ thuật: Theo dõi mạch,nhiệt độ, huyết áp, tri giác.
2. Sau khi tiến hành thủ thuật
- Theo dõi mạch, nhiệt độ, huyết áp, tri giác.
- Kiểm tra lưu thông máu qua lỗ thông.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Chảy máu và huyết khối dưới da: Thông thường, khi đã có nối thông động tĩnh mạch, hệ mạch máu tăng sinh nhiều, do đó phải mở lại vết mổ và cầm máu lại.
2. Tắc thông động tĩnh mạch: thường do xoắn vặn tĩnh mạch trong quá trình tạo đường hầm đi dưới da. Mở lại và định vị lại vị trí tĩnh mạch.
TÀI LIỆU THAM KHẢO
1. Ingemar J.A. Davidson, 2008. Access for Dialysis: Surgical and Radiologic Procedures, 2nd edition (ISBN: 1-57059-627-1).
2. Oxford University Press, 2008. Oxford Textbook of Clinical Nephrology, p.1909-1926 (Third Edition 2008) (ISBN-10: 0198508247 ISBN-13: 978-0198508243).
3. Brenner and Rector, 2008. The Kidney, 2008. (ISBN 978-1-4160-3105-5)
NỐI THÔNG ĐỘNG TĨNH MẠCH SỬ DỤNG MẠCH NHÂN TẠO
(arteriovenous graft-a.v.g)
I. ĐẠI CƯƠNG
Thông động tĩnh mạch tự thân là lựa chọn tốt nhất để làm đường mạch máu cho người bệnh lọc máu chu kỳ. Trong thực tế, một số lượng người bệnh không có hệ mạch ngoại vi đáp ứng được yêu cầu tạo thông động tĩnh mạch: tĩnh mạch hạn chế, nhỏ, không thẳng, hoặc tĩnh mạch đã bị phá hủy do tiêm truyền, các thuốc khi tiêm truyền. Do đó, mạch nhân tạo, có chất liệu từ PTFE, được đưa vào sử dụng.
Có rất nhiều kiểu thiết kế về hình dạng cho mạch nhân tạo dùng tạo nối thông: thẳng, quai, và đầu nối động mạch vuốt nhỏ nhằm tránh hiện tượng lỗ thông có tốc độ dòng máu quá cao. Đi cùng với thiết kế, vị trí nối cũng đa dạng: động mạch quay-tĩnh mạch cánh tay, động mạch cánh tay-tĩnh mạch cánh tay (dạng quai), động mạch cánh tay-tĩnh mạch nách, động mạch cánh tay-tĩnh mạch cảnh trong, . . .
II. CHỈ ĐỊNH
- Người bệnh có chỉ định lọc máu chu kỳ và:
● Không thể tạo được thông động tĩnh mạch dùng mạch tự thân (hệ tĩnh mạch không cho phép/đã thất bại nhiều lần).
● Người bệnh có yêu cầu vị trí nối thông động tĩnh mạch (do công việc và giao tiếp xã hội) và tại vị trí đó không thể thực hiện được với tĩnh mạch tự thân.
III. CHỐNG CHỈ ĐỊNH
- Hội chứng suy tim sung huyết có EF<30%.
- Rối loạn đông cầm máu: số đếm tiểu cầu <50.000/ml.
- Chống chỉ định tương đối: người bệnh nguy cơ nhiễm trùng cao/suy giảm miễn dịch.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 hoặc 02 bác sỹ chuyên ngành Thận- Lọc máu được đào tạo phẫu thuật mạch máu.
- 02 điều dưỡng.
| 2. Phương tiện 2.1. Thuốc - Thuốc gây tê tại chỗ: Lidocain 1%. - Thuốc an thần: Seduxen 10mg. - Heparin 5000UI/ml. - Kháng sinh: Cefazolin 1g (dự phòng nhiễm khuẩn). 2.2. Dụng cụ - Bộ dụng cụ phẫu thuật thường. - 01 dụng cụ vi phẫu phẫu thuật mạch máu. |
|
| Hình 1: Đánh dấu vị trí của Graft trên da. |
- 01 bộ tunneler đưa tĩnh mạch đi ngầm dưới da.
- Một đoạn mạch nhân tạo, dài 50cm, đường kính 6mm.
3. Người bệnh
- Người bệnh có thể được thực hiện theo điều trị nội trú hay ngoại trú
- Có đầy đủ các xét nghiệm cơ bản.
| - Có đầy đủ thăm dò hình ảnh động mạch/tĩnh mạch của thông động tĩnh mạch. - Được giải thích rõ lý do thực hiện phẫu thuật, các lợi ích cũng như khó khăn của phương pháp. - Người bệnh nhịn ăn trước 6 tiếng. - Rửa tay bằng xà phòng diệt khuẩn. 4. Hồ sơ bệnh án - Bệnh án chi tiết. |
|
| Hình 2: Đưa Graft đi ngầm dưới da. |
- Có đủ các xét nghiệm.
+ Đông máu cơ bản.
+ Huyết học, Sinh hóa, chức năng gan,…
V. CÁC BƯỚC TIẾN HÀNH
1. Chuẩn bị người bệnh
- Người bệnh được giải thích rõ toàn bộ quá trình phẫu thuật.
- Được cắt toàn bộ móng tay, rửa sạch toàn bộ cánh tay bằng xà phòng diệt khuẩn.
- Tư thế: nằm ngửa.
- Tay phẫu thuật để ngang thân người, đặt trên bàn mổ.
- Đặt Máy theo dõi mạch, huyết áp, SpO2 trong quá trình thực hiện phẫu thuật.
- Đánh dấu các vị trí đặt Graft dưới da lên da.(hình 1)
2. Phương pháp vô cảm
| - Gây tê đám rối hay gây tê dưới da bằng Lidocain 1%. - Kỹ thuật - Bộc lộ động mạch. - Bộc lộ tĩnh mạch. - Luồn mạch nhân tạo đi dưới da theo vị trí định trước. (hình 2) - Khâu nối mạch nhân tạo với tĩnh mạch. - Khâu nối mạch nhân tạo với động mạch. (hình 3) |
|
| Hình 3: Khâu nối Graft với động mạch và tĩnh mạch. |
- Kiểm tra toàn bộ hệ graft, lưu thông máu trong graft.
- Cầm màu miệng nối và vết mổ.
- Đóng da.
VI. THEO DÕI
- Trong khi tiến hành thủ thuật
- Theo dõi mạch, nhiệt độ, huyết áp, tri giác.
- Sau khi tiến hành thủ thuật
- Theo dõi mạch, nhiệt độ, huyết áp, tri giác.
- Kiểm tra lưu thông máu qua lỗ thông.
- Khám/đánh giá quá trình phát triển của thông động tĩnh mạch sau 1 tháng.
- Xem xét đưa thông động tĩnh mạch vào sử dụng sau 1 tháng.
VII. TAI BIẾN VÀ XỬ TRÍ
Tắc thông động tĩnh mạch: thường do xoắn vặn mạch nhân tạo trong quá trình tạo đường hầm đi dưới da. Mở lại và định vị lại vị trí tĩnh mạch.
TÀI LIỆU THAM KHẢO
1. Ingemar J.A. Davidson, 2008. Access for Dialysis: Surgical and Radiologic Procedures, 2nd edition (ISBN: 1-57059-627-1).
2. Oxford University Press, 2008. Oxford Textbook of Clinical Nephrology, p.1909- 1926(Third Edition 2008) (ISBN-10: 0198508247 ISBN-13: 978-0198508243)
3. Brenner and Rector, 2008. The Kidney, 2008. (ISBN 978-1-4160-3105-5).
NỘI SOI BÀNG QUANG CHẨN ĐOÁN
(NỘI SOI BÀNG QUANG KHÔNG SINH THIẾT)
I. ĐẠI CƯƠNG
Nội soi bàng quang là một thủ thuật được sử dụng để quan sát bên trong bàng quang, niệu đạo.
II. CHỈ ĐỊNH
- Đái máu.
- Đái mủ.
- Hội chứng bàng quang.
- Viêm bàng quang mạn.
- U bàng quang.
- Sỏi, dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Chấn thương đứt niệu đạo.
- Nhiễm trùng đường niệu thấp đang tiến triển
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- Lao bàng quang
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ
1. Người thực hiện: 1bác sỹ, 1điều dưỡng
2. Phương tiện, dụng cụ
- Máy soi bàng quang cứng (kim loại) hoặc mềm (sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Catheter các cỡ để chụp thận ngược dòng.
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động: 1 chiếc.
- Găng vô trùng: 2 đôi.
- Cồn Betadin sát trùng: 1 lọ.
- Gạc vô trùng: 1 gói.
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
- Thuốc giảm đau (Felden, Mobic…), gây tê tại chỗ ( Xylocain).
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật, tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic..) và cần được gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo.
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2.Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Giảm đau cho Người bệnh: tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic..), gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo.
- Tư thế Người bệnh: nằm theo tư thế sản khoa.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, niệu đạo, hai lỗ niệu quản.
VI. TAI BIẾN VÀ XỬ TRÍ
1. Thủng bàng quang: Rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn: do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối: điều trị kháng sinh và theo dõi.
TÀI LIỆU THAM KHẢO
1. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4): 561-6.
2. Dimon M, Williams C. (2012) Continuous Retroflexion Cystoscopy During Prostate Cryoablation. J Endourol.
3. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol. ;179(4):1379-90.
I. ĐẠI CƯƠNG
Nội soi niệu quản chẩn đoán là kỹ thuật dùng ống soi niệu quản để nội soi ngược dòng qua niệu đạo vào bàng quang và lên niệu quản, có thể tới đài - bể thận, nhờ hệ thống camera giúp quan sát và chẩn đoán các bệnh lý đường tiết niệu cao. Đây là phương pháp có nhiều ưu điểm, dần được ứng dụng rộng rãi và mang lại hiệu quả cao trong chẩn đoán nhiều bệnh lý trên đường tiết niệu.
II. CHỈ ĐỊNH
- Chẩn đoán nguyên nhân và vị trí đái máu đại thể từ đường tiết niệu cao chưa rõ nguyên nhân.
- Chẩn đoán hẹp niệu quản hoặc hẹp khúc nối bể thận - niệu quản mà các kỹ thuật chẩn đoán hình ảnh khác (chụp UIV, chụp UPR) không rõ chẩn đoán.
- Chẩn đoán các khối u trong lòng niệu quản.
- Lấy bệnh phẩm làm xét nghiệm tế bào học hoặc mô bệnh học qua soi niệu quản.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu.
- Nhiễm khuẩn đường tiết niệu đang trong giai đoạn cấp chưa được điều trị hiệu quả.
- Người bệnh có bệnh lý nội khoa nặng như bệnh lý tim mạch (tăng huyết áp, suy tim nặng), hô hấp, nội tiết…có nguy cơ khi gây mê hoặc gây tê.
- Người bệnh bị bệnh xương khớp không nằm được tư thế sản khoa.
- Hẹp niệu đạo không đặt được ống soi.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 bác sĩ chuyên khoa (bác sĩ chính).
- 01 bác sĩ phụ.
- 01 bác sĩ gây mê.
- 01 kỹ thuật viên gây mê.
- 01 điều dưỡng phụ dụng cụ.
- 01 điều dưỡng chăm sóc và theo dõi người bệnh.
2. Phương tiện
- Máy nội soi niệu quản ống mềm đường kính 6,5 - 9,5 Fr với ống soi niệu quản, nguồn sáng, camera, dây dẫn (guidewire).
- Các dụng cụ phục vụ cho kỹ thuật chẩn đoán: kìm sinh thiết...
- Sonde JJ (double J) hoặc sonde plastic kích thước 6 - 8 Fr x 01 bộ.
3. Người bệnh
- Khám bệnh và làm các xét nghiệm cơ bản:
+ Xét nghiệm máu: Công thức máu, nhóm máu, chức năng đông máu, sinh hóa máu, HBsAg, anti HIV, anti HCV.
+ Tổng phân tích nước tiểu.
+ Siêu âm bụng tổng quát.
+ Chụp X quang: Hệ tiết niệu không chuẩn bị, UIV, tim phổi...
+ Nếu người bệnh trên 50 tuổi: làm điện tâm đồ; nếu trên 60 tuổi: làm siêu âm tim.
- Giải thích cho người bệnh về thủ thuật, mục đích và tai biến có thể xảy ra, cho viết giấy cam đoan.
- Động viên người bệnh yên tâm điều trị.
- Nhịn ăn uống trước khi nội soi 6 giờ và thụt tháo sạch phân.
- Dùng kháng sinh dự phòng trước khi nội soi.
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ bệnh án: Đối chiếu họ tên, tuổi người bệnh, chú ý các chống chỉ định.
2. Kiểm tra người bệnh: Đã được giải thích kỹ, vệ sinh, thụt tháo sạch.
3. Thực hiện kỹ thuật: Thực hiện tại phòng vô trùng.
- Người bệnh nằm tư thế sản khoa.
- Người bệnh được tiền mê kỹ, gây tê tủy sống hoặc gây mê nội khí quản.
- Sát khuẩn bộ phận sinh dục và trải vải mổ vô trùng.
- Đặt ống soi niệu quản vào bàng quang.
- Xác định lỗ niệu quản bên có chỉ định soi.
- Đặt dây dẫn (guidewire) vào niệu quản.
- Đặt ống soi vào niệu quản theo dây dẫn, khi ống soi đã vào niệu quản thì rút dần dây dẫn ra.
- Nhờ camera quan sát niệu quản để chẩn đoán các bất thường tại niệu quản, có thể tới đài - bể thận; có thể thực hiện các kỹ thuật bơm rửa lấy tế bào hoặc sinh thiết vị trí nghi ngờ làm tế bào học hoặc mô bệnh học.
- Trước khi rút ống soi thì đặt lại dây dẫn để dẫn đường cho sonde niệu quản.
- Đặt sonde niệu quản theo dây dẫn, có thể đặt bằng sonde plastic hoặc sonde double J.
- Rút guidewire và ống soi ra ngoài, đặt sonde bàng quang qua đường niệu đạo và kết thúc thủ thuật.
VI. TAI BIẾN VÀ XỬ TRÍ
1. Tổn thương niệu quản
- Nếu tổn thương nhỏ, tổn thương niêm mạc niệu quản: Chỉ cần đặt sonde niệu quản tốt là đủ và thời gian lưu sonde cần lâu hơn.
- Thủng niệu quản: Xử trí tùy theo mức độ tổn thương.
2. Chảy máu: Thông thường sau nội soi niệu quản có thể có chảy máu nhưng không đáng kể, chỉ cần đặt sonde niệu quản và điều trị nội khoa là đủ.
3. Nhiễm khuẩn đường tiết niệu ngược dòng: Cấy nước tiểu và điều trị kháng sinh tùy theo mức độ nhiễm khuẩn.
4. Biến chứng xa: Hẹp niệu quản, có thể phải tạo hình niệu quản.
VII. CHĂM SÓC, THEO DÕI VÀ ĐIỀU TRỊ SAU THỦ THUẬT
Sau nội soi Người bệnh có thể biểu hiện đau hông lưng, mạn sườn bên nội soi niệu quản, đi tiểu buốt, tiểu dắt, nước tiểu hồng.
- Khi người bệnh được chuyển về buồng bệnh sau 6 tiếng thì cho ăn nhẹ và bắt đầu vận động dần.
- Ngày hôm sau cho vận động và ăn uống bình thường. Chú ý cho người bệnh uống nhiều nước đảm bảo 2 - 3 lít/ngày.
- Theo dõi nước tiểu về màu sắc, tính chất và số lượng.
- Đảm bảo cân bằng dịch- điện giải.
- Theo dõi nhiệt độ để phát hiện nhiễm khuẩn đường tiết niệu.
- Nếu không có nhiễm khuẩn đường tiết niệu thì rút sonde bàng quang sau 1 ngày.
- Nếu có nhiễm khuẩn đường tiết niệu thì Điều trị kháng sinh đến khi hết tình trạng nhiễm trùng.
- Khi người bệnh ra viện hẹn thời gian khám lại định kỳ để kiểm tra và rút sonde niệu quản.
- Thời gian lưu sonde niệu quản tùy theo từng trường hợp cụ thể, có thể từ 1 - 4 tuần.
TÀI LIỆU THAM KHẢO
1. Bộ Y tế (1999), “Quy định chung về phẫu thuật tiết niệu”, Hướng dẫn quy trình kĩ thuật bệnh viện, tập I, Nhà xuất bản Y học, tr.365-367.
2. Nguyễn Bửu Triều, Lê Ngọc Từ (2007), “Thăm khám bằng dụng cụ và nội soi tiết niệu”, Bệnh học tiết niệu, Nhà xuất bản Y học, tr.99-203.
3. Phan Trường Bảo, Nguyễn Tuấn Vinh, Nguyễn Minh Quang (2009), “Ứng dụng ống soi niệu quản mềm trong chẩn đoán và điều trị các bệnh lý đường tiết niệu trên: Báo cáo trường hợp đầu tiên áp dụng tại bệnh viện Bình Dân”, Y học thực hành: (641+642), số 1, tr.93-97.
4. Assaad El-Hakim, Beng Jit Tan, Arthur D. Smith (2007), “Ureteroscopy”, Urinary stone disease, Humana Press, p.589-608.
NỘI SOI BƠM RỬA NIỆU QUẢN SAU TÁN SỎI NGOÀI CƠ THỂ
I. ĐẠI CƯƠNG
Tán sỏi ngoài cơ thể là phương pháp điều trị sỏi thận và sỏi niệu quản ít xâm lấn, tương đối an toàn.
Một số ít trường hợp sau tán sỏi ngoài cơ thể, sỏi bị vỡ vụn ra nhưng chưa xuống hết bàng quang mà còn đọng lại ở trong lòng niệu quản. Nội soi bơm rửa niệu quản là biện pháp cần thiết để tránh tắc nghẽn làm ứ đọng nước tiểu ở bể thận và niệu quản.
II. CHỈ ĐỊNH
Sau tán sỏi ngoài cơ thể sỏi đã bị vỡ vụn nhưng đang còn nằm trong niệu quản.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Nhiễm trùng bàng quang nặng
- Người bệnh đang bị nhiễm trùng bộ phận sinh dục ( lậu, giang mai,...)
IV. CHUẨN BỊ
1. Người thực hiện: 01 bác sỹ và 01 điều dưỡng
2. Phương tiện
2. Bộ dụng cụ nội soi: 01 cáp dẫn quang, 01 troca để vào bàng quang, 01 Grasping forcep, 01 camera nội soi.
3. Thông niệu quản thẳng có lỗ ở cuối (end hole) và guide wire 0,035” (road runner).
4. C- arm hướng dẫn định vị đầu thông đúng vị trí và định vị trí sỏi cần rửa.
5. Áo chì: 02 bộ
6. Gạc: 03 gói
7. Dung dịch sát khuẩn, bơm tiêm, nước muối sinh lý 0,9% (1000ml).
8. Thuốc tê Lidocain 2%, gel bôi trơn.
9. Găng vô trùng: 02 đôi
3. Người bệnh
10.Thông báo cho Người bệnh ngày, giờ tiến hành nội soi, bơm rửa niệu quản và dặn Người bệnh đi tiểu hết nước tiểu trong bàng quang.
11.Giải thích Người bệnh về thủ thuật để Người bệnh hợp tác.
4. Hồ sơ bệnh án: Mang hồ sơ bệnh án của Người bệnh đến phòng nội soi.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đo huyết áp, nhịp tim trước khi soi
3. Thực hiện kỹ thuật
- Người bệnh nằm ở tư thế sản khoa, bộc lộ cơ quan sinh dục.
- Sát trùng vùng hạ vị và bộ phận sinh dục
- Trải khăn vô khuẩn lên bộ phận sinh dục Người bệnh
- Bơm Lidocain 2% dạng gel vào lỗ sáo của Người bệnh nhằm gây tê niêm mạc dọc đường đi của ống soi (đối với nữ giới thì không cần).
- Bôi trơn ống nội soi.
- Nâng dương vật Người bệnh lên thẳng đứng 90 độ, từ từ đưa ống soi vào. Sau đó vừa đẩy ống thẳng qua lỗ tiểu vào niệu đạo rồi vào bàng quang (đối với nữ: đưa thẳng ống qua lỗ tiểu vào bàng quang). Trong lúc thực hiện quan sát nét mặt Người bệnh.
- Cho thoát hết nước tiểu tồn lại trong bàng quang ra ngoài rồi cho đường truyền dung dịch Natriclorua 0,9% chảy vào bàng quang.
- Quan sát tổng thể bàng quang, xác định lỗ niệu quản cần bơm rửa
- Đưa thông niệu quản thẳng có guide wire dẫn đường vào kênh thủ thuật (operator chanel), dùng cần nâng (elevator) để hướng dẫn catheter vào miệng lỗ niệu quản, cho guide wire đi trước khi vào miệng niệu quản để tránh xây xát miệng lỗ tiểu và đi lạc đường.
- Dưới hướng dẫn của C- arm, luồn guide wire đến chỗ có vụn sỏi bị tắc ở trong niệu quản, giữ cố định guide wire.
- Trượt catheter theo guide wire đi đến chỗ có vụn sỏi, cố định catheter và rút nhẹ từ từ guide wire ra ngoài.
- Dùng bơm 20 ml có nước muối sinh lý (Nacl 0,9%) bơm rửa nhẹ nhàng vào chỗ vụn sỏi ở trong niệu quản đồng thời quan sát dưới hưóng dẫn của C- arm; có thể bơm rửa nhiều lần đến khi hết sạch vụn sỏi trong niệu quản.
- Khi quan sát dưới C- arm thấy sạch vụn sỏi thì rút catheter từ từ ra ngoài
- Rút ống nội soi ra cho vào bồn rửa, kết thúc thủ thuật.
VIII. THEO DÕI
- Trong thủ thuật: toàn trạng, mạch, huyết áp, tình trạng đau,...
- Sau thủ thuật: tình trạng đau, đái máu, nhiễm trùng,..
IX. TAI BIẾN VÀ XỬ TRÍ
- Chấn thương bàng quang niệu đạo, nặng có thể gây thủng bàng quang, rách niệu đạo.
- Tùy theo tai biến xảy ra có biện pháp phù hợp.
TÀI LIỆU THAM KHẢO
1. HoskingDH, McColm SE and Smith WE (1999). Is stenting following ureteroscopy for removal of distal ureteral calculi necessary? Journal of Urol, 161: 48-50.
2. Jefrry L. Huffman, MD (1992). Ureteroscopy. In: Patrick C. Walsh’ Campbell’s Urology, 6th Ed. Philadelphia, Pennsylvania, 2195-2227.
3. Michael Grasso, MD (2002). Ureteroscopy, Article: May 29, 2002; 1-15
4. Sunai Leewansangtong, M.D (1999). Management of Ureteral Calculi with the Use of Transurethral Ureteroscopy and Electrohydraulic Lithotripsy: 101
Patients Experience; Division of Urology. Thailand. Siiraj Hosp Gaz 1999; 51: 579-585.
5. Turk TMT and Jenkins AD (1999). A comparison of ureteroscopy to in situ extracorporeal shockwave lithotripsy for the treatment of distal ureteral calculi; Joural of Uro, 161: 45-47
NỘI SOI BÀNG QUANG ĐỂ SINH THIẾT BÀNG QUANG ĐA ĐIỂM
I. ĐẠI CƯƠNG
Sinh thiết bàng quang đa điểm là một kỹ thuật thường được tiến hành đồng thời khi nội soi bàng quang chẩn đoán nhằm xác định các tổn thương, u, viêm đặc hiệu (lao, giang mai…) hoặc không đặc hiệu.
II. CHỈ ĐỊNH
- Các tổn thương u.
- Các tổn thương viêm mạn tính…
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Nhiễm trùng đường tiết niệu cấp tính.
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 1
- Điều dưỡng: 1
2. Phương tiện
- Máy nội soi bàng quang ống cứng và nguồn sáng tương ứng
- Máy ghi hình
- Bàn soi bàng quang
- Vật tư tiêu hao:
+ Dung dịch cố định mảnh sinh thiết (thường là dung dịch formol)
+ Dung dịch sát khuẩn: betadin 10% hoặc thuốc đỏ.
+ Gel xylocain và chlorhexadin.
+ Gạc vô trùng: 5 miếng
+ Panh vô trùng: 1 chiếc
+ Kìm sinh thiết bàng quang: 1 cái
+ Găng vô trùng: 2 đôi
+ 2-5 lít nước muối sinh lý hoặc nước cất
+ Săng có lỗ vô trùng: 1 cái
3. Người bệnh
Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng có thể xảy ra của soi bàng quang và sinh thiết bàng quang đa điểm.
4. Hồ sơ bệnh án.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
3.1. Tư thế người bệnh
- Người bệnh nằm ở tư thế sản khoa.
- Người bệnh được mặc quần dành cho người bệnh nội soi bàng quang.
3.2. Tiến hành
- Theo quy trình nội soi bàng quang chẩn đoán.
- Khi nghi ngờ có tổn thương, tiến hành sinh thiết. Tùy theo loại tổn thương, vị trí tổn thương mà số điểm sinh thiết khác nhau (thông thường > 2 điểm).
- Sau khi rút kìm sinh thiết, quan sát mảnh sinh thiết, cho vào dung dịch cố định.
- Quan sát lại bàng quang đặc biệt vị trí sinh thiết để đánh giá tình trạng chảy máu.
4. Ghi hồ sơ
- Ngày giờ nội soi và sinh thiết bàng quang đa điểm
- Tình trạng của người bệnh trong và sau khi nội soi và sinh thiết
- Tên bác sỹ làm nội soi
VI. THEO DÕI: trong 24-48 giờ
- Theo dõi tính chất, màu sắc, số lượng nước tiểu.
- Tình trạng bụng (đau, phản ứng thành bụng)
- Nhiệt độ, huyết áp, toàn trạng
VII. TAI BIẾN
- Chảy máu bàng quang.
- Chấn thương bàng quang niệu đạo
- Nhiễm trùng.
VIII. XỬ TRÍ
Xử trí tùy theo loại tai biến.
TÀI LIỆU THAM KHẢO
1. Behrens A, Grimm J, Gross S, et al. (2011). Inertial navigation system for bladder endoscopy. Conf Proc IEEE Eng Med Biol Soc, pp. 5376-9.
2. Ejchman W (1990). Value of endoscopy and ultrasonographic examination (USG) in the diagnosis and control of recurrences of neoplasms of the bladder. Wiad Lek, 43 (19-20), pp. 992-9.
3. Gidlow A (2000). National guidelines for nurse cytoscopy. Prof Nurse,16 (3), pp. 992-3.
4. Hess J, Tschirdewahn S, Szarvas T, et al. (2011). Urothelial carcinoma of the bladder: evaluation by combined endoscopy and urine cytology: is incontrovertible assessment possible?. Urologe A, 50 (6), pp. 702-5.
NỘI SOI BÀNG QUANG LẤY DỊ VẬT, SỎI
I. ĐẠI CƯƠNG
Nội soi bàng quang lấy sỏi, dị vật là một thủ thuật dùng dụng cụ để lấy sỏi, dị vật qua đường nội soi bàng quang.
II. CHỈ ĐỊNH
Sỏi, dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Nhiễm trùng đường niệu thấp đang tiến triển.
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ
1. Người thực hiện: 1bác sỹ, 1điều dưỡng
2. Phương tiện
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Dụng cụ gắp sỏi, dị vật bàng quang: dùng kẹp hoặc dùng rọ Dormia: 01 bộ
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động.
- Găng vô trùng: 02 đôi
- Cồn Betadin sát trùng: 01 lọ
- Gạc vô khuẩn: 02 gói
- Kẹp vô trùng: 01 cái
- Quần áo mổ: 02 bộ
- Mũ, khẩu trang: 02 bộ
- Thuốc giảm đau (Felden, Mobic...), gây tê tại chỗ (Xylocain).
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật, tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic..) và cần được gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Giảm đau cho Người bệnh: tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic..), gây tê tại chỗ bằng Xylocain (thường dùng loại gel ) bơm qua đường niệu đạo
- Tư thế Người bệnh nằm theo tư thế sản khoa.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, xác định vị trí, kích thước của sỏi, dị vật.
- Đưa kẹp để gắp sỏi hoặc luồn sỏi vào rọ Dormia kéo ra ngoài.
- Đối với sỏi quá to nhiều khi phải phá vỡ nhỏ sỏi ra bằng sóng xung động siêu âm hoặc laserr rồi lấy sỏi.
VI. TAI BIẾN VÀ XỬ TRÍ
1. Thủng bàng quang: rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn: do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối. Điều trị kháng sinh và theo dõi.
TÀI LIỆU THAM KHẢO
1. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4):561-6.
2. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol; 179(4):1379-90.
3. Zhang ZS, Tang L, Wang XL, et all (2011) Seeing Is Believing: A Randomized Controlled Study from China of Real-Time Visualization of Flexible Cystoscopy to Improve Male Patient Comfort. J Endourol.
4. Clark KR, Higgs MJ. (1990) Urinary infection following out-patient flexible cystoscopy. Br J Urol. 66(5):503-5.
NỘI SOI ĐẶT CATHETER BÀNG QUANG - NIỆU QUẢN ĐỂ CHỤP UPR
(uretero pyelographie retrograde)
I. ĐẠI CƯƠNG
Chụp UPR là phương pháp chụp hệ tiết niệu ngược dòng qua catheter đưa lên niệu quản bơm thuốc cản quang vào hệ tiết niệu
Bằng phương pháp này thuốc cản quang được đưa trực tiếp vào bể thận, thuốc không bị pha loãng, nên đài bể thận hiện rõ
Tuy nhiên phương pháp này chỉ đánh giá được hình thái đài-bể thận mà không biết được chức năng thận.
II. CHỈ ĐỊNH
1. Hẹp hoặc tắc niệu quản do sỏi hoặc các nguyên nhân khác: nhằm đánh giá hình thái đài - bể thận, niệu quản trong trường hợp chụp thận thuốc tĩnh mạch không ngấm hoặc Người bệnh có chống chỉ định chụp UIV.
2. Tìm các đường dò lưu thông từ hệ thống bạch huyết sang xoang thận trong các trường hợp đái dưỡng chấp.
III. CHỐNG CHỈ ĐỊNH
1. Khi có nhiễm khuẩn đường niệu: viêm bàng quang, viêm niệu đạo vì dễ gây viêm bể thận ngược dòng.
2. Dị ứng thuốc cản quang
IV. CHUẨN BỊ
1. Người thực hiện: 01bác sỹ, 01điều dưỡng, 01 kỹ thuật viên Xquang, kíp gây mê trong một số trường hợp cần thiết.
2. Phương tiện, dụng cụ
- Máy Xquang
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Catheter các cỡ để chụp thận ngược dòng
- Bàn soi bàng quang
- Thuốc cản quang tan trong nước (Telebrix,..): 01 lọ
- Găng vô trùng: 02 đôi
- Cồn Betadin sát trùng: 01 lọ
- Gạc vô trùng: 02 gói
- Kẹp vô trùng: 01 cái
- Quần áo mổ: 02 bộ
- Mũ, khẩu trang: 02 bộ
- Thuốc giảm đau (Felden, Mobic, ...), gây tê tại chỗ (Xylocain)
- Thuốc tiền mê hay gây mê toàn thân tùy từng trường hợp cụ thể
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật, tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic..) và cần được gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo.
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH:
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Giảm đau cho Người bệnh: tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic...), gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo.
- Người bệnh nằm theo tư thế sản khoa.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước vào bàng quang kiểm tra tình trạng bàng quang, xác định vị trí 2 lỗ niệu quản và quan sát tình trạng lỗ niệu quản cần đặt UPR.
- Đưa catheter ngược dòng từ niệu đạo vào bàng quang lên niệu quản khoảng 5-7cm qua ống soi bàng quang, bơm 07- 15 ml dung dịch thuốc cản quang qua catheter rồi chụp phim thứ nhất ngay sau khi bơm thuốc và phim thứ hai sau 5 phút.
VI. ĐÁNH GIÁ KẾT QUẢ
Có thể thấy các hình ảnh bất thường:
1. Thấy rõ hình ảnh đài-bể thận- niệu quản với các hình ảnh bệnh lý như phần chụp UIV đã mô tả.
2. Xác định vị trí các dị vật hoặc các đoạn chít tắc trên thận hoặc
3. Thấy được các đường dò từ hệ bạch huyết vào xoang thận
VII. BIẾN CHỨNG VÀ XỨ TRÍ
- Nhiễm khuẩn ngược dòng: uống nhiều nước và sử dụng kháng sinh
- Đái máu vi thể: Không cần xử trí. Đái máu đại thể: sử dụng thuốc cầm máu, truyền máu nếu cần
- Thủng niệu quản: can thiệp ngoại khoa.
TÀI LIỆU THAM KHẢO
1. Campbell's Textbook of Urology, Chapter 3, Urinary Tract Imaging, Basic Principles.
I. ĐẠI CƯƠNG
Rửa bàng quang lấy máu cục là kỹ thuật đưa một lượng dịch vô trùng vào bàng quang và sau đó dẫn lưu ra qua sonde bàng quang nhằm làm sạch máu cục trong bàng quang.
II. CHỈ ĐỊNH
Có máu cục trong bàng quang.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện: điều dưỡng
2. Phương tiện: Bộ dụng cụ để đặt sonde tiểu.
- Bơm vô trùng 50 ml
- Nước muối sinh lý 0,9%: 1000 ml
- Cọc treo
- Gạc sạch và gạc thấm dung dịch sát khuẩn để sát khuẩn đầu sonde
- Dung dịch sát khuẩn
- Găng vô trùng
- Kẹp Kocher
- Khay quả đậu vô trùng
- Săng vô trùng
- Băng dính
- Dụng cụ để sát khuẩn tay
- Giấy thấm bảo vệ dùng 1 lần
3. Người bệnh
- Giải thích cho người bệnh lí do rửa bàng quang, qui trình rửa diễn ra như thế nào và biến chứng có thể xảy ra.
- Đặt người bệnh nằm ngửa, có giấy thấm phía dưới người bệnh
4. Hồ sơ bệnh án
V. CÁCH TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Điều dưỡng đeo khẩu trang, đội mũ, rửa sạch tay.
- Mở dụng cụ vô trùng
- Đặt dụng cụ lên khu vực đã được khử trùng trước đó.
- Mở các túi gạc sạch và gạc được thấm dung dịch sát khuẩn
- Chuẩn bị dung dịch trong các cốc vô trùng: nước muối sinh lý hoặc nước muối sinh lý với thuốc được chỉ định
- Đặt săng vô trùng giữa hai chân
- Rửa tay bằng cồn
- Đeo găng vô trùng
- Đặt sonde tiểu nếu người bệnh chưa có sonde bàng quang
- Nếu người bệnh đã có sonde bàng quang: Kẹp sonde phía trên vị trí đầu sonde nối với túi nước tiểu (không kẹp trực tiếp vào sonde mà quấn gạc vào sonde rồi kẹp để tránh làm hỏng sonde)
- Dùng gạc thấm dung dịch sát khuẩn để tháo sonde ra khỏi túi đựng nước tiểu và sát khuẩn đầu sonde.
- Đặt đầu sonde lên khay quả đậu vô trùng, dùng băng dính cố định đầu sonde vào khay quả đậu.
- Che đầu túi đựng nước tiểu bằng 1 miếng gạc sạch thấm dung dịch sát khuẩn
- Cắm xi lanh nước muối vào đầu sonde
- Tháo kẹp ở sonde
- Bơm từ từ 50 ml nước muối sinh lý vào bàng quang rồi hút ra hoặc kết nối đầu sonde với chai nước muối sinh lý 1000 ml (chai này được treo trên cọc truyền). Nòng còn lại của sonde bàng quang được nối với bộ dây truyền huyết thanh thứ 2 rồi thả vào túi đựng nước tiểu. Làm như vậy nhiều lần cho đến khi nước ra trong
- Kẹp sonde lại và rút xy lanh ra
- Nối lại sonde vào túi nước tiểu
- Tháo kẹp sonde, kiểm tra xem có nước tiểu chảy ra không
- Đưa người bệnh trở lại vị trí và tư thế ban đầu
- Ghi vào phiếu theo dõi: màu sắc dịch rửa bàng quang, có cục máu đông không, thể tích dịch rửa.
4. Ghi hồ sơ
- Ngày giờ rửa bàng quang
- Dung dịch rửa, số lượng dịch
- Tính chất, màu sắc nước chảy ra
- Tình trạng của người bệnh trong và sau khi rửa
- Tên người tiến hành.
VI. THEO DÕI
- Nhiệt độ, huyết áp, mạch người bệnh
- Dịch chảy ra: số lượng, màu sắc
VII. TAI BIẾN
- Người bệnh đau khi lượng dịch rửa đưa vào quá nhiều.
- Tắc sonde.
VIII. XỬ TRÍ TAI BIẾN
- Thay sonde bàng quang khi có tắc sonde.
- Giảm đau nếu cần thiết.
- Truyền máu nếu mất máu quá nhiều.
TÀI LIỆU THAM KHẢO
1. Choong SK, Walkden M, and Kirby R (2000). The management of intractable haematuria. BJU Int, 86 (9), pp. 951-9.
2. Steve Scholtes (2002). Management of clot retention following urological surgery. Nursing Times.net, 98 (28), pp48.
3. HoskingDH et al (1999). Is stening following ureteroscopy for removal of distal ureteral calculi necessary?. Journal of urol, 161, pp48-50.
NỘI SOI BƠM RỬA BÀNG QUANG, BƠM HÓA CHẤT
I. ĐẠI CƯƠNG
Nội soi bàng quang và bơm hóa chất là một thăm dò bàng quang qua đường niệu đạo bằng máy soi, từ đó có thể nhìn thấy rõ nhất bên trong niệu đạo, bàng quang. Khi phát hiện tổn thương cần điều trị bằng hóa chất (ung thư bàng quang, đái máu sau điều trị xạ trị của ung thư vùng tiểu khung) → tiến hành bơm hóa chất vào trong bàng quang. Hóa chất được dùng tùy theo bệnh lý bàng quang và mục tiêu điều trị.
II. CHỈ ĐỊNH
Bơm hóa chất trong điều trị ung thư bàng quang, điều trị triệu chứng trong đái máu sau xạ trị ung thư vùng tiểu khung.. .
III. CHỐNG CHỈ ĐỊNH TƯƠNG ĐỐI (cho một số hóa chất)
Phụ nữ có thai và cho con bú.
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01
- Điều dưỡng: 01
2. Phương tiện
- Máy nội soi bàng quang ống cứng và nguồn sáng phù hợp.
- Bàn nội soi bàng quang
- Vật tư tiêu hao:
+ Dung dịch sát khuẩn: betadin 10% hoặc thuốc đỏ
+ Gel xylocain và chlorhexadin.
+ Gạc vô trùng: 5 miếng
+ Panh vô trùng: 1 chiếc
+ Găng vô trùng: 2 đôi
+ 1000- 2000 ml nước vô trùng (nước cất hoặc natriclorua 0.9%)
+ Quần dành cho người bệnh soi bàng quang
+ Hóa chất bơm bàng quang
3. Người bệnh
Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng của thủ thuật.
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
3.1. Tư thế người bệnh
- Người bệnh nằm ở tư thế sản khoa.
- Người bệnh được mặc quần dành cho người bệnh nội soi bàng quang.
3.2. Tiến hành
- Vệ sinh bộ phận sinh dục bằng gạc thấm dung dịch sát trùng
- Ống soi được bôi trơn bằng dung dịch xylocain và chlorhexadin. Bác sỹ đưa từ từ ống soi qua lỗ niệu đạo vào bàng quang.
- Trong quá trình đưa ống soi vào bàng quang, cần để nước vô trùng chảy liên tục qua ống soi để giảm tổn thương cho niệu đạo và bàng quang.
- Sau khi rửa sạch bàng quang, bơm hóa chất vào bàng quang (loại hóa chất, số lượng, thời gian lưu tùy theo mục đích điều trị).
4. Ghi hồ sơ bệnh án
- Ngày giờ tiến hành thủ thuật.
- Tên hóa chất, số lượng hóa chất bơm vào bàng quang.
- Tình trạng của người bệnh trong và sau khi tiến hành thủ thuật.
- Tên người tiến hành
VI. THEO DÕI: trong 24- 48 giờ
- Nhiệt độ, huyết áp, toàn trạng
- Theo dõi tính chất, màu sắc, số lượng nước tiểu.
- Tình trạng bụng (đau, phản ứng thành bụng)
- Theo dõi tác dụng phụ của hóa chất và phản ứng dị ứng.
VII. TAI BIẾN
Chấn thương bàng quang niệu đạo, nặng có thể gây thủng bàng quang, rách niệu đạo.
VIII. XỬ TRÍ TAI BIẾN
Tùy theo tai biến xảy ra có biện pháp xử trí phù hợp.
TÀI LIỆU THAM KHẢO
1. Chundamala J,Wright JG (2007). The efficacy and risks of using povidone-iodine irrigation to prevent surgical site infection: an evidence- based review. Can J Surg, 50 (6), pp. 473-81.
2. Fong IW (1995). The value of a single amphotericin B bladder washout in candiduria. J Antimicrob Chemother, 36 (6), pp. 1067-71.
3. P.J. Van Den Broek TD, R.P. Mouton (1985). Blader irrigation with povidone-iodine in prevention of urinary- tract infection associated with intermittent urethral catheterisation. The Lancet, 325 (8428), pp. 563.
4. Riedl CR, Daniltchenko D, Koenig F, et al. (2001). Fluorescence endoscopy with 5-aminolevulinic acid reduces early recurrence rate in superficial bladder cancer. J Urol, 165 (4), pp. 1121-3.
NỘI SOI TÁN SỎI NIỆU QUẢN (BÚA KHÍ NÉN, SIÊU ÂM, LASER)
I. ĐẠI CƯƠNG
- Tán sỏi niệu quản qua nội soi bằng laser là phương pháp dùng nguồn năng lượng laser nhờ nội soi ngược dòng từ bàng quang lên niệu quản trực tiếp phá hủy viên sỏi trong lòng niệu quản. Đây là phương pháp điều trị ít xâm lấn hơn so với các phương pháp phẫu thuật kinh điển, mang lại hiệu quả cao trong điều trị, người bệnh phục hồi sức khỏe nhanh, thường ra viện sau 2 - 4 ngày.
- Trong tương lai, phương pháp này sẽ được sử dụng rộng rãi, phổ biến hơn do những tính năng ưu việt hơn so với các nguồn năng lượng hiện nay đang dùng như khí nén, siêu âm.
II. CHỈ ĐỊNH
- Sỏi niệu quản kích thước 0,6 - 2,5 cm.
- Sỏi niệu quản nhỏ < 0,6 cm nhưng điều trị nội khoa không cải thiện, sỏi ở trên vị trí hẹp niệu quản hoặc trên chỗ sa lồi niệu quản.
- Sỏi bể thận hoặc niệu quản 1/3 trên đã tán sỏi ngoài cơ thể thất bại.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu.
- Nhiễm khuẩn đường tiết niệu đang trong giai đoạn cấp chưa được điều trị.
- Người bệnh có bệnh lý nội khoa nặng như bệnh lý tim mạch (tăng huyết áp, suy tim nặng), hô hấp, nội tiết…có nguy cơ khi gây tê hoặc gây mê.
- Người bệnh bị bệnh xương khớp không nằm được tư thế sản khoa.
- Hẹp niệu đạo không đặt được ống soi.
- Sỏi niệu quản kèm theo các bệnh lý dị dạng hệ tiết niệu được phát hiện trước như: nang niệu quản, thận và niệu quản lạc chỗ... hoặc kèm theo ung thư niệu quản.
- Hẹp niệu quản đoạn dài dưới vị trí sỏi.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 bác sĩ chuyên khoa (bác sĩ chính).
- 01 bác sĩ phụ.
- 01 bác sĩ gây mê.
- 01 kỹ thuật viên gây mê.
- 01 điều dưỡng phụ dụng cụ.
- 01 điều dưỡng chăm sóc và theo dõi người bệnh.
2. Phương tiện
- Máy nội soi niệu quản với ống soi niệu quản, nguồn sáng, camera, dây dẫn (guidewire).
- Máy tán sỏi với nguồn tán laser, rọ lấy sỏi, kìm kẹp sỏi, bóng nong niệu quản.
- Sonde JJ (double J) hoặc sonde plastic kích thước 6 - 8 Fr x 01 bộ.
3. Người bệnh
- Khám bệnh và làm các xét nghiệm cơ bản:
+ Xét nghiệm máu: Công thức máu, nhóm máu, chức năng đông máu, sinh hóa máu, HBsAg, anti HIV, anti HCV.
+ Tổng phân tích nước tiểu.
+ Siêu âm bụng tổng quát.
+ Chụp X quang: Hệ tiết niệu không chuẩn bị, UIV, tim phổi.
+ Nếu người bệnh trên 50 tuổi: Làm điện tâm đồ; nếu trên 60 tuổi: siêu âm tim.
- Giải thích cho người bệnh về thủ thuật, mục đích và tai biến có thể xảy ra, viết giấy cam đoan.
- Động viên người bệnh yên tâm điều trị.
- Nhịn ăn uống trước khi tán sỏi 6 giờ và thụt tháo sạch.
- Dùng kháng sinh dự phòng trước khi tán sỏi.
4. Hồ sơ, bệnh án.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ bệnh án: Họ tên, tuổi người bệnh, các chống chỉ định.
2. Kiểm tra người bệnh: Đã được giải thích kỹ, vệ sinh, thụt tháo sạch.
3. Thực hiện kỹ thuật: Thực hiện tại buồng vô trùng.
- Người bệnh nằm tư thế sản khoa.
- Người bệnh được gây tê tủy sống hoặc gây mê nội khí quản.
- Sát khuẩn bộ phận sinh dục và trải vải mổ vô trùng.
- Đặt ống soi niệu quản vào bàng quang.
- Xác định lỗ niệu quản bên có sỏi.
- Đặt dây dẫn (guidewire) vào niệu quản.
- Đặt ống soi vào niệu quản đi dần lên theo dây dẫn, khi ống soi đã vào niệu quản thì rút dần dây dẫn ra. Nếu có hẹp niệu quản có thể dùng các loại bóng để nong rộng niệu quản.
- Xác định vị trí sỏi, đưa đầu tán laser tiếp xúc trực tiếp với viên sỏi và tán sỏi đến khi sỏi vỡ hết và niệu quản thông. Nếu có polyp niệu quản có thể kết hợp vừa đốt polyp vừa tán sỏi. Trong khi tán sỏi người phụ cần chú ý bơm nước đủ áp lực để phẫu trường trong, dễ quan sát và tán sỏi thuận lợi.
- Có thể dùng dụng cụ (rọ lấy sỏi) lấy hết mảnh sỏi vụn, sau đó bơm rửa sạch niệu quản.
- Sau khi tán sỏi kết thúc, đặt lại dây dẫn (guidewire) để dẫn đường cho sonde niệu quản.
- Rút dần ống soi ra ngoài, đặt sonde niệu quản theo dây dẫn vào bên niệu quản vừa tán sỏi, có thể đặt bằng sonde plastic hoặc sonde double J kích thước 6 - 8 Fr.
- Rút guidewire và ống soi ra ngoài, đặt sonde bàng quang qua đường niệu đạo và kết thúc thủ thuật.
VI. TAI BIẾN VÀ XỬ TRÍ
1. Tổn thương niệu quản
- Nếu tổn thương nhỏ, tổn thương niêm mạc niệu quản: Chỉ cần đặt sonde niệu quản tốt là đủ và thời gian lưu sonde cần lâu hơn.
- Thủng niệu quản: xử trí tùy theo mức độ tổn thương.
2. Chảy máu: Thông thường sau nội soi niệu quản có thể có chảy máu nhưng không đáng kể, chỉ cần đặt sonde niệu quản và điều trị nội khoa là đủ.
3. Nhiễm khuẩn đường tiết niệu ngược dòng: Cấy nước tiểu và điều trị kháng sinh tùy theo mức độ nhiễm khuẩn.
4. Biến chứng xa: Hẹp niệu quản, có thể phải tạo hình niệu quản.
VII. CHĂM SÓC, THEO DÕI VÀ ĐIỀU TRỊ SAU TÁN SỎI
- Sau tán sỏi người bệnh thường có biểu hiện đau hông lưng, mạn sườn bên tán sỏi, đi tiểu buốt, tiểu dắt, nước tiểu hồng.
- Khi người bệnh được chuyển về buồng bệnh sau 6 tiếng thì cho ăn nhẹ và bắt đầu vận động dần.
- Ngày hôm sau cho vận động và ăn uống bình thường. Chú ý cho người bệnh uống nhiều nước đảm bảo 2 - 3 lít/ngày.
- Theo dõi nước tiểu về màu sắc, tính chất và số lượng.
- Đảm bảo cân bằng nước và điện giải.
- Theo dõi nhiệt độ để phát hiện nhiễm khuẩn đường tiết niệu.
- Nếu không có nhiễm khuẩn đường tiết niệu thì ngày hôm sau rút sonde bàng quang và cho người bệnh ra viện.
- Nếu có nhiễm khuẩn đường tiết niệu thì Điều trị kháng sinh đến khi hết viêm.
- Trước khi người bệnh ra viện cho kiểm tra lại bằng chụp hệ tiết niệu không chuẩn bị và siêu âm hệ tiết niệu; nếu:
+ Còn mảnh sỏi > 5mm ở trên thận hoặc niệu quản 1/3 trên thì tiếp tục tán sỏi bằng phương pháp tán sỏi ngoài cơ thể, nếu ở niệu quản đoạn thấp thì tán sỏi nội soi lần 2.
+ Còn mảnh sỏi < 5mm: điều trị nội khoa.
- Khi người bệnh ra viện hẹn thời gian khám lại để kiểm tra sỏi còn hay hết và rút sonde niệu quản.
- Thời gian lưu sonde niệu quản tùy theo từng trường hợp cụ thể, có thể từ 1 - 4 tuần.
- Hẹn người bệnh khám lại định kỳ 6 tháng/lần để phát hiện sỏi tái phát hoặc biến chứng xa là hẹp niệu quản.
TÀI LIỆU THAM KHẢO
1. Bộ Y tế (1999), “Quy định chung về phẫu thuật tiết niệu”, Hướng dẫn quy trình kĩ thuật bệnh viện, tập I, Nhà xuất bản Y học, tr.365-367.
2. Vũ Nguyễn Khải Ca (2007), “Sỏi niệu quản”, Bệnh học tiết niệu, Nhà xuất bản Y học, tr.202-207.
3. Nguyễn Kỳ (2007), “Phương pháp điều trị ngoại khoa hiện nay về sỏi đường tiết niệu”, Bệnh học tiết niệu. Nhà xuất bản Y học, tr.213-224.
4. Assaad El-Hakim, Beng Jit Tan, Arthur D. Smith (2007), “Ureteroscopy”, Urinary stone disease, Humana Press, p.589-608.
5. Matthew T. Gettman, Joseph W. Segura (2007), “Indications and outcomes of ureteroscopy for urinary stones”, Urinary stone disease, Humana Press, 2007, p.571- 588.
NỘI SOI BÀNG QUANG GẮP DỊ VẬT BÀNG QUANG
I. ĐẠI CƯƠNG
Nội soi bàng quang gắp dị vật bàng quang là một thủ thuật dùng dụng cụ để lấy dị vật qua đường nội soi bàng quang.
II. CHỈ ĐỊNH
Dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Nhiễm trùng đường niệu thấp đang tiến triển.
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ
1. Người thực hiện: 1bác sỹ, 1điều dưỡng
2. Phương tiện
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Dụng cụ gắp sỏi, dị vật bàng quang: dùng kẹp hoặc dùng rọ Dormia: 01 bộ
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động.
- Găng vô trùng: 02 đôi
- Cồn Betadin sát trùng: 01 lọ
- Gạc vô khuẩn: 02 gói
- Kẹp vô trùng: 01 cái
- Quần áo mổ: 02 bộ
- Mũ, khẩu trang: 02 bộ
- Thuốc giảm đau (Felden, Mobic,...), gây tê tại chỗ (Xylocain)
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật, tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic…) và cần được gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo.
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH:
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Giảm đau cho Người bệnh: tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic..), gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo
- Tư thế người bệnh: nằm theo tư thế sản khoa hay tư thế bàng quang.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, xác định vị trí, kích thước của sỏi, dị vật.
- Đưa kẹp để gắp dị vật bàng quang
VI. TAI BIẾN VÀ XỬ TRÍ:
1. Thủng bàng quang: Rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn: do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối. Điều trị kháng sinh và theo dõi.
TÀI LIỆU THAM KHẢO
1. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4):561-6.
2. Karabacak OR, Cakmakci E, Ozturk U, et al. (2011) Virtual cystoscopy: the evaluation of bladder lesions with computed tomographic virtual cystoscopy. Can Urol Assoc J.; 5(1):34-7.
3. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol.; 179(4):1379-90.
I. ĐẠI CƯƠNG
Nội soi bàng quang là một thủ thuật được sử dụng để quan sát bên trong bàng quang, niệu đạo.
II. CHỈ ĐỊNH
- Đái máu.
- Đái mủ.
- Hội chứng bàng quang.
- Viêm bàng quang mạn.
- U bàng quang.
- Sỏi, dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Chấn thương đứt niệu đạo.
- Nhiễm trùng đường niệu thấp đang tiến triển.
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- Lao bàng quang.
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ
1. Người thực hiện: 01 bác sỹ, 01 điều dưỡng
2. Phương tiện, dụng cụ:
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Catheter các cỡ để chụp thận ngược dòng.
- Bộ phận sinh thiết: 01 kìm sinh thiết bàng quang
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động: 01 chiếc
- Găng vô trùng: 02 đôi
- Cồn Betadin sát trùng: 01 lọ
- Gạc vô trùng: 01 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 02 bộ
- Mũ, khẩu trang: 02 bộ
- Bơm 50ml (để bơm rửa bàng quang lấy máu cục nếu có): 01 chiếc
- Thuốc giảm đau (Felden, Mobic…), gây tê tại chỗ (Xylocain)
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật, tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic…) và cần được gây tê tại chỗ bằng Xylocain (thường dùng loại gel) bơm qua đường niệu đạo.
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
- Giảm đau cho Người bệnh: tiêm thuốc giảm đau trước khi tiến hành thủ thuật (Felden, Mobic..), gây tê tại chỗ bằng Xylocain (thường dùng loại cream) bơm qua đường niệu đạo
- Tư thế Người bệnh: nằm theo tư thế sản khoa.
- Soi kiểm tra:đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang,niệu đạo,hai lỗ niệu quản.
- Sinh thiết bàng quang vị trí nghi ngờ, hoặc bơm rửa bàng quang nếu có máu cục
VI. TAI BIẾN VÀ XỬ TRÍ
1. Thủng bàng quang: Rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn: do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối: Điều trị kháng sinh và theo dõi.
TÀI LIỆU THAM KHẢO
1. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4):561-6.
2. Karabacak OR, Cakmakci E, Ozturk U, et al. (2011) Virtual cystoscopy: the evaluation of bladder lesions with computed tomographic virtual cystoscopy. Can Urol Assoc J.; 5(1):34-7.
3. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol.; 179(4):1379-90.
RÚT SONDE DẪN LƯU BỂ THẬN QUA DA
I. ĐẠI CƯƠNG
Rút dẫn lưu được thực hiện khi không còn mục đích quá trình dẫn lưu đã hoàn thành hoặc tắc dẫn lưu
II. CHỈ ĐỊNH
Người bệnh có đặt dẫn lưu bể thận qua da
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 bác sỹ thực hiện rút dẫn lưu ra khỏi bể thận
- Một điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện
- Giường thủ thuật: 01
- Máy siêu âm với đầu dò Convex 3,5 MHz đã được sát khuẩn
- Dung dịch Betadin sát trùng: 01lọ
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Săng vô khuẩn không có lỗ: 01 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Bơm tiêm 20ml: 02 chiếc
- Bông băng, gạc vô trùng: 04 gói
- Găng tay vô trùng: 02 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh
Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và đồng ý phối hợp cùng với bác sỹ
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm nghiêng bộc lộ bên thận đang đặt dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng dẫn lưu
- Trải săng vô trùng loại có lỗ
- Cắt chỉ cố định chân sonde dẫn lưu
- Rút sonde dẫn lưu
- Băng vùng chân dẫn lưu vừa được rút
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở
- Theo dõi tình trạng chảy máu và nhiễm trùng chân sonde sau khi rút dẫn lưu
- Siêu âm lại thận - tiết niệu sau 24 giờ.
- Kháng sinh theo tình trạng bệnh
VII. TAI BIẾN VÀ XỬ TRÍ
Chảy máu tại chỗ dẫn lưu: băng ép hoặc khâu lại vị trí dẫn lưu nếu cần thiết
TÀI LIỆU THAM KHẢO
1. Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207- 10
2. Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatment of Pyonephrosis. A comparative study apropos of 36 cases”. Ann Urol (Paris) 24 (4): pp.279 - 81.
3. Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
5. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
RÚT SONDE DẪN LƯU TỤ DỊCH - MÁU QUANH THẬN
I. ĐẠI CƯƠNG
Thủ thuật dẫn lưu dịch- máu quanh thận được tiến hành khi có nhiều dịch hoặc máu quanh thận gây đè ép thận và ảnh hưởng chức năng thận. Tuy vậy cũng cần thiết phải rút sonde dẫn lưu khi có chỉ định hoặc khi đã hết dịch- máu quanh thận.
II. CHỈ ĐỊNH
- Nhiễm trùng vị trí dẫn lưu quanh thận
- Rò dịch hoặc máu qua chân dẫn lưu quanh thận
- Đã hết dịch hoặc máu chảy qua dẫn lưu
III. CHỐNG CHỈ ĐỊNH
Khi vẫn còn chảy nhiều dịch qua dẫn lưu
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sỹ: 01 người
- Điều dưỡng: 01 người
2. Phương tiện
- Dung dịch Betadine sát trùng: 01lọ
- Bộ dụng cụ cắt chỉ: 01 bộ
- Bông băng, gạc vô trùng: 02 gói
- Găng tay vô trùng: 02 đôi
- Săng vô khuẩn loại có lỗ: 01 chiếc
- Bàn thủ thuật: 01 bàn
3. Người bệnh
Người bệnh được nghe bác sỹ giải thích về cách rút sonde dẫn lưu để người bệnh có thể phối hợp tốt với bác sỹ.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm sấp hoặc nghiêng tùy vị trí sonde dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng có sonde dẫn lưu
- Trải săng vô trùng loại có lỗ ở vị trí sonde dẫn lưu
- Cắt chỉ khâu cố định sonde dẫn lưu
- Rút ống dẫn lưu khi Người bệnh nhịn thở
- Sát trùng betadine lại vị trí rút sonde dẫn lưu
- Băng vô khuẩn vị trí rút sonde
- Cho người bệnh về giường bệnh
VI. THEO DÕI
Người bệnh cần được theo dõi xem có rỉ dịch hoặc máu sau rút sonde dẫn lưu hay không.
VII. TAI BIẾN VÀ XỬ TRÍ
Chảy máu tại chỗ dẫn lưu: băng ép hoặc khâu lại vị trí dẫn lưu nếu cần thiết.
TÀI LIỆU THAM KHẢO
1. Howard M. Richard, III, M.D (2004). Perirenal Transplant Fluid Collections. Semin Intervent Radiol. December 21(4), 235-237.
2. Pollak R, Veremis SA, Maddux MS and al (1988). The natural history of and therapy for perirenal fluid collections following renal transplantation. JUrol. Oct 140(4),716-20.
3. Rajani Gorantla, Anusheela Yalapati, Bhawna Dev and al (2010). Case report: Perinephric lymphangiomatosis”. Indian J Radiol Imaging. August 20(3), 224-226.
RÚT SONDE JJ QUA ĐƯỜNG NỘI SOI BÀNG QUANG
I. ĐẠI CƯƠNG
Sonde JJ (Stent niệu quản) là một loại sonde dùng để đặt bên trong niệu quản để dẫn lưu nước tiểu từ thận xuống bàng quang; có thể được đặt qua da hay qua nội soi bàng quang. Sonde có dạng 2 đầu cong ngược nhau, ống có cản quang và có nhiều lỗ dọc theo suốt chiều dài sonde.
Sonde JJ không nên để lưu trong người bệnh quá lâu. Sonde cần được rút đúng thời hạn tránh nguy cơ bám cặn sỏi vào ống, làm tắc ống, có thể gây nhiễm trùng.
II. CHỈ ĐỊNH
Chỉ định rút sonde JJ khi sonde JJ đã để lưu trong cơ thể Người bệnh đủ thời hạn (thường sau phẫu thuật 03 tuần).
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Nhiễm trùng bàng quang nặng
- Người bệnh đang bị nhiễm trùng bộ phận sinh dục (lậu, giang mai,...)
IV. CHUẨN BỊ
- Người thực hiện: 01 bác sỹ và 01điều dưỡng.
- Phương tiện:
1. Bộ dụng cụ nội soi:
∙ Cáp dẫn quang x 1 cái
∙ Troca để vào bàng quang x 1 cái
∙ Grasping forcep x 1 cái
∙ Camera nội soi x 1 cái
2. Gạc vô trùng: 01 gói (5 miếng)
3. Dung dịch sát khuẩn: Betadine 10% hoặc thuốc đỏ
4. Nước muối sinh lý 0,9%: 1000ml
5. Gel xylocain 2% và chlorhexadin.
6. Găng vô trùng: 02 đôi
7. Săng có lỗ vô trùng: 1 cái
2. Người bệnh
1. Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng có thể xảy ra của soi bàng quang và rút sonde JJ.
2. Ký cam kết
3. Hồ sơ bệnh án
Mang hồ sơ bệnh án của Người bệnh đến phòng nội soi
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đo huyết áp, nhịp tim trước khi soi
3. Thực hiện kỹ thuật
- Cho Người bệnh nằm ở tư thế sản khoa, bộc lộ cơ quan sinh dục.
- sát trùng vùng hạ vị và bộ phận sinh dục cho Người bệnh
- Trải khăn vô khuẩn lên bộ phận sinh dục Người bệnh
- Bơm Lidocain 2% dạng gel vào lỗ sáo của Người bệnh nhằm gây tê niêm mạc dọc đường đi của ống soi (đối với nữ giới thì không cần)
- Bôi trơn ống nội soi.
- Nâng dương vật Người bệnh lên thẳng đứng 90 độ, từ từ đưa ống soi vào. Sau đó vừa đẩy ống thẳng qua lỗ tiểu vào niệu đạo rồi vào bàng quang. Trong lúc thực hiện quan sát nét mặt Người bệnh. (đối với nữ: đưa thange ống qua lỗ tiểu vào bàng quang)
+ Cho thoát hết nước tiểu tồn lại trong bàng quang ra ngoài rồi cho đường truyền dung dịch Natriclorua 0,9% chảy vào bàng quang.
+ Quan sát tổng thể bàng quang, xác định sonde JJ
+ Đưa kẹp vào lòng bàng quang qua hệ thống soi
+ Kẹp ống sonde JJ và nhẹ nhàng rút sonde JJ niệu quản
+ Rút ống nội soi ra cho vào bồn rủa, kết thúc thủ thuật.
+ Vệ sinh lại vùng sinh dục cho Người bệnh
VI. THEO DÕI
1. Trong thủ thuật: toàn trạng, mạch, huyết áp,...
2. Sau thủ thuật: tình trạng đau, đái máu, nhiễm trùng,...
VII. TAI BIẾN
Chấn thương bàng quang niệu đạo, nặng có thể gây thủng bàng quang, rách niệu đạo.
VIII. XỬ TRÍ
Tùy theo tai biến xảy ra có biện pháp phù hợp.
TÀI LIỆU THAM KHẢO
1. Finney R (2000). Circon Urology NewSletters Urostrends, volume 1, number 2.
2. Glenn S. Gerber (2000): Retrograde Ureteroscopic Endopyelotomy for the treatment of primary and secondary Ureteropelvic Juntion Obstruction in children: techniques in urology, Mar Vol 6 number 1, 46- 48.
3. HepperlenTK, Mardis HK (1974). Pigtail stent termed means of lessening ureteral surgery, Clins trens Urol, 104,386.
4. Ryan P.C, Lennon G.M, et al (1994). The effects of acute and chronic JJ stent placement on upper tract motility and calculus transit. Bristish Journal of Urology, Volume 74, Issue 4, pp. 434- 439.
RÚT SONDE MODELAGE QUA ĐƯỜNG NỘI SOI BÀNG QUANG
I. ĐẠI CƯƠNG
Sonde Modelage là một loại sonde dùng để đặt trong niệu quản dẫn xuống bàng quang. Sonde có dạng thẳng hai đầu, thường được đặt trong các trường hợp phẫu thuật có can thiệp vào niệu quản như: mổ lấy sỏi niệu quản, mổ tạo hình niệu quản...
Sonde Modelage không nên để lưu trong người bệnh quá lâu. Sonde cần được rút đúng thời hạn tránh nguy cơ bám cặn sỏi, tắc sonde, có thể gây nhiễm trùng.
II. CHỈ ĐỊNH
Chỉ định rút sonde Modelage khi sonde đã để lưu trong cơ thể Người bệnh đủ thời hạn (thường sau phẫu thuật 03 tuần)
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Người bệnh đang bị nhiễm trùng bộ phận sinh dục (lậu, giang mai,...)
- Nhiễm trùng bàng quang nặng
IV. CHUẨN BỊ
1. Người thực hiện: bác sỹ và kỹ thuật viên chuyên khoa
2. Phương tiện
3. Bộ dụng cụ nội soi:
+ Cáp dẫn quang x 1 cái
+ Troca để vào bàng quang x 1 cái
+ Grasping forcep x 1 cái
4. Camera nội soi x 1 cái
5. Bàn nội soi bàng quang x 1 cái
6. Gạc x 01 gói (5 miếng)
7. Dung dịch sát khuẩn: Betadine 10% hoặc thuốc đỏ
8. Nước muối sinh lý 0,9%: 1000ml
9. Gel xylocain 2% và chlorhexadin.
10. Găng vô trùng: 02 đôi
3. Người bệnh
- Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng của thủ thuật.
- Người bệnh đi tiểu hết nước tiểu trong bàng quang.
- Ký cam kết.
4. Hồ sơ bệnh án: Mang hồ sơ bệnh án của Người bệnh đến phòng nội soi
IX. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đo huyết áp, nhịp tim trước khi soi
3. Thực hiện kỹ thuật:
+ Cho Người bệnh nằm ở tư thế sản khoa, bộc lộ cơ quan sinh dục.
+ sát trùng vùng hạ vị và bộ phận sinh dục cho Người bệnh
+ Trải khăn vô khuẩn lên bộ phận sinh dục Người bệnh
+ Bơm Lidocain 2% dạng gel vào lỗ sáo của Người bệnh nhằm gây tê niêm mạc dọc đường đi của ống soi (đối với nữ giới thì không cần)
+ Bôi trơn ống nội soi.
+ Nâng dương vật Người bệnh lên thẳng đứng 90 độ, từ từ đưa ống soi vào. Sau đó vừa đẩy ống thẳng qua lỗ tiểu vào niệu đạo rồi vào bàng quang. Trong lúc thực hiện quan sát nét mặt Người bệnh. (đối với nữ: đưa thẳng ống qua lỗ tiểu vào bàng quang)
+ Cho thoát hết nước tiểu tồn lại trong bàng quang ra ngoài rồi cho đường truyền dung dịch Natriclorua 0,9% chảy vào bàng quang.
+ Quan sát tổng thể bàng quang, xác định vị trí sonde modelage
+ Đưa kẹp vào lòng bàng quang qua hệ thống soi
+ Kẹp ống sonde modelage và nhẹ nhàng rút sonde cùng hệ thống soi
+ Đặt lại đèn soi để kiểm tra lại bàng quang, lỗ niệu quản 2 bên
+ Rút ống nội soi ra cho vào bồn rủa, kết thúc thủ thuật.
+ Vệ sinh lại vùng sinh dục cho Người bệnh
X. THEO DÕI
1. Trong thủ thuật: toàn trạng, mạch, huyết áp...
2. Sau thủ thuật: tình trạng đau, đái máu, nhiễm trùng ...
XI. TAI BIẾN
1. Chấn thương bàng quang niệu đạo, nặng có thể gây thủng bàng quang, rách niệu đạo
2. Đứt sonde
VIII. XỬ TRÍ
Tùy theo tai biến xảy ra có biện pháp phù hợp.
TÀI LIỆU THAM KHẢO
1. Almallah et al (2000). Urinary tract infection and patient satisfaction after flexible cystoscopy and urodynamic evaluation, Urology 56: 37 - 39.
2. Cystoscopy and ureteroscopy (2012). National Kidney and Urologic Diseases Information Clearinghouse (NKUDIC). http://kidney.niddk.nih.gov/kudiseases/pubs/cystoscopy/. Accessed Aug. 29, 2012.
3. Cystoscopy (2012). American Urological Association Foundation. http://www.urologyhealth.org/urology/index.cfm?article = 77. Accessed Aug. 29, 2012.
I. ĐẠI CƯƠNG
Rút catheter đường hầm để lọc máu được chỉ định khi Người bệnh không cần lọc máu tiếp do chức năng thận đã hồi phục, ví dụ như trong suy thận cấp hoặc khi Người bệnh đã hết tình trạng viêm phúc mạc, việc lọc màng bụng liên tục đã được trở về bình thường hoặc Người bệnh đã làm được đường vào mạch máu tốt hơn như AVF, Graft. Rút catheter kịp thời khi chỉ định đã hết sẽ hạn chế nguy cơ nhiễm trùng đường hầm và chân catheter.
II. CHỈ ĐỊNH
Khi người bệnh không còn cần sử dụng đến catheter đường hầm cho việc lọc máu
Nhiễm trùng
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định tuyệt đối
IV. CHUẨN BỊ
1. Người thực hiện:
- Bác sỹ: 1 bác sỹ thực hiện thủ thuật
- Một điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện:
- Giường thực hiện thủ thuật: 1
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn loại có lỗ: 4 chiếc
- Panh kẹp xăng: 4 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 1 chiếc
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh:
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục dành cho người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được kiểm tra mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa, đầu nghiêng tư thế Trendelenburg, đầu quay 45 độ về phía đối diện
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Tháo băng catheter và đường hầm
- Sát trùng sạch vùng đường hầm và chân catheter
- Kiểm tra chỉ cố định chân catheter. Cắt chân chỉ cố định và rút catheter. Ép khoảng 15 phút
- Băng vùng đường hầm và chân catheter
- Cho người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu: băng ép hoặc khâu lại nếu cần thiết. Sử dụng thuốc cầm máu
- Nhiễm trùng: sử dụng kháng sinh theo kháng sinh đồ là tốt nhất nếu không có thể sử dụng kháng sinh phổ rộng.
Tài liệu tham khảo
1. Scott O. Trerotola. 2000. Hemodialysis Catheter Placement and Management. Radiology. 215:651-658.
2. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
3. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
I. ĐẠI CƯƠNG
Rửa bàng quang lấy máu cục là kỹ thuật đưa một lượng dịch vô trùng vào bàng quang và sau đó dẫn lưu ra qua sonde bàng quang nhằm làm sạch máu cục trong bàng quang.
II. CHỈ ĐỊNH
Có máu cục trong bàng quang.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ:
1. Người thực hiện: điều dưỡng
2. Phương tiện: Bộ dụng cụ để đặt sonde tiểu.
- Bơm vô trùng 50 ml
- Nước muối sinh lý 9%: 1000 ml
- Cọc treo
- Gạc sạch và gạc thấm dung dịch sát khuẩn để sát khuẩn đầu sonde
- Dung dịch sát khuẩn
- Găng vô trùng
- Kẹp Kocher
- Khay quả đậu vô trùng
- Săng vô trùng
- Băng dính
- Dụng cụ để sát khuẩn tay
- Giấy thấm bảo vệ dùng 1 lần
3. Người bệnh
- Giải thích cho Người bệnh lí do rửa bàng quang, qui trình rửa diễn ra như thế nào và biến chứng có thể xảy ra.
- Đặt Người bệnh nằm ngửa, có giấy thấm phía dưới Người bệnh
4. Hồ sơ bệnh án
V. CÁCH TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
- Điều dưỡng đeo khẩu trang, đội mũ, rửa sạch tay.
- Mở dụng cụ vô trùng
- Đặt dụng cụ lên khu vực đã được khử trùng trước đó.
- Mở các túi gạc sạch và gạc được thấm dung dịch sát khuẩn
- Chuẩn bị dung dịch trong các cốc vô trùng: nước muối sinh lý hoặc nước muối sinh lý với thuốc được chỉ định
- Đặt săng vô trùng giữa hai chân
- Rửa tay bằng cồn
- Đeo găng vô trùng
- Đặt sonde tiểu nếu Người bệnh chưa có sonde bàng quang
- Nếu Người bệnh đã có sonde bàng quang: Kẹp sonde phía trên vị trí đầu sonde nối với túi nước tiểu (không kẹp trực tiếp vào sonde mà quấn gạc vào sonde rồi kẹp để tránh làm hỏng sonde)
- Dùng gạc thấm dung dịch sát khuẩn để tháo sonde ra khỏi túi đựng nước tiểu và sát khuẩn đầu sonde.
- Đặt đầu sonde lên khay quả đậu vô trùng, dùng băng dính cố định đầu sonde vào khay quả đậu.
- Che đầu túi đựng nước tiểu bằng 1 miếng gạc sạch thấm dung dịch sát khuẩn
- Cắm xi lanh nước muối vào đầu sonde
- Tháo kẹp ở sonde
- Bơm từ từ 50 ml nước muối sinh lý vào bàng quang rồi hút ra hoặc kết nối đầu sonde với chai nước muối sinh lý 1000 ml (chai này được treo trên cọc truyền). Nòng còn lại của sonde bàng quang được nối với bộ dây truyền huyết thanh thứ 2 rồi thả vào túi đựng nước tiểu. Làm như vậy nhiều lần cho đến khi nước ra trong
- Kẹp sonde lại và rút xi lanh ra
- Nối lại sonde vào túi nước tiểu
- Tháo kẹp sonde, kiểm tra xem có nước tiểu chảy ra không
- Đưa Người bệnh trở lại vị trí và tư thế ban đầu
- Ghi vào phiếu theo dõi: màu sắc dịch rửa bàng quang, có cục máu đông không, thể tích dịch rửa.
4. Ghi hồ sơ:
- Ngày giờ rửa bàng quang
- Dung dịch rửa, số lượng dịch
- Tính chất, màu sắc nước chảy ra
- Tình trạng của người bệnh trong và sau khi rửa
- Tên người tiến hành.
VI. THEO DÕI
- Nhiệt độ, huyết áp, mạch Người bệnh
- Dịch chảy ra: số lượng, màu sắc
VII. TAI BIẾN
- Người bệnh đau khi lượng dịch rửa đưa vào quá nhiều
- Tắc sonde
VIII. XỬ TRÍ
- Thay sonde bàng quang khi có tắc sonde.
- Giảm đau nếu cần thiết.
- Truyền máu nếu mất máu quá nhiều.
TÀI LIỆU THAM KHẢO
1. Choong SK, Walkden M, and Kirby R (2000), "The management of intractable haematuria", BJU Int, 86 (9), pp. 951-9.
2. Hunter Groninger MƒJMP, MS, CRNP, OCN (2012) Gross Hematuria Assessment and Management at the End of Life
3. Thiruchelvam N (2005) Cystoscopy & evacủation of blood clots from the bladder: procedure-specific information.
4. Urology Nursing Working Group (2010) Bladder Irrigation: Clinical Guideline. Volume, 5-8
I. ĐẠI CƯƠNG
Rửa bàng quang là kỹ thuật nhằm làm sạch bàng quang bằng cách đưa một lượng dịch vô trùng vào bàng quang và sau đó dẫn lưu ra qua sonde bàng quang.
II. CHỈ ĐỊNH
- Viêm mủ bàng quang
- Máu cục trong bàng quang.
- Loại bỏ cục máu đông, những mảnh niêm mạc và tế bào nội mô trong bàng quang sau can thiệp ngoại khoa vùng bàng quang, niệu đạo, tiền liệt tuyến.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định.
IV. CHUẨN BỊ:
1. Người thực hiện: điều dưỡng.
2. Phương tiện:
- Nước muối sinh lý 0,9%: 1000 ml
- Bộ dụng cụ để đặt sonde tiểu.
- Bơm vô trùng 50 ml
- Cọc treo
- Gạc sạch và gạc thấm dung dịch sát khuẩn để sát khuẩn đầu sonde
- Dung dịch sát khuẩn
- Găng vô trùng
- Kẹp Kocher
- Khay quả đậu vô trùng
- Săng vô trùng
- Băng dính
- Dụng cụ để sát khuẩn tay
- Giấy thấm bảo vệ dùng 1 lần
3. Người bệnh
- Giải thích cho người bệnh lí do rửa bàng quang, qui trình rửa diễn ra như thế nào và biến chứng có thể xảy ra.
- Đặt người bệnh nằm ngửa, có giấy thấm phía dưới người bệnh
4. Hồ sơ bệnh án: Ghi hồ sơ
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
- Điều dưỡng đeo khẩu trang, đội mũ, rửa sạch tay.
- Mở dụng cụ vô trùng
- Đặt dụng cụ lên khu vực đã được khử trùng trước đó.
- Mở các túi gạc sạch và gạc được thấm dung dịch sát khuẩn
- Chuẩn bị dung dịch trong các cốc vô trùng: nước muối sinh lý hoặc nước muối sinh lý với thuốc được chỉ định
- Đặt săng vô trùng giữa hai chân
- Rửa tay bằng cồn
- Đeo găng vô trùng
- Đặt sonde tiểu nếu người bệnh chưa có sonde bàng quang
- Nếu người bệnh đã có sonde bàng quang: Kẹp sonde phía trên vị trí đầu sonde nối với túi nước tiểu (không kẹp trực tiếp vào sonde mà quấn gạc vào sonde rồi kẹp để tránh làm hỏng sonde)
- Dùng gạc thấm dung dịch sát khuẩn để tháo sonde ra khỏi túi đựng nước tiểu và sát khuẩn đầu sonde.
- Đặt đầu sonde lên khay quả đậu vô trùng, dùng băng dính cố định đầu sonde vào khay quả đậu.
- Che đầu túi đựng nước tiểu bằng 1 miếng gạc sạch thấm dung dịch sát khuẩn
- Cắm xi lanh nước muối vào đầu sonde
- Tháo kẹp ở sonde
- Bơm từ từ 50 ml nước muối sinh lý vào bàng quang rồi hút ra hoặc kết nối đầu sonde với chai nước muối sinh lý 1000 ml (chai này được treo trên cọc truyền). Nòng còn lại của sonde bàng quang được nối với bộ dây truyền huyết thanh thứ 2 rồi thả vào túi đựng nước tiểu. Làm như vậy nhiều lần cho đến khi nước ra trong
- Kẹp sonde lại và rút xi lanh ra
- Nối lại sonde vào túi nước tiểu
- Tháo kẹp sonde, kiểm tra xem có nước tiểu chảy ra không
- Đưa người bệnh trở lại vị trí và tư thế ban đầu
- Ghi vào phiếu theo dõi: màu sắc dịch rửa bàng quang, có cục máu đông không, thể tích dịch rửa.
4. Ghi hồ sơ:
- Ngày giờ rửa bàng quang
- Dung dịch rửa, số lượng dịch
- Tính chất, màu sắc nước chảy ra
- Tình trạng của người bệnh trong và sau khi rửa
- Tên người tiến hành.
VI. THEO DÕI
- Nhiệt độ, mạch, huyết áp người bệnh.
- Nước tiểu chảy ra qua sonde: số lượng, tính chất
VII. TAI BIẾN
- Người bệnh đau khi lượng dịch rửa đưa vào quá nhiều
- Tắc sonde
- Nhiễm trùng tiết niệu
VIII. XỬ TRÍ TAI BIẾN
- Thay sonde bàng quang khi có tắc sonde.
- Giảm đau nếu cần thiết.
- Kháng sinh.
Tài liệu tham khảo
1. Castledine G (2001). Case 42: bladder washout. Staff nurse who carried out a bladder washout using Diet Coke, Br J Nurs, 10 (3), pp. 144.
2. Hess J, Tschirdewahn S, Szarvas T, et al. (2011). Urothelial carcinoma of the bladder: evaluation by combined endoscopy and urine cytology: is incontrovertible assessment possible?. Urologe A, 50 (6), pp. 702-5.
3. Steve Scholtes B (2002). Management of clot retention following urological surgery, Nursing times, Volume 48.
SIÊU LỌC MÁU CHẬM LIÊN TỤC (SCUF)
I. ĐẠI CƯƠNG
Siêu lọc chậm liên tục (Slow Continuous Ultrafiltration - SCUF) là một trong những kỹ thuật điều trị thay thế thận liên tục. Đây là một kỹ thuật đơn giản, an toàn, mang lại nhiều lợi ích cho công tác điều trị tích cực những người bệnh có thừa nước trầm trọng do những nguyên nhân khác nhau. Trong kỹ thuật này lượng nước được lấy ra khỏi cơ thể chỉ đơn thuần bằng cơ chế đối lưu dựa vào áp lực xuyên màng vì vậy lượng nước thừa được lấy ra là chủ yếu, có kéo theo các chất hòa tan trong nước mà trọng lượng phân tử nhỏ đủ để lọt qua lỗ màng lọc. Thông thường lượng nước chỉ lấy ra khoảng 4 - 5 lít/24 giờ và không cần phải truyền bù dịch thay thế.
II. CHỈ ĐỊNH
- Thừa nước nhiều do suy thận hoặc hội chứng thận hư.
- Thừa nước nhiều do suy tim nặng.
- Thừa nước nhiều nhưng không đáp ứng với các biện pháp điều trị thông thường, có nguy cơ biến chứng phù phổi cấp.
III. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định tuyệt đối.
- Chống chỉ định tương đối:
+ Rối loạn đông máu, đang có chảy máu.
+ Thiếu khối lượng dịch trong lòng mạch.
+ Huyết áp thấp do các nguyên nhân khác nhau.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ: 1 bác sĩ chuyên khoa làm chính và 1 bác sỹ phụ.
- 01 điều dưỡng chuyên khoa.
2. Phương tiện và vật tư tiêu hao
- Máy để tiến hành siêu lọc chậm.
- Bộ dây quả lọc: 01 bộ.
- Catheter 2 nòng để lọc máu: 01 bộ hoặc kim luồn to (cỡ 17 - 15 G): 02 cái (nếu không có catheter).
- Bộ dụng cụ đặt catheter: 01 bộ.
- Natrichlorua 0,9% - 500 ml: 06 chai.
- Heparin 25000 UI: 01 lọ.
- Lidocain 2%: 02 ống.
- Canxi clorua 10%: 04 ống.
- Methylprednisolon: 02 lọ.
- Bơm 5 ml: 05 cái.
- Bơm 10 ml: 04 cái.
- Găng vô trùng: 04 đôi.
- Găng khám: 04 đôi.
- Săng vô trùng có lỗ: 02 cái.
- Kim lấy thuốc: 05 cái.
- Mũ khẩu trang: 03 bộ.
- Áo mổ: 02 bộ.
- Gạc tiểu phẫu N2: 04 gói.
- Băng dính: 01 cuộn.
- Betadin 10%: 01 lọ.
- Dây truyền huyết thanh: 02 bộ.
- Túi đựng dịch 2000 ml: 3 cái.
- Bộ chống sốc.
3. Người bệnh
- Người bệnh được giải thích kỹ về quy trình kỹ thuật, mục đích, tai biến khi tiến hành kỹ thuật và ký giấy cam kết.
- Đánh giá lâm sàng: Chiều cao, cân nặng, nhiệt độ, mạch, huyết áp, tim mạch, hô hấp, tình trạng phù...
- Đánh giá cận lâm sàng:
+ Công thức máu, nhóm máu.
+ Đông máu cơ bản.
+ Anti HIV, HBsAg, anti HCV.
+ Sinh hóa máu: ure, creatinin, glucose, protein, albumin, GOT, GPT, điện giải đồ, canxi.
+ Tổng phân tích nước tiểu.
4. Hồ sơ, bệnh án.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ, bệnh án: Kiểm tra họ tên, tuổi Người bệnh…
2. Kiểm tra, thăm khám người bệnh.
3. Thực hiện kỹ thuật
- Kỹ thuật nên được tiến hành ở phòng vô trùng, có đủ các trang thiết bị cấp cứu.
- Người làm thủ thuật cần đội mũ, đeo khẩu trang, rửa tay theo quy trình, mặc áo mổ và đeo găng.
a. Đường vào mạch máu:
- Đặt catheter 2 nòng vào tĩnh mạch đùi, tĩnh mạch cảnh trong hoặc tĩnh mạch dưới đòn.
- Nếu không có catheter 2 nòng có thể sử dụng 2 kim luồn to: 1 kim đặt vào tĩnh mạch đùi để lấy máu ra và 1 kim đặt vào tĩnh mạch ở cẳng tay để trả máu về.
- Chú ý: Cần thử test lidocain trước khi sử dụng để gây tê tại chỗ.
b. Thiết lập vòng tuần hoàn ngoài cơ thể:
- Bước 1: Chuẩn bị máy.
+ Khởi động máy lọc máu, lắp màng lọc và hệ thống dây dẫn theo chỉ dẫn.
+ Đuổi khí bằng 2000 ml dung dịch natriclorua 0,9% có pha heparin 1000 đơn vị/lít.
+ Kiểm tra hệ thống an toàn của máy: các khóa an toàn, đầu tiếp nối.
+ Cài đặt bước đầu các thông số: Bilan dịch, lượng lượng máu, thời gian tiến hành thủ thuật.
- Bước 2: Kết nối hệ thống dây dẫn - quả lọc vào kim hoặc catheter trong lòng mạch tạo thành một hệ thống tuần hoàn khép kín.
+ Nối đường máu ra (nòng màu đỏ của catheter) với tuần hoàn ngoài cơ thể (đầu màu đỏ), bật bơm máu (tốc độ ban đầu khoảng 50 ml/phút), khi máu bắt đầu tới màng lọc thì bơm heparin liều ban đầu (2000 đơn vị), khi máu qua hết màng lọc thì dừng bơm, nối hệ thống tuần hoàn ngoài cơ thể (đầu màu xanh) với đường máu trở về (màu xanh) của catheter.
- Bước 3: Kiểm tra các thông số áp lực, điều chỉnh các thông số cài đặt ban đầu cho phù hợp với mục đích điều trị và tình trạng lâm sàng của Người bệnh.
+ Tốc độ máu: tăng dần cho đến 80 - 100 ml/phút.
+ Nhiệt độ: 37oC.
+ Tốc độ siêu lọc trung bình 500 - 800 ml/ giờ.
+ Liều lượng heparin trung bình 500 đơn vị/giờ
+ Trung bình lấy ra khoảng 4 - 5 lít trong một kỳ lọc dài khoảng 6 - 8 giờ.
- Bước 4: Kết thúc thủ thuật, dồn máu về khi hết thời gian siêu lọc. Nếu lưu catheter cần bơm rửa sạch hai nòng catheter bằng natrichlorua 0,9% và bơm vào mỗi bên nòng một lượng heparin đề phòng huyết khối gây tắc catheter, lượng heparin tùy thuộc vào từng loại catheter. Nếu sử dụng kim luồn thì rút kim sau khi kết thúc thủ thuật, băng ép chặt cầm máu.
VI. THEO DÕI
- Theo dõi người bệnh: Lập bảng theo dõi ý thức, mạch, điện tim, huyết áp, áp lực tĩnh mạch trung tâm (CVP), tình trạng hô hấp.
- Các thông số máy: áp lực vào - ra, áp lực xuyên màng…
- Ghi chép hồ sơ bệnh án hoặc phiếu theo dõi: Loại máy, đường vào mạch máu, loại quả lọc, thời gian lọc, liều chống đông, tốc độ rút máu, tổng lượng dịch rút ra; huyết áp trước, trong và sau lọc; xử trí bất thường (nếu có).
- Sau buổi lọc: Tiếp tục theo dõi mạch, huyết áp, nhiệt độ, nước tiểu, tình trạng chảy máu ít nhất 8 giờ tiếp theo.
- Xét nghiệm sau thủ thuật: Điện giải đồ, công thức máu, đông máu.
- Theo dõi tình trạng catheter nếu còn lưu catheter.
VII. TAI BIẾN VÀ XỬ TRÍ
- Liên quan tới thủ thuật tạo đường vào mạch máu: Tụ máu tại chỗ, tràn khí màng phổi, tràn máu màng phổi, chảy máu trung thất. Cần phải hội chẩn chuyên khoa để xử trí.
- Nhiễm trùng tại chỗ chọc và nhiễm trùng huyết: Cần phải đảm bảo vô trùng khi tiến hành thủ thuật, có thể phải rút bỏ catheter, cấy máu, cấy chân catheter và cho kháng sinh (tốt nhất là theo kháng sinh đồ nếu có).
- Tụt huyết áp do siêu lọc nhanh: Giảm bớt tốc độ siêu lọc, có thể bù thêm dung dịch keo hoặc albumin nếu cần.
- Biến chứng xuất huyết: Có thể sử dụng chất trung hoà heparin (protamin sulphat). Cần tìm nguyên nhân để xử trí.
- Đông máu trong bộ dây và quả lọc: Cần tính toán lại liều chống đông. Nếu cần thiết có thể xả dịch bằng natriclorua 0,9%; nếu đông máu nhiều phải dừng thủ thuật.
- Tình trạng dị ứng hoặc sốc do do dị ứng với dây hoặc màng lọc, hoặc dị ứng với huyết tương: sử dụng dimedrol, methylprednisolon… theo phác đồ.
TÀI LIỆU THAM KHẢO:
1. Bộ Y tế (2011), “Lọc máu cấp cứu”, Hướng dẫn quy trình kỹ thuật bệnh viện, tập II, Nhà xuất bản Y học, tr.609 - 612.
2. Robert M Winrow, Suhail Ahmad, “Continuous therapies”, Manual of clinical dialysis, Second edition, p.95-122.
SINH THIẾT THẬN DƯỚI HƯỚNG DẪN CỦA SIÊU ÂM
I. ĐẠI CƯƠNG
- Sinh thiết thận để nghiên cứu tổn thương mô bệnh học thận, sự lắng đọng các thành phần miễn dịch và tổn thương siêu cấu trúc thận góp phần quan trọng cho chẩn đoán, tiên lượng và điều trị của nhiều bệnh lý thận, đặc biệt là các bệnh cầu thận.
- Trải qua nhiều giai đoạn, kỹ thuật sinh thiết thận ngày càng hoàn thiện, nâng cao độ an toàn, chính xác. Nhờ sự hướng dẫn của siêu âm, kỹ thuật sinh thiết thận qua da đã được thực hiện thường xuyên để giúp cho chẩn đoán chính xác nhiều bệnh lý thận cấp và mạn tính.
- Mục đich của kỹ thuật là lấy được tổ chức thận để phục vụ cho chẩn đoán mô bệnh học dưới kính hiển vi quang học, miễn dịch huỳnh quang, hóa mô miễn dịch, kính hiển vi điện tử…
II. CHỈ ĐỊNH
- Nhóm bệnh cầu thận: Hội chứng thận hư, suy thận tiến triển nhanh chưa rõ ngyên nhân, bệnh hệ thống có tổn thương thận, suy thận cấp không rõ nguyên nhân, đái máu vi thể dai dẳng có protein niêu, protein niệu dai dẳng > 1 g/ 24h…
- Nhóm bệnh lý ống kẽ thận nghi do nhiễm độc hóa chất, do thuốc…
II. CHỐNG CHỈ ĐỊNH
- Bệnh thận mạn giai đoạn muộn khi thận đã teo (Kích thước dọc thận < 9cm)
- Người bệnh chỉ có một thận
- Rối loạn đông máu
- Tiểu cầu thấp < 150.000 G/l,
- Tỷ lệ prothrombin thấp < 70%
- Người bệnh đang trong tình trạng nhiễm trùng, nhiễm độc
- Tăng huyết áp nặng
- Viêm thận bể thận cấp, thận đa nang, ứ nước
- Người bệnh có bệnh lý viêm mạch, phình mạch
III. CHUẨN BỊ
1. Những người thực hiện: 2 bác sỹ, 1 điều dưỡng hoặc kỹ thuật viên chuyên khoa thận.
2. Phương tiện:
- Máy siêu âm với đầu dò 3,5 - 5 MHz (có thể có đầu dò chuyên cho sinh thiết)
- Bộ túi nylon vô khuẩn bọc đầu dò
- Súng sinh thiết: 1 chiếc
- Kim chuyên dùng để sinh thiết thận:1 chiếc
- Dung dịch Betadin sát trùng: 1 lọ
- Thuốc gây tê lidocain 2%: 4 ống
- Nước muối sinh lý 0,9%: 500ml
- Bơm, kim tiêm 5ml: 1 chiếc
- Bông băng gạc vô trùng: 4 gói
- Bộ áo thủ thuật + mũ + khẩu trang vô khuẩn: 3 bộ
- Găng tay vô trùng: 3 đôi
- Săng vô khuẩn: 4 chiếc
- Panh kẹp săng: 4 chiếc
- Khăn trải bàn thủ thuật: 1 chiếc
- Bàn thủ thuật: 1 bàn
- Dung dịch formol: 10ml
- Lọ đựng bệnh phẩm sinh thiết
- Người bệnh:
- Xét nghiệm cơ bản và đông máu cơ bản trước khi sinh thiết thận
- Người bệnh và gia đình được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật.
- Gia đình ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án: hoàn thiện bệnh án và chẩn đoán
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Thử phản ứng với thuốc gây tê lidocain
- Theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm sấp trên bàn, hai chân duỗi thẳng
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng lưng định sinh thiết
- Trải ga, săng vô khuẩn.
- Định vị bằng siêu âm để tìm điểm sinh thiết thận
- Gây tê vùng định chọc kim sinh thiết qua da bằng kim nhỏ
- Chọc kim sinh thiết vào vị trí cực dưới của thận ghép dưới sự hướng dẫn của siêu âm. Khi kim sinh thiết đã vào vùng định sinh thiết thì tiến hành cắt 01 mảnh tổ chức thận.
- Rút súng sinh thiết, lấy mảnh tổ chức thận để vào miếng gạc có tẩm nước nuối sinh lý để gửi đến Khoa giải Phẫu bệnh làm xét nghiệm miễn dịch huỳnh quang. Sau khi rút súng và kim sinh thiết phải ấn chặt cầm máu vị trí sinh thiết.
- Sinh thiết lần 2, mảnh sinh thiết được gửi đến Khoa giải Phẫu bệnh làm xét nghiệm dưới kính hiển vi quang học.
- Ấn cầm máu điểm sinh thiết trong vòng 5 phút.
- Siêu âm kiểm tra lại thận sau sinh thiết.
- Băng ép chặt vùng sinh thiết thận ghép và cho Người bệnh về giường nằm ngửa bất động 24h.
VI. THEO DÕI
- Người bệnh cần được theo dõi mạch, nhiệt độ, huyết áp, màu sắc nước tiểu, vị trí sinh thiết thận ghép và toàn trạng.
- Sau sinh thiết, người bệnh cần được cho làm xét nghiệm tổng phân tích nước tiểu ngay khi đi tiểu được.
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau vị trí sinh thiết: nếu đau nhiều có thể dùng thuốc giảm đau như paracetamol, nospa uống hoặc tiêm .
- Đái máu vi thể: theo dõi, không cần xử trí
- Đái máu đại thể
+ Đái máu ít: Truyền thêm Natriclorua 9% hoặc Glucose 5%, theo dõi chặt chẽ mạch, huyết áp, toàn trạng.
+ Đái máu nhiều cần cho người bệnh siêu âm kiểm tra lại thận ghép xem có dò động - tĩnh mạch thận hay không.
+ Nếu có đái máu nhiều thường do rò động mạch - tĩnh mạch thận gây tụt huyết áp cần truyền máu sau đó cho người bệnh làm các thăm dò và xét nghiệm chẩn đoán. Trong trường hợp nặng có thể phải giải quyết triệt để bằng nút mạch thận hoặc phẫu thuật.
TÀI LIỆU THAM KHẢO
1. O Hergesell. Safety of ultrasound - guided percutaneous renal biopsy - retrospective analysis of 1090 consecutive cases. Nephrology dialysis transplantation Vol 13, issue 4, pp 975 - 977
2. Bruce Mackinno et al. (2010), Early ultrasound to detect complication after renal biopsy . Nephrol dial transplant (25) 316
3. Mano C. et al. (2004) Predictors of bleeding complications in percutanenous ultrasound - guided renal biopsy . Kidney Int. 66: 1570 - 1577
SINH THIẾT THẬN GHÉP SAU GHÉP THẬN DƯỚI HƯỚNG DẪN CỦA SIÊU ÂM
I. ĐẠI CƯƠNG
Ghép thận hiện là một trong các phương pháp điều trị thay thế thận ở các Người bệnh bị bệnh thận mạn tính giai đoạn cuối do các nguyên nhân khác nhau. Ghép thận ngày càng được phát triển rộng rãi trên thế giới cũng như trong nước.
Tình trạng suy giảm chức năng thận sau ghép thận do nhiều nguyên nhân gây nên. Sinh thiết thận ghép sau ghép thận là một thủ thuật cần thiết phải được tiến hành ở những người bệnh sau ghép thận khi có giảm sút chức năng thận ghép. Các mẫu sinh thiết thận ghép được làm xét nghiệm giải phẫu bệnh với nhiều phương pháp khác nhau sẽ đánh giá được các tổn thương thận ghép và các nguyên nhân gây nên suy giảm chức năng thận ghép.
II. CHỈ ĐỊNH
- Thải ghép
- Tăng cao creatinin máu không rõ nguyên nhân
- Ngộ độc thuốc chống thải ghép
- Có protein niệu sau ghép thận
- Nghi ngờ có bệnh thận mạn tính sau ghép thận
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu
- Người bệnh đang trong tình trạng nhiễm trùng, nhiễm độc
IV. CHUẨN BỊ
3. Những người thực hiện:
- Bác sỹ: 2 người
- Điều dưỡng hoặc kỹ thuật viên: 1 người
4. Phương tiện:
- Dung dịch Betadine sát trùng: 1 lọ
- Thuốc gây tê lidocaine 2%: 4 ống 10mg/ml-2 ml
- Nước muối sinh lý 0,9%: 200ml
- Bơm, kim tiêm 5ml: 1 chiếc
- Bông băng gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Săng vô khuẩn: 4 chiếc
- Panh kẹp săng
- Khăn trải bàn thủ thuật: 1 chiếc
- Bàn thủ thuật: 1 bàn
- Bộ đầu dò: 1 bộ
- Súng sinh thiết: 1 chiếc
- Kim chuyên dụng để sinh thiết thận: 1 chiếc
- Túi ni lông vô khuẩn bọc đầu dò siêu âm: 1 bộ
- Máy siêu âm có đầu dò 7,5 MHz và 3,5 MHz
- Dung dịch formon: 10ml
- Lọ đựng bệnh phẩm sinh thiết
3. Người bệnh:
- Người bệnh được làm các xét nghiệm cơ bản và đông máu cơ bản.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật. Gia đình ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án: hoàn thiện bệnh án và chẩn đoán
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được thử phản ứng với thuốc gây tê lidocaine
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa trên bàn, hai chân duỗi thẩng
- Định vị bằng siêu âm để tìm điểm sinh thiết thận.
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật, đội mũ, đeo khẩu trang
- Sát trùng da vùng định sinh thiết (bên hố chậu phải hoặc trái tùy vào vị trí ghép thận)
- Trải ga, săng vô khuẩn
- Gây tê vùng định chọc kim sinh thiết qua da bằng kim nhỏ
- Chọc kim sinh thiết vào vị trí cực dưới của thận ghép dưới sự hướng dẫn của siêu âm.
- Khi kim sinh thiết đã vào vùng định sinh thiết thì tiến hành cắt 01 mảnh tổ chức thận.
- Rút súng sinh thiết, lấy mảnh tổ chức thận để vào miếng gạc có tẩm nước nuối sinh lý để gửi đến Khoa giải Phẫu bệnh làm xét nghiệm miễn dịch huỳnh quang. Sau rút súng sinh thiết phải ấn chặt cầm máu vị trí sinh thiết
- Sinh thiết lần 2, mảnh sinh thiết được cho vào lọ đựng formon, gửi đến Khoa giải Phẫu bệnh làm xét nghiệm dưới kính hiển vi quang học
- Ấn cầm máu điểm sinh thiết trong vòng 5 phút
- Siêu âm kiểm tra lại thận ghép
- Sát khuẩn lại vùng sinh thiết
- Băng ép nhẹ vùng sinh thiết thận ghép
- Cho người bệnh về giường nằm bất động 24h
VI. THEO DÕI
- Người bệnh cần được theo dõi mạch, nhiệt độ, huyết áp, màu sắc nước tiểu, vị trí sinh thiết thận ghép và toàn trạng.
- Sau sinh thiết, người bệnh cần được cho làm xét nghiệm tổng phân tích nước tiểu ngay khi đi tiểu được.
VII. TAI BIẾN VÀ XỬ TRÍ
- Đau vị trí sinh thiết: nếu đau nhiều có thể dùng thuốc giảm đau như paracetamol, nospa uống hoặc tiêm .
- Đái máu vi thể: theo dõi, không cần xử trí
- Đái máu đại thể
+ Đái máu ít: Truyền thêm Natriclorua 9% hoặc Glucose 5%, theo dõi chặt chẽ mạch, huyết áp, toàn trạng.
+ Đái máu nhiều cần cho người bệnh siêu âm kiểm tra lại thận ghép xem có dò động - tĩnh mạch thận hay không. Có thể tiêm thuốc tranxeamic acid 250mg x 2- 4ống.
+ Nếu có đái máu nhiều thường do rò động mạch - tĩnh mạch thận gây tụt huyết áp cần truyền máu sau đó cho người bệnh làm các thăm dò và xét nghiệm chẩn đoán. Trong trường hợp nặng có thể phải giải quyết triệt để bằng nút mạch thận hoặc phẫu thuật.
TÀI LIỆU THAM KHẢO
1) Iftikhar Ahmad (2004). Biopsy of the Transplanted Kidney. Semin Intervent Radiol. December; 21(4), 275-281.
2) Lefaucheur C, Nochy D, Bariety J(2009). Renal biopsy: procedures, contraindications, complications. Nephrol Ther. Jul 5(4), 331-339.
3) William L. Whittier and Stephen M. Korbet (2004).Timing of Complications in Percutaneous Renal Biopsy. JASN January 1(15), 1 142-147.
TÁN SỎI NGOÀI CƠ THỂ ĐỊNH VỊ BẰNG X QUANG HOẶC SIÊU ÂM
I. ĐẠI CƯƠNG
Tán sỏi ngoài cơ thể là phương pháp dùng một nguồn phát ra sóng chấn động điều trị sỏi thận và niệu quản ít xâm lấn, an toàn. Chùm sóng chấn động này được tập trung vào một tiêu điểm, điều khiển sao cho tiêu điểm này rơi vào đúng vị trí sỏi dưới hướng dẫn của siêu âm hay tia X. Khi chùm sóng chạm vào mặt trước của viên sỏi, do sự khác biệt về trở kháng, bề mặt của sỏi sẽ sinh ra một lực ép lớn hơn lực căng bề mặt của viên sỏi làm bề mặt của viên sỏi vỡ ra.
II. CHỈ ĐỊNH:
a. Sỏi thận:
- Sỏi thận ≤ 2,5 cm, thận ứ nước < độ 3
- Với sỏi thận > 2,5 cm tùy từng Người bệnh cụ thể.
b. Sỏi niệu quản 1/3 trên: sỏi niệu quản có thận ứ nước ≤ độ 2, kích thước < 1,5 cm
III. CHỐNG CHỈ ĐỊNH:
a. Chống chỉ định tương đối: Nhiễm trùng đường tiết niệu, rối loạn nhịp tim, cao huyết áp
b. Chống chỉ định tuyệt đối: Có thai, rối loạn đông máu, tắc nghẽn đường tiết niệu bên dưới vị trí sỏi
IV. CHUẨN BỊ:
1. Người thực hiện:
01 bác sĩ chuyên khoa
01 điều đưỡng chuyên khoa ( hoặc kỹ thuật viên chuyên khoa)
2. Phương tiện:
- Hệ thống máy tán sỏi ngoài cơ thể
- Áo chì: 02 chiếc
- Hộp chống sốc
- Seduxen 10 mg x 01 ống
- Nospa 40 mg x 02 ống
- Natriclorua 0,9% x 1500 ml
- Nước cất: 10 lít
- Dây truyền huyết thanh x 01 bộ
- Bơm kim tiêm 5 ml x 02 cái
- Bơm kim tiêm 10 ml x 02 cái
- Găng vô trùng x 02 đôi
3. Người bệnh:
- Xét nghiệm máu (công thức máu, chức năng đông máu, Ure, Creatinin máu)
- Cấy nước tiểu, tổng phân tích nước tiểu và tế bào niệu
- Siêu âm bụng, chụp phim bụng, chụp phim có thuốc cản quang, đo điện tim.
- Người bệnh được thụt tháo phân trước khi tán sỏi, đi tiểu trước khi tán sỏi.
- Đặt sonde JJ niệu quản bên có sỏi trong một số trường hợp cụ thể cần thiết ( ví dụ như sỏi có đường kính > 1,5 cm)
4. Hồ sơ bệnh án:
- Hồ sơ bệnh án đã được ghi chỉ định tán sỏi ngoài cơ thể và hồ sơ được mang theo đến phòng tán sỏi bao gồm cả film X quang và film UIV.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Tên tuổi người bệnh
2. Kiểm tra người bệnh: Đo huyết áp, nhịp tim trước khi làm thủ thuật
3. Thực hiện kỹ thuật:
Bước 1:
- Kiểm tra máy tán sỏi và hệ thống định vị
- Kết nối hệ thống điện với hệ thống máy tán sỏi
- Kiểm tra khối lượng nước cung cấp cho hệ thống tán: 10 lít nước (9 lít nước cất + 1 lít Natriclorua 0,9%)
- Thay điện cực mới
- Khởi động máy tán sỏi và hệ thống định vị
- Kiểm tra sự hoạt động của bàn nằm tán sỏi
- Cho Người bệnh nằm vào giường (bàn) tán theo tư thế năm ngửa và hướng hông lưng bên thận có sỏi vào bầu tán; Người bệnh được lắp monitoring theo dõi mạch, huyết áp, SpO2; đeo bảo vệ tai Người bệnh
- Truyền dịch: Natriclorua 0,9 % x 500 ml, 20 giọt/phút
- Tiêm 02 ống Nospa 40mg tĩnh mạch chậm và tiêm ½ ống Seduxen 10 mg tĩnh mạch chậm
Bước 2: Định vị trí tán
Định vị kiểm tra và điều chỉnh sao cho vị trí sỏi cần tán nằm trùng với tâm điểm tán ở các góc độ.
Bước 3: tiến hành tán sỏi
- Sau khi Người bệnh đã được chuẩn bị xong như ở bước 1 và xác định được vị trí tán
- Bắt đầu tán với tần số phát xung thấp, sau khi phát xung được 2000 xung thì có thể chuyển sang tần số nhanh hơn; bắt đầu tán với cường độ của xung thấp sau đó tăng dần cường độ nếu Người bệnh chịu được (không bị đau). Tổng liều phát xung không quá 3000 với 100% công xuất đối với sỏi thận và 4000 đối với sỏi niệu quản đoạn 1/3 trên.
- Kiểm tra lại định kỳ (cách 15 phút 1 lần) xem vị trí của sỏi có nằm đúng tâm tán không. Kiểm tra lại ngay khi thấy Người bệnh tự ý thay đổi tư thế.
- Thời gian cho 1 lần tán sỏi kéo dài khoảng 1 giờ. Sau khi tán sỏi xong Người bệnh nằm lưu lại tại phòng chờ 1-2 giờ, sau đó được chuyển về bệnh phòng theo dõi tiếp 1-2 ngày.
- Theo dõi mạch, huyết áp, SpO2 và ghi vào hồ sơ.
- Kiểm tra lại sau khi kết thúc liều tán xem tình trạng sỏi sau tán
Bước 4:
- Chụp X quang hệ tiết niệu không chuẩn bị để đánh giá hiệu quả điều trị.
- Xét nghiệm nước tiểu: tổng phân tích
Điều trị phối hợp
- Giảm đau: uống Nospa 0,04 g x 4 viên/ngày x7-14 ngày sau tán
- Kháng sinh: Noroxin 400mg x 02 viên/ngày chia 2 lần x 7 ngày
- Thuốc tăng cường tổng sỏi ra ngoài: Rowatinec 300 mg x6 viên/ ngày chia 3 lần x 14 ngày sau tán sỏi
VI. THEO DÕI
- Sau tán sỏi: Đái máu, chấn thương thận, nhiễm trùng, tắc nghẽn
- Sau ra viện: kiểm tra lại sau 1 tháng, 3 tháng: siêu âm thận tiết niệu, chụp Xquang, kiểm tra chức năng thận, xét nghiệm nước tiểu.
VII. TAI BIẾN VÀ XỦ TRÍ:
Đái máu đại thể, đái máu vi thể, vỡ thận, vỡ lách, vỡ gan, tắc nghẽn đường tiểu.
Phối hợp với ngoại khoa: khi có một trong các biến chứng cần cấp cứu ngoại khoa như: tắc nghẽn đường tiểu gây ứ nước bể thận, vỡ thận gây đái máu đại thể, vỡ gan, lách.
TÀI LIỆU THAM KHẢO
1. Martin X, Mestas J.L, et al (1986). Ultrasound Stone Localisation for Extracorporeal Shock Wave Lithotripsy. British Journal of Urology, Vol 58, Issue 2-4, P 349 - 352,.
2. Sauerbruch, Tilman et al (1986). Fragmenttation of Gallstones by Extracorporeal Shock Waves, New England Journal of Medicine, 27, vol 314, No. 13, pp 818 - 822.
3. Sackmann, MD., Michael (1988). Shock - Wave Lithotripsy of Gallblader stones, New England Journal of Medicine, Feb. 18, 8; vol. 318 No. 7, pp. 393 - 397.
THAY HUYẾT TƯƠNG TRONG LUPUS BAN ĐỎ RẢI RÁC
I. ĐẠI CƯƠNG
Thay huyết tương (plasma exchange) là phương pháp dùng máy tách huyết tương từ máu của Người bệnh bỏ đi và truyền trả lại các thành phần hữu hình của máu cùng với huyết tương của người cho khỏe mạnh hoặc sản phẩm thay thế. Kỹ thuật này được chỉ định đặc biệt cho những Người bệnh có bằng chứng tăng rõ rệt phức hợp miễn dịch lưu hành trong máu, trong đó có đợt cấp của Lupus ban đỏ hệ thống. Khi tiến hành biện pháp này người bệnh vẫn cần phải được điều trị bằng corticoids và/hoặc các thuốc ức chế miễn dịch khác.
II. CHỈ ĐỊNH
- Đợt cấp của Lupus ban đỏ hệ thống.
III. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định tuyệt đối.
- Thận trọng trong trường hợp Người bệnh đang có chảy máu hoặc rối loạn đông máu nặng, Người bệnh suy hô hấp, suy tuần hoàn hoặc đang nhiễm trùng nặng, Người bệnh dị ứng với dây, quả lọc và các thuốc sử dụng.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ chuyên khoa.
- 01 điều dưỡng chuyên khoa.
2. Phương tiện: Chuẩn bị dụng cụ và vật tư tiêu hao:
- Máy lọc máu có chức năng thay huyết tương.
- Màng tách huyết tương: 01 bộ.
- Bộ dây lọc huyết tương: 01 bộ.
- Catheter 2 nòng lọc máu: 01 bộ hoặc kim luồn to (cỡ 17 - 15 G): 02 cái (nếu không có catheter).
- Bộ dụng cụ đặt catheter: 01 bộ.
- Natri chlorua 0,9% - 500 ml: 10 chai.
- Heparin 25000 UI: 01 lọ.
- Lidocain 2%: 02 ống.
- Canxi clorua 10%: 04 ống.
- Methylprednisolon: 2 lọ.
- Dimedrol 10 mg: 02 ống.
- Bơm 5 ml: 05 cái.
- Bơm 10 ml: 04 cái.
- Găng vô trùng: 04 đôi.
- Găng khám: 03 đôi.
- Săng vô trùng có lỗ: 02 cái.
- Kim lấy thuốc: 05 cái.
- Mũ, khẩu trang: 03 bộ.
- Áo mổ: 02 bộ.
- Gạc tiểu phẫu N2: 04 gói.
- Băng dính: 01 cuộn.
- Betadin 10%: 01 lọ.
- Bộ làm kỹ thuật định nhóm máu: 01 bộ.
- Dây truyền huyết thanh: 02 bộ.
- Túi đựng dịch 2000 ml: 02 chiếc.
- Dự trù 2000 ml - 2500 ml huyết tương đông lạnh cùng nhóm máu với Người bệnh, hoặc dung dịch human albumin 20%: 500 ml.
- Bộ chống sốc.
3. Người bệnh
- Người bệnh và người nhà được giải thích kỹ về quy trình kỹ thuật, mục đích, tai biến khi tiến hành kỹ thuật và ký giấy cam kết.
- Khám toàn thân và bộ phận: Chiều cao, cân nặng, nhiệt độ, mạch, huyết áp, tim mạch, hô hấp…
- Xét nghiệm:
+ Công thức máu, nhóm máu.
+ Đông máu cơ bản.
+ Anti HIV, HBsAg, anti HCV.
+ Kháng thể kháng nhân, kháng thể kháng Ds DNA.
+ Sinh hóa máu: Ure, creatinin, glucose, axit uric, protein, albumin, GOT, GPT, bộ mỡ, điện giải đồ, canxi, các xét nghiệm miễn dịch (bổ thể, globulin miễn dịch…).
+ Tổng phân tích nước tiểu.
4. Hồ sơ, bệnh án.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ, bệnh án: Đối chiếu họ tên, tuổi người bệnh.
2. Kiểm tra, thăm khám người bệnh.
3. Thực hiện kỹ thuật:
- Kỹ thuật nên được tiến hành ở phòng vô trùng, có đủ các trang thiết bị cấp cứu.
- Người làm thủ thuật cần đội mũ, đeo khẩu trang, rửa tay theo quy trình, mặc áo mổ và đeo găng vô trùng.
a. Đường vào mạch máu:
- Đặt catheter 2 nòng vào tĩnh mạch đùi, tĩnh mạch cảnh trong hoặc tĩnh mạch dưới đòn.
- Nếu không có catheter 2 nòng có thể sử dụng kim luồn to: 1 kim đặt vào tĩnh mạch đùi để lấy máu ra và 1 kim đặt vào tĩnh mạch ở cẳng tay để trả máu về.
- Chú ý: Cần thử test lidocain trước khi sử dụng để gây tê tại chỗ.
b. Thiết lập vòng tuần hoàn ngoài cơ thể:
- Bước 1: Chuẩn bị dịch thay thế bằng 2000 - 2500 ml huyết tương đông lạnh cùng nhóm máu hoặc 2500 ml dung dịch human albumin 5% bằng cách pha 500 ml human albumin 20% với 2000 ml natri clorua 0,9% (Thường sử dụng khoảng 2000 ml dịch thay thế). Nếu sử dụng huyết tương cần thực kiện kỹ thuật định nhóm máu người nhận và huyết tương người cho như trước khi truyền máu.
- Bước 2: Chuẩn bị máy.
+ Khởi động máy lọc máu, lắp màng lọc và hệ thống dây dẫn theo chỉ dẫn.
+ Đuổi khí bằng 2000 ml dung dịch natriclorua 0,9% có pha heparin 1000 đơn vị/lít.
+ Kiểm tra hệ thống an toàn của máy: Các khóa an toàn, đầu tiếp nối.
+ Cài đặt bước đầu các thông số: Lưu lượng huyết tương thay thế, bilan dịch, tổng thể tích huyết tương thay thế, lượng lượng máu, thời gian tiến hành thủ thuật.
- Bước 3: Kết nối hệ thống dây dẫn - quả lọc vào kim hoặc catheter trong lòng mạch tạo thành một hệ thống tuần hoàn khép kín.
+ Nối đường máu ra (nòng màu đỏ của catheter) với tuần hoàn ngoài cơ thể (đầu màu đỏ), bật bơm máu (tốc độ ban đầu khoảng 50 ml/phút), khi máu bắt đầu tới màng lọc thì bơm heparin liều ban đầu (2000 đơn vị), khi máu qua hết màng lọc thì dừng bơm, nối hệ thống tuần hoàn ngoài cơ thể (đầu màu xanh) với đường máu trở về (màu xanh) của catheter.
- Bước 4: Kiểm tra các thông số áp lực, điều chỉnh các thông số cài đặt ban đầu cho phù hợp với mục đích điều trị và tình trạng lâm sàng của Người bệnh.
+ Tốc độ máu: Tăng dần cho đến 100 - 150 ml/phút.
+ Nhiệt độ: 37oC.
+ Chống đông heparin: Duy trì 10 - 20 đơn vị/kg/giờ (500 - 1000 đơn vị/giờ).
+ Tốc độ dịch thay thế: 15 - 20 ml/phút (khoảng 500 - 1000 ml/giờ).
+ Tổng lượng huyết tương thay thế: 2000 - 2500 ml.
+ Bilan dịch: Đặt bilan âm nếu muốn lấy nước ra khỏi cơ thể.
+ Thời gian lọc huyết tương: 2 - 3 giờ (giới hạn cho phép đến 8 giờ).
+ Canxi 0,5g tiêm tĩnh mạch chậm 2 - 4 ống.
- Bước 5: Kết thúc thủ thuật, dồn máu về khi hết thời gian lọc và hết lượng huyết tương thay thế. Nếu lưu catheter cần bơm rửa sạch hai nòng catheter bằng natrichlorua 0,9% và bơm vào mỗi bên nòng một lượng heparin đề phòng huyết khối gây tắc catheter, lượng heparin tùy thuộc vào từng loại catheter. Nếu sử dụng kim luồn thì rút kim sau khi kết thúc thủ thuật, băng ép chặt cầm máu.
VI. THEO DÕI
- Theo dõi ý thức, mạch, điện tim, huyết áp, tình trạng hô hấp.
- Các thông số máy: Áp lực vào - ra, áp lực xuyên màng…
- Ghi chép vào hồ sơ bệnh án hoặc phiếu theo dõi: Loại máy, đường vào mạch máu, loại quả lọc, thời gian lọc, liều chống đông, tốc độ rút máu, loại dịch và tổng lượng dịch thay thế, tổng lượng dịch rút ra; huyết áp trước, trong và sau lọc; xử trí bất thường (nếu có).
- Xét nghiệm sinh hóa máu, công thức máu, đông máu, các xét nghiệm đặc hiệu sau thủ thuật để đánh giá hiệu quả điều trị.
- Theo dõi tình trạng catheter nếu còn lưu catheter.
VII. TAI BIẾN VÀ XỬ TRÍ
- Liên quan tới thủ thuật tạo đường vào mạch máu: tụ máu tại chỗ, tràn khí màng phổi, tràn máu màng phổi, chảy máu trung thất. Cần phải hội chẩn chuyên khoa để xử trí.
- Nhiễm trùng tại chỗ chọc và nhiễm trùng huyết: Cần phải đảm bảo vô trùng khi tiến hành thủ thuật, có thể phải rút bỏ catheter, cấy máu, cấy chân catheter và cho kháng sinh (tốt nhất là theo kháng sinh đồ nếu có).
- Tụt huyết áp trong thủ thuật: Ít xảy ra, nếu có tụt huyết áp phải truyền bù bằng dung dịch natriclorua 0,9% hoặc dung dịch cao phân tử và tìm nguyên nhân để xử trí.
- Biến chứng xuất huyết: Có thể sử dụng chất trung hoà heparin (protamin sulphat). Cần tìm nguyên nhân để xử trí.
- Đông máu trong dây và quả lọc: Thường ít xảy ra do thời gian lọc ngắn. Nếu có tăng đông máu cần tính toán lại liều chống đông.
- Tình trạng dị ứng hoặc sốc do do dị ứng với dây hoặc màng lọc, hoặc dị ứng với huyết tương: sử dụng dimedrol, methylprednisolon… theo phác đồ.
TÀI LIỆU THAM KHẢO:
1. Bộ Y tế (2011), “Lọc máu cấp cứu”, Hướng dẫn quy trình kỹ thuật bệnh viện, tập II, Nhà xuất bản Y học, tr.609 - 612.
2. Vũ Văn Đính và cộng sự, “Thay huyết tương bằng máy”, Hồi sức cấp cứu toàn tập, Nhà xuất bản y học.
3. Nguyễn Công Tấn, Nguyễn Gia Bình (2011), “Vai trò của thay huyết tương trong điều trị hội chứng guillain barre tại Khoa Hồi sức tích cực Bệnh viện Bạch Mai”, Y học Việt Nam, số 1, tập 386, tr.43-48.
4. Nguyễn Công Tấn, Nguyễn Gia Bình (2010), “ Bước đầu đánh giá hiệu quả của thay huyết tương trong điều trị cơn nhược cơ nặng tại khoa hồi sức tích cực Bệnh viện Bạch Mai”, Y học lâm sàng, số 55, tr.39 - 44.
THAY TRANSFER SET Ở NGƯỜI BỆNH LỌC MÀNG BỤNG LIÊN TỤC NGOẠI TRÖ
I. ĐẠI CƯƠNG
Transfer set là một đoạn ống kết nối giữa Catheter lọc màng bụng và túi dịch lọc, gồm một đầu nối với đầu ngoài của Catheter lọc màng bụng và đầu còn lại là hệ thống van nối với túi dịch lọc. Transfer set còn gọi là bộ chuyển tiếp.
Thay Transfer set nhằm mục đích phòng tránh viêm phúc mạc ở Người bệnh lọc màng bụng liên tục ngoại trú.
II. CHỈ ĐỊNH
1. Transfer set được thay định kỳ 6 tháng 1 lần
2. Transfer set bị rách hoặc bị rò rỉ
3. Nhiễm trùng hay nghi ngờ nhiễm trùng do sờ chạm vào đầu ống Transfer set.
4. Sau điều trị viêm phúc mạc ổn định
III. CHỐNG CHỈ ĐỊNH
1. Không có chống chỉ định.
IV. CHUẨN BỊ
1. Người thực hiện: 01 Điều dưỡng chuyên khoa
2. Phương tiện:
1. Transfer set:1 bộ
2. Bộ thay băng (khay quả đậu x 1 cái, bát inox x 1 cái, gạc N2 vô trùng x 10 miếng, săng vô khuẩn không lỗ x 2 cái)
3. Khóa kẹp catheter tiệt trùng x 1 cái
4. Găng tay tiệt trùng x 02 đôi
5. Minicap x 1 cái
6. Dung dịch sát trùng tay nhanh
7. Povidone Iodine 10% (100ml) x 2 lọ
8. Khăn tiệt trùng x 2 cái
3. Người bệnh
1. Thông báo Người bệnh ngày, giờ tiến hành thủ thuật
2. Giải thích Người bệnh về thủ thuật để Người bệnh hợp tác
4. Hồ sơ bệnh án
Mang hồ sơ bệnh án của Người bệnh đến phòng thủ thuật
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Thực hiện kỹ thuật:
1. Đeo khẩu trang cho cả điều dưỡng và Người bệnh
2. Lau mặt bàn hoặc mâm thay băng bằng cồn 700.
3. Soạn dụng cụ: Mở bộ thay băng theo các nếp góc.
4. Dùng panh kẹp xếp các dụng cụ trong mâm theo vị trí tiện sử dụng.
5. Rót povidone vào trong khay hạt đậu và 2 bát Inox
6. Tháo bỏ transfer set và thả vào mâm vô trùng
7. Chuẩn bị găng tay tiệt trùng, thả vào mâm vô trùng
8. Rửa tay 6 bước với xà phòng sát khuẩn, lau khô tay.
9. Trải săng lên bụng Người bệnh phía dưới catheter
10. Cẩn thận kẹp khóa catheter lại bằng kẹp nhỏ tiệt trùng chuyên dùng trong lọc màng bụng ( chú ý kẹp cach đầu Titanium khoảng 3 cm)
11. Rửa tay nhanh (theo 6 bước)
12. Mang găng tay vào
13. Lấy 2 miếng gạc và nhúng gạc vào dung dịch povidone iodine. Dùng một miếng gạc đã nhúng đè giữ một đầu catheter, miếng gạc còn lại sát trùng xung quanh mối nối catheter/đầu nối adapter trong khoảng 1 phút.
14. Đặt mối nối catheter/adapter lên một miếng gạc kho tiệt trùng.
15. Ngâm đầu nối catheter/adapter chìm hoàn toàn vào khay hạt đậu đựng Povidone Iodine trong 5 phút
16. Nhấc đoạn đầu nối lên và đặt đoạn nối catheter/adapter lên miếng gạc vô trùng
17. Lấy khay hạt đậu đựng Povidone Iodine đã dùng ra khỏi khu vực vô trùng
18. Dùng 2 miếng gạc vô trùng, nắm và vặn ống thông cũ ra khỏi đầu nối. Chú ý tránh sờ vào đầu hở của catheter. Bỏ ngay ống thông cũ ra khỏi đầu nối.
19. Lấy 1 bát Inox đựng Povidone Iodine khác ngâm rửa đầu hở catheter trong 5 phút.
20. Nhấc đầu hở catheter lên khỏi bát Povidone Iodine và đặt lên miếng gạc vô trùng.
21. Rửa tay lại với dung dịch sát trùng tay nhanh và mang găng tay mới vào
22. Lấy ống thông mới ra, tháo nắp bảo vệ màu xanh và gắn vào đầu nối trên catheter; vặn vừa đủ chặt.
23. Đóng khóa xoay trên ống thông mới và thay nắp trong suốt bằng một nắp đậy mới (Minicap).
24. Tháo khóa kẹp catheter ra và tháo các khăn trải khỏi Người bệnh
25. Thực hiện quy trình thay băng lỗ thoát.
26. Người bệnh tự thực hiện quy trình thay dịch.
27. Ghi sổ ngày thay Transfer set.
VI. TAI BIẾN VÀ XỬ TRÍ
1. Không có tai biến
TÀI LIỆU THAM KHẢO
1. Prowant BF, Ryan LP: Peritoneal dialysis transfer set change procedures study. ANNA J. 1989 Feb; 16 (1): 23-6
2. Goetz A, Muder R (1989). Pseudomonas aeruginosa infections associated with use of povidone-iodine in patients receiving CAPD. Infect Control Hosp Epidemiol, 10:447.
3. Mileto F, Pellegrino E (1983). Infezioni in corso di CAPD causate doll'uso di disinfettanti a base di povidone-iodine o contaminati da pseudomonas aeruginosa.. Minerva Urol Nefrol, 30:235.
4. Peritoneal dialysis transfer set change: http://www.nursing-help.com/2012/06/peritoneal-dialysis-transfer-set-change.html
THAY HUYẾT TƯƠNG (Plasma exchange)
I. ĐẠI CƯƠNG
Thay huyết tương (Plasma Exchange - PE) là một trong các biện pháp lọc máu nhằm mục đích tách và loại bỏ phần huyết tương của Người bệnh đồng thời thay thế bằng một lượng huyết tương tươi đông lạnh ( FFP ) tương đương phần tách ra hoặc Albumin 5% cho người bệnh.
II. CHỈ ĐỊNH
- Suy gan cấp
- Trong một số bệnh tự miễn: nhược cơ, hội chứng Guillain - Barre, xuất huyết giảm tiểu cầu, lupus ban đỏ hệ thống , viêm cầu thận lupus tiến triển, viêm cầu thận tiến triển nhanh, hội chứng Goodpasture’s …
- Thải ghép cấp ..
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
IV.CHUẨN BỊ:
1. Người thực hiện: 1 bác sỹ, 1 điều dưỡng, 1 kỹ thuật viên
2. Phương tiện: Tên, số lượng của thiết bị, dụng cụ, vật tư tiêu hao (định hướng, ước lượng…)
- Hệ thống máy lọc - thay huyết tương
- 1 catheter lọc máu 2 nòng để tạo đường vào mạch máu
- Quả lọc huyết tương
- Bộ dây lọc máu tương thích với máy và quả lọc
- Phin lọc khí 4 cái
- Bơm kim tiêm 10ml, 20ml: 2 cái
- Găng vô trùng: 4 đôi
- Huyết tương tươi đông lạnh, tùy thuộc vào chỉ định, thông thường 2000 ml/ lần thay huyết tương
- Hoặc Albumin 5% với số lượng tương đương huyết tương tươi đông lạnh.
- NaCl 0.9% 500ml x 3 chai
- Thuốc chống đông Heparin x 4000UI
- Gạc vô trùng N2 x 10 miếng
- Dung dịch Betadin 10% 100ml x 1/2 lọ
- Túi nhựa thải huyết tương của người bệnh x 1 cái
3.Người bệnh:
- Được giải thích rõ về phương pháp điều trị kí cam kết đồng ý làm thủ thuật
- Được đặt catheter lọc máu để có đường vào mạch máu tạm thời ở cổ hoặc bẹn trước đó.
4. Hồ sơ bệnh án:
Hồ sơ bệnh án đầy đủ thủ tục hành chính.
Có cam đoan của người bệnh và gia đình
Đủ xét nghiệm cần thiết trước khi tiến hành: CTM, Chức năng gan thận, điện giải đồ Na, K, Cl, Ca, đông máu cơ bản, các xét nghiệm miễn dịch tùy theo yêu cầu của bệnh
V. CÁC BƯỚC TIẾN HÀNH
12. Kiểm tra hồ sơ: đủ các nội dung theo yêu cầu
13. Kiểm tra người bệnh: Khám lâm sàng chung, Mạch, HA, Nhịp thở, nhiệt độ, số lượng nước tiểu,
14. Thực hiện kỹ thuật:
+ Chuẩn bị máy: kiểm tra máy theo các thông số kỹ thuật, cài đặt các thông số trên máy bao gồm: tốc độ lọc, tổng số thể tích huyết tương cần tách, heparin…
+ Lắp bộ lọc và rửa hệ thống dây quả bằng dung dịch NaCl 9% có pha Heparin dự phòng tắc quả lọc.
+ Chuẩn bị Plasma tươi đông lạnh hoặc Albumin 5% để thay thế. Số lượng tùy thuộc vào cân nặng từng Người bệnh, trung bình 2000 ml. Lưu ý: nguy cơ dị ứng nếu dùng plasma tươi đông lạnh, nguy cơ chảy máu nếu dùng albumin.
+ Kết nối người bệnh và máy lọc như quy trình lọc máu thông thường
+ Tiến hành lọc huyết tương theo lập trình trên máy.
VI. THEO DÕI
15. Theo dõi tình trạng chung của người bệnh, Mạch, HA, nhiệt độ, nhịp thở, tình trạng chảy máu… trong suốt quá trình lọc.
16. Theo dõi phản ứng dị ứng với huyết tương thay thế.
VII. TAI BIẾN VÀ XỬ TRÍ
Tai biến có thể gặp: Dị ứng với huyết tương thay thế, chảy máu, tắc màng, nhiễm trùng, tắc mạch….
Xử trí tùy vào từng trường hợp cụ thể có biện pháp xử trí phù hợp.
TÀI LIỆU THAM KHẢO
1. Pusey CD. (1991) Plasma exchange in focal necrotizing glomerulonephritis without anti - GBM antibodies. Kidney Int 40 (4): 757-763
2. Davis R.W. et al. (2007) Randomized trial of plasma Exchange or High - Dose Methylprednisolone as adjunctive therapy for severe renal vasculitis. JASN Apr
LỌC MÁU CẤP CỨU BẰNG KỸ THUẬT THẬN NHÂN TẠO
(Thận nhân tạo cấp cứu - Acute Hemodialyse)
I. ĐẠI CƯƠNG:
Lọc máu là sự trao đổi qua màng bán thấm các chất hòa tan trong máu người bệnh suy thận cấp hoặc ngộ độc với dịch lọc thận có thành phần điện giải gần giống với thành phần huyết tương.
Lọc máu cấp cửu phải được tiến hành khẩn trương, đôi khi được thực hiện ngay lập tức song song với chẩn đoán nguyên nhân nhằm:
- Thay thế tạm thời chức năng thận bị suy giảm đột ngột.
- Điều chỉnh hay dự phòng các biểu hiện của hội chứng ure máu cao.
- Đảm bảo duy trì huyết động cho tới giai đoạn hồi phục chức năng thận.
II. CHỈ ĐỊNH:
1. Suy thận cấp:
- Nồng độ ure máu vượt quá 30 mmol/l, kèm theo tăng kali máu.
- Quá tải muối-nước nặng.
- Rối loạn chuyển hóa acid-bazơ nặng.
- Hội chứng gan thận.
2. Các trường hợp ngộ độc thuốc: thuốc ngủ (barbiturat)…
3. Suy thận mạn:
- Đợt cấp của suy thận mạn.
- Suy thận mạn giai đoạn cuối diễn biến đột ngột nên chưa kịp chỉ định nối thông động-tĩnh mạch. Các buổi lọc máu đầu tiên phải sử dụng đường vào mạch máu tạm thời.
III. CHỐNG CHỈ ĐỊNH:
Không có chống chỉ định tuyệt đối. Cần cân nhắc thận trọng trong các trường hợp:
1. Xuất huyết não.
2. Rối loạn huyết động, nhất là khi huyết áp quá thấp.
IV. CHUẨN BỊ:
1. Cán bộ chuyên khoa: bác sĩ, y tá (điều dưỡng) được đào tạo về kĩ thuật.
2. Phương tiện:
- Máy thận nhân tạo
- Dịch lọc thận
- Hệ thống xử lí nước
- Các vật liệu tiêu hao: quả lọc thận, dây máu, kim chọc F.A.V, ống thông tĩnh mạch đùi hay ống thông Canaud.
- Các loại thuốc chống đông máu: heparin hay các loại heparin có trọng lượng phân tử thấp.
3. Người bệnh và người nhà người bệnh được giải thích về bệnh và kĩ thuật lọc máu.
4. Hồ sơ bệnh án: theo quy định.
V. CÁC BƯỚC TIẾN HÀNH
1. Đường vào mạch máu:
a. Đường tĩnh mạch đùi: đặt catheter theo kĩ thuật Seldinger.
- Ưu điểm:
o Dễ thực hiện, rất phù hợp với lọc máu cấp cứu.
o Đảm bảo lưu lượng máu tốt.
- Tai biến thường gặp:
o Tụ máu do chọc nhầm vào động mạch đùi.
o Gây thông động-tĩnh mạch đùi.
o Không lưu catheter được lâu ngày vì dễ bị tắc mạch và nhất là nhiễm khuẩn.
b. Đường tĩnh mạch dưới đòn:
- Ưu điểm:
o Cố định catheter tốt.
o Chăm sóc, theo dõi tại chỗ đặt catheter dễ dàng.
- Tai biến thường gặp:
o Đôi khi gây các tai biến nặng: tràn khí, tràn máu màng phổi.
o Tắc mạch và chít hẹp tĩnh mạch dưới đòn gây nên hội chứng cánh tay to làm ảnh hưởng chức năng vận động và thẩm mĩ.
o Nhiễm khuẩn.
c. Đường tĩnh mạch cảnh trong:
- Ưu điểm:
o Ít tai biến khi đặt catheter.
o Ít gây tắc mạch và hầu như không gây chít hẹp tĩnh mạch.
- Tai biến: nhiễm khuẩn.
2. Thiết lập vòng tuần hoàn ngoài cơ thể:
- Bước 1: Lắp bộ lọc thận.
- Bước 2: Đuổi hơi.
- Bước 3: Kiểm tra hoạt động và an toàn của vòng tuần hoàn ngoài cơ thể.
- Bước 4: Lắp người bệnh với vòng tuần hoàn ngoài cơ thể, theo thứ tự:
o Bơm heparin liều tấn công.
o Đặt heparin duy trì nếu sử dụng phương pháp liên tục.
o Đặt bơm máu với tốc độ 100 ml/phút.
o Khi máu đến bầu tĩnh mạch, nối dây tĩnh mạch với kim FAV tĩnh mạch.
o Kiểm tra và điều chỉnh các thông số: tốc độ máu, hệ số siêu lọc, thời gian lọc máu…
3. Theo dõi trong buổi lọc máu.
4. Kết thúc lọc máu.
5. Ghi đầy đủ số liệu có trong phiếu theo dõi lọc máu.
VI. CÁC PHƯƠNG PHÁP LỌC MÁU CẤP CỨU
1. Lọc máu cấp cứu ngắt quãng:
Tiến hành các buổi lọc máu kéo dài từ 4-6 giờ. Các thông số kĩ thuật lọc máu:
- Đường vào mạch máu tạm thời.
- Lưu lượng máu 200-300 ml/phút (tùy tình trạng người bệnh).
- Dịch lọc thận bicarbonat và lưu lượng dịch lọc 500 ml/phút.
2. Lọc máu cấp cứu liên tục:
Lọc phương pháp lọc máu liên tục kéo dài sử dụng cho cấp cứu để tránh các thay đổi chuyển hóa và huyết động đột ngột. Có thể chọn một trong các phương pháp sau:
- Siêu lọc máu động-tĩnh mạch liên tục chậm.
- Siêu lọc máu động-tĩnh mạch liên tục.
- Siêu lọc thẩm tách máu liên tục.
- Siêu lọc kết hợp với siêu lọc thẩm tách máu liên tục.
- Lọc máu liên tục tốc độ thấp.
VII. TAI BIẾN VÀ XỬ TRÍ
A. Tai biến xảy ra trong buổi lọc máu:
1. Giảm huyết áp: ngừng siêu lọc, giảm tốc độ máu, cho người bệnh nằm tư thế đầu thấp, phục hồi lại thể tích tuần hoàn bằng truyền dung dịch đẳng trương, ưu trương hay albumin.
2. Cơn tăng huyết áp: sử dụng các thuốc hạ huyết áp đường uống, trường hợp cấp cứu sử dụng đường tiêm hoặc truyền tĩnh mạch (Loxen, Nipride).
3. Rối loạn nhịp tim:
a. Ngoại tâm thu thất: xylocain 1% 5-10 ml tiêm tĩnh mạch.
b. Nhịp chậm: atropin 1-2 mg tiêm tĩnh mạch, nếu không đỡ truyền tĩnh mạch Isuprel (1-2 mg trong 500 ml).
c. Lấy máu làm xét nghiệm điện giải và theo dõi người bệnh trên monitor (kiểm tra xem có hạ kali máu).
4. Cơn chuột rút: giảm siêu lọc, dùng NaCl ưu trương 10%, 20% tiêm tĩnh mạch.
5. Đau đầu: xử lí tùy nguyên nhân gây đau đầu.
6. Mất máu: nếu do đông vòng tuần hoàn ngoài cơ thể, chỉ định truyền máu cấp cứu.
7. Sốt và rét run: thuốc hạ sốt, chống dị ứng và tìm nguyên nhân.
8. Cơn đau ngực:
- Nếu do giảm thể tích máu: truyền máu.
- Căn nguyên mạch vành: thuốc dãn mạch vành.
9. Ngừng tim: xoa bóp tim ngoài lồng ngực, thở oxy, dùng các thuốc nâng huyết áp.
10.Nôn và buồn nôn: tìm nguyên nhân để điều trị.
11.Các tai biến khác: đông vòng tuần hoàn ngoài cơ thể, dị ứng, co giật, tắc mạch do hơi, phù phổ cấp,…
B. Ngoài ra cần lưu ý tới các tai biến sau:
1. Lọc máu cấp cứu ngắt quãng:
a. Hội chứng mất cân bằng: diều chỉnh nước điện giải.
b. Các tai biến của đường vào mạch máu: băng ép.
c. Mỗi buổi lọc mất khoảng 10-13 gam acid amin và mất khoảng 30g glucose. Chỉ định truyền các dung dịch acid amin (Nephrosteril) và các dung dịch glucose ưu trương 10%, 20%, 30%.
2. Lọc máu cấp cứu liên tục:
Ngoài các tai biến như lọc máu cấp cứu ngắt quãng, lọc máu liên tục gây ra một số phức tạp về kĩ thuật và phiền hà cho người bệnh như:
a. Đòi hỏi các phương tiện, máy móc đắt tiền. Cần nhiều dịch truyền.
b. Phải theo dõi liên tục thuốc chống đông máu, điện giải đồ máu.
c. Theo dõi liên tục, chặt chẽ đường vào mạch máu.
d. Người bệnh phải nằm lâu.
TÀI LIỆU THAM KHẢO
1. Nguyễn Nguyên Khôi, Trần Văn Chất (2004) “Thận nhân tạo” Bệnh học nội khoa, Nhà xuất bản Y học, Tr.250 - 260.
2. Edward T. Zawada, Jr. (2001) “Initiation of Dialysis” Handbook of Dialysis, Third Edition, P.3 -11.
3. John T. Daugirdas, Edward A. Ross, and Allen R. Nissenson “Acute Hemodialysis Prescription: A Urea Kinetic Approach” Handbook of Dialysis, Third Edition, P.102 - 120.
4. Harold Bregman, John T. Daugirdas, and Todd S. Ing “Complications During Hemodialysis” Handbook of Dialysis, Third Edition, P.148 - 168.
5. Joachim Hertel, Dawn M. Keep, and Ralph J. Caruana “Anticoagulation” Handbook of Dialysis, Third Edition, P.182 - 198.
LỌC MÁU CHU KỲ BẰNG KỸ THUẬT THẬN NHÂN TẠO
(Thận nhân tạo chu kỳ, Thẩm tách máu, Hemodialyse - HD)
I. ĐẠI CƯƠNG:
- Người bệnh suy thận giai đoạn cuối phải điều trị thay thế, bao gồm thận nhân tạo, lọc màng bụng, ghép thận. Trong đó thận nhân tạo được áp dụng phổ biến nhất.
- Thận nhân tạo là thiết lập vòng tuần hoàn ngoài cơ thể có lưu lượng máu từ 200 - 400 ml/phút thời gian kéo dài từ 4 - 8h. Vì có nhiều khâu kỹ thuật và thời gian theo dõi dài nên có rất nhiều nguy cơ do vậy nhất thiết phải chuẩn hóa các bước, xây dựng thành quy trình chặt chẽ để tránh các biến chứng có thể xảy ra trong buổi lọc.
II. CHỈ ĐỊNH:
- Người bệnh suy thận giai đoạn cuối phải điều trị thay thế khi mức lọc cầu thận (MLCT) ≤ 15 ml/ phút/ 1.73 m2. Ở Người bệnh đái tháo đường có thể chỉ định sớm hơn.
- Ngoài ra, kỹ thuật thận nhân tạo áp dụng để lọc máu trong các trường hợp khác: chỉ định lọc máu cấp cứu, ngộ độc,...
- Lọc máu chy kỳ 1 tuần ≥ 12 giờ (mỗi lần lọc máu ít nhất 4 giờ, tuần 3 lần, cách ngày).
III. CHỐNG CHỈ ĐỊNH:
1. Tim mạch: trụy tim mạch, rối loạn nhịp tim, nhồi máu cơ tim và bệnh mạch vành, suy tim toàn bộ.
2. Rối loạn đông máu và chảy máu: chỉ là chống chỉ định tương đối, có thể cùng phối hợp lọc máu và thay máu.
3. Toàn trạng: Người bệnh đang sốt cao, suy kiệt do ung thư
IV. CÁC BƯỚC TIẾN HÀNH:
1. Chuẩn bị, khởi động máy:
- Mở hệ thống nước, quan sát hoạt động toàn bộ hệ thống nước, tháo bỏ phần nước ứ đọng, kiểm tra lưu lượng và độ dẫn điện của hệ thống nước
- Kiểm tra máy thận, lưu lượng 500 ml/phút, không còn chất sát trùng, kiểm tra độ dẫn điện dịch lọc, kiểm tra các báo động an toàn của máy thận
- Kiểm tra hệ thống oxy, điện ,và các thiết bị khác
2. Bác sỹ kiểm tra tình trạng Người bệnh trước khi lọc máu
- Tình trạng lâm sàng cận lâm sàng của Người bệnh trong 24h trước đó: Điện tim, film XQ tim phổi , tình trạng tim mạch hiện tại.
- Các thuốc và điều trị gần đây nhất: các chỉ định, các thay đổi liều lượng thuốc.
- Các chỉ số sinh hóa thông thường và các xét nghiệm gần nhất:
♦ Điện giải đồ, Canxi, Phosphos
♦ pH, CO2, Acid Uric
♦ Hemoglobin, Hematocrit
♦ Protein máu
♦ Tình trạng đông máu
♦ Men tim
♦ Nhóm máu Rh và sự ngưng kết bất thường
♦ Tiền sử dị ứng
- Các chỉ định cho buổi lọc:
♦ Các xét nghiệm trước và sau lọc
♦ Thời gian lọc
♦ Lưu lượng (vận tốc) máu
♦ Siêu lọc (rút cân)
♦ Thuốc chống đông, liều lượng và cách dùng
♦ Quả lọc
- Các chỉ định theo dõi điều trị:
♦ Trong buổi lọc
♦ Kết thúc buổi lọc
3. Chuẩn bị Người bệnh lọc máu chu kỳ
- Y tá chuẩn bị:
♦ Cân Người bệnh: Không quên trừ bì (giầy dép, quần áo…)
Nếu nghi ngờ có thể cân lại nhiều lần
Ghi chính xác cân nặng cho Người bệnh
♦ Đo huyết áp, mạch Người bệnh ở tư thế đứng, nằm
♦ Các thông số được ghi chép cẩn thận vào sổ theo dõi Người bệnh
- Người bệnh trải ga, nằm lên giường chuẩn bị lọc máu
- Tay FAV của Người bệnh phải được sát trùng cẩn thận, rộng rãi.
4. Nối vòng tuần hoàn ngoài cơ thể
- Tư thế Người bệnh và chuẩn bị chọc tay:
♦ Người bệnh phải được nằm đúng tư thế, thuận lợi, nằm hoặc nửa nằm, giường cao vừa phải
♦ Máy lọc thận đã sẵn sàng, không có một báo động nào.
- Các bước chuẩn bị dụng cụ:
♦ Mở hộp vô trùng đựng các dụng cụ lọc máu, tránh nhiễm trùng
♦ Lắp quả lọc: Kiểm tra đối chiếu tên tuổi Người bệnh tránh nhầm lẫn. Đuổi hơi thật kỹ, để tốc độ bơm từ 90 - 120 ml/phút đồng thời vỗ nhẹ tay vào quả lọc đảm bảo cho khí không còn trong quả lọc, khi còn khoảng 300 ml dịch thì quay vòng dịch trong quả lọc với Heparin, các râu của đường dây phải được xả rửa sạch
♦ Y tá và Người bệnh đeo khẩu trang
♦ Chuẩn bị găng
♦ Chuẩn bị gạc đã thấm chất sát trùng
♦ Đặt kim trên khay đựng kim vô trùng
♦ Chuẩn bị các ống để lấy máu bên cạnh khay
♦ Đi găng vô trùng
♦ Lấy săng vô trùng
♦ Nâng cao tay Người bệnh
♦ Trải săng dưới tay Người bệnh
♦ Người bệnh đặt tay xuống
♦ Chuẩn bị băng dính
♦ Sát trùng lại tay Người bệnh bằng miếng gạc đã thấm chất sát trùng
♦ Garo.
- Chọc FAV:
♦ Xác định bằng đầu ngón tay đường đi mạch máu (FAV)
♦ Chọc FAV: kim “động mạch” hướng về phía miệng nối, kim “tĩnh mạch” hướng lên cao (ngược kim động mạch)
♦ Cố định kim bằng băng dính vô trùng.
♦ Thông kim bằng cách mở nút sau đó siết chặt lại ngay
♦ Đóng khóa kim lại
♦ Thực hiện lấy bệnh phẩm.
- Chương trình lọc máu và theo dõi Người bệnh:
Đặt chương trình lọc máu:
♦ Phải đặt chương trình trước khi nối vòng tuần hoàn vào Người bệnh
♦ Thời gian lọc máu
♦ Số cân rút
♦ Liều Heparin tấn công, duy trì.
♦ Kiểm tra hoạt động bơm Heparin.
Để theo dõi tốt FAV: Bộc lộ tay để quan sát được rõ
- Nối vòng tuần hoàn:
♦ Các chức năng của máy đã sẵn sàng.
♦ Kẹp đường dây “động mạch”.
♦ Nối đường dây “động mạch” với kim “động mạch” của Người bệnh.
♦ Mở kẹp ở kim “động mạch” sau đó mở kẹp ở dây “động mạch”.
♦ Kiểm tra bơm máu đang ở vị trí 0 ml/phút sau đó cho bơm máu chạy, máu Người bệnh sẽ được hút theo bơm, nước muối sinh lý trong dây và quả lọc bị đẩy về túi đựng nước thải, máu dâng dần trong vòng tuần hoàn - tấn công liều Heparin - khi máu đến bầu xanh (bầu tĩnh mạch). Dừng bơm máu.
♦ Kẹp đường dây “tĩnh mạch”, kiểm tra xem có khí trong vòng tuần hoàn không.
♦ Nối đường “tĩnh mạch” với kim “tĩnh mạch” của Người bệnh.
♦ Khi nối các đầu dây nhớ sát trùng các điểm nối.
♦ Cho bơm tăng dần tốc độ 100ml / phút.
♦ Kiểm tra áp lực động mạch tĩnh mạch trên màn hình.
♦ Tăng tốc độ máu lên từ từ.
♦ Chỉ định liều Heparin duy trì.
♦ Bấm nút Dialyse.
♦ Kiểm tra các đèn báo an toàn của máy.
♦ Kiểm tra đường dây trên ga, cố định đường đây vào ga, không để dây quét, quệt trên đất, tránh vướng phải.
5. Theo dõi buổi lọc máu
Các tiêu chí theo dõi trong buổi lọc máu:
- Huyết áp, mạch của Người bệnh từng giờ.
- Kiểm tra áp lực động mạch, tĩnh mạch, áp lực xuyên màng.
- Theo dõi nồng độ dịch lọc (thành phần Na+ và Bicarbonat).
- Theo dõi đường huyết ở Người bệnh tiểu đường.
- Toàn trạng trạng Người bệnh.
- Tất cả các dấu hiệu phải ghi chép đầy đủ.
6. Trả máu về cho Người bệnh - kết thúc buổi lọc:
- Trả máu lại máu cho Người bệnh là đưa toàn bộ máu ở vòng tuần hoàn vào cơ thể Người bệnh và kết thúc buổi lọc.
- Trên màn hình thời gian là 0.00 -> kết thúc buổi lọc máu.
- Trả máu cho Người bệnh:
♦ Dừng bơm máu, kẹp kim “động mạch” và dây “động mạch”
♦ Tháo kim “động mạch” với đường dây “động mạch”, nối đường dây “động mạch” với dịch NaCl 0.9 % chai 500ml, mở kẹp đường “động mạch”, cho bơm máu chạy với tốc độ thấp, nước muối sẽ đẩy máu từ từ vào cơ thể Người bệnh đến khi quả lọc, đường dây sạch máu. Trong thời gian trả mau vỗ nhẹ vào quả lọc và kẹp nhẹ vào đường dây để trách máu tồn đọng trong vòng tuần hoàn
♦ Trả lại máu ở kim “động mạch” cho Người bệnh bằng bơm tiêm có nước muối sinh lý
♦ Dừng bơm máu khi vòng tuần hoàn đã sạch máu.
- Kết thúc buổi lọc:
♦ Kẹp kim “tĩnh mạch” và đường dây”tĩnh mạch”
♦ Đấu hai đầu dây lại và cho quả lọc vào túi
♦ Rút kim FAV ra khỏi tay Người bệnh, ép vào điểm chọc 15 - 20 phút.
7. Theo dõi sau buổi lọc
Sau khi lọc các tham số cần phải theo dõi:
- Huyết áp, mạch ở các tư thế đứng, nằm
- Các dấu hiệu của cao hoặc tụt huyết áp
- Cân Người bệnh: Cân lúc kết thúc phải bằng cân khô
- Dấu hiệu của Người bệnh do rút cân quá hoặc rút không đủ
- Ghi các chỉ số vào sổ theo dõi, ghi rõ các sai sót so với protocol.
8. Y tá lau máy và rửa máy theo chương trình, chuẩn bị ca lọc tiếp theo
V. TAI BIẾN - XỬ TRÍ:
1. Tụt huyết áp: Tắt siêu lọc, bù lưu lượng tuần hoàn
2. Chuột rút: Bù dịch NaCl 0,9% hoặc muối ưu trương
3. Buồn nôn, nôn: Xử trí theo nguyên nhân. Ví dụ: do tụt huyết áp, hội chứng mất cân bằng, phản ứng màng lọc
4. Đau đầu
5. Đau ngực, đau lưng
6. Sốt, rét run: do quả lọc bẩn, nước không đạt chất lượng
7. Hội chứng mất cân bằng
8. Phản ứng với màng lọc
9. Loạn nhịp tim
10. Co giật
11. Tan máu
12. Tắc mạch do khí
13. Các biến chứng khác do thủ thuật,...
VI . TÀI LIỆU THAM KHẢO:
1. Nguyễn Nguyên Khôi, Trần Văn Chất (2004) “Thận nhân tạo” Bệnh học nội khoa, Nhà xuất bản Y học, Tr. 250 - 260.
2. Donald, LL (2002) “Pre - end - stage renal disease and dialysis programs: The view of the manager” Hemodialysis Technology, Karger, P311-317.
3. Eric Delmas (1997) “Procedure de mise en ouvre d’une dialyse” L’epuration extra - Renale, ISBN: 2- 84204- 013- 9, ISSN: 1275- 3289, P54 - 60.
4. Suhail Ahmad (2009) “Complications of Hemodialysis” Manual of Clinical dialysis, Springer, P59 - 76.
RÚT CATHETER TĨNH MẠCH TRUNG TÂM CHẠY THẬN NHÂN TẠO CẤP CỨU
I. ĐẠI CƯƠNG
 Rút catheter trung tâm để lọc máu cấp cứu được chỉ định khi Người bệnh không cần lọc máu tiếp do chức năng thận đã hồi phục, ví dụ như trong suy thận cấp hoặc khi Người bệnh đã hết tình trạng viêm phúc mạc, việc lọc màng bụng liên tục đã được trở về bình thường hoặc Người bệnh đã làm được đường vào mạch máu tốt hơn như AVF, Graft. Rút catheter kịp thời khi chỉ định đã hết sẽ hạn chế nguy cơ nhiễm trùng catheter.
Rút catheter trung tâm để lọc máu cấp cứu được chỉ định khi Người bệnh không cần lọc máu tiếp do chức năng thận đã hồi phục, ví dụ như trong suy thận cấp hoặc khi Người bệnh đã hết tình trạng viêm phúc mạc, việc lọc màng bụng liên tục đã được trở về bình thường hoặc Người bệnh đã làm được đường vào mạch máu tốt hơn như AVF, Graft. Rút catheter kịp thời khi chỉ định đã hết sẽ hạn chế nguy cơ nhiễm trùng catheter.
II. CHỈ ĐỊNH
Khi Người bệnh không còn cần sử dụng đến catheter tĩnh mạch trung tâm cho việc lọc máu cấp cứu
Nhiễm trùng
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định tuyệt đối
IV. CHUẨN BỊ
1. Người thực hiện:
- Bác sỹ: 1 bác sỹ thực hiện thủ thuật
- Một điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện:
- Gường thực hiện thủ thuật: 1 gường
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn loại có lỗ: 4 chiếc
- Panh kẹp xăng: 4 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 1 chiếc
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh:
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục dành cho Người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa, đầu nghiêng tư thế Trendelenburg, đầu quay 45 độ về phía đối diện
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Tháo băng catheter và đường hầm
- Sát trùng sạch vùng chân catheter
- Kiểm tra chỉ cố định chân catheter. Cắt chân chỉ cố định và rút catheter. Ép khoảng 15 phút
- Băng vùng chân catheter
- Cho Người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu: băng ép hoặc khâu lại nếu cần thiết. Sử dụng thuốc cầm máu
- Nhiễm trùng: sử dụng kháng sinh theo kháng sinh đồ là tốt nhất nếu không có thể sử dụng kháng sinh phổ rộng.
Tài liệu tham khảo
1.Scott O. Trerotola. 2000. Hemodialysis Catheter Placement and Management. Radiology. 215:651-658.
2. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
3. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
RÚT CATHETER TĨNH MẠCH ĐÙI CHẠY THẬN NHÂN TẠO CẤP CỨU
I. ĐẠI CƯƠNG
 Rút catheter tĩnh mạch đùi để lọc máu cấp cứu được chỉ định khi Người bệnh không cần lọc máu tiếp do chức năng thận đã hồi phục, ví dụ như trong suy thận cấp hoặc khi Người bệnh đã hết tình trạng viêm phúc mạc, việc lọc màng bụng liên tục đã được trở về bình thường hoặc Người bệnh đã làm được đường vào mạch máu tốt hơn như AVF, Graft. Rút catheter kịp thời khi chỉ định đã hết sẽ hạn chế nguy cơ nhiễm trùng do catheter.
Rút catheter tĩnh mạch đùi để lọc máu cấp cứu được chỉ định khi Người bệnh không cần lọc máu tiếp do chức năng thận đã hồi phục, ví dụ như trong suy thận cấp hoặc khi Người bệnh đã hết tình trạng viêm phúc mạc, việc lọc màng bụng liên tục đã được trở về bình thường hoặc Người bệnh đã làm được đường vào mạch máu tốt hơn như AVF, Graft. Rút catheter kịp thời khi chỉ định đã hết sẽ hạn chế nguy cơ nhiễm trùng do catheter.
II. CHỈ ĐỊNH
Khi Người bệnh không còn cần sử dụng đến catheter đùi cho việc lọc máu
Nhiễm trùng
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định tuyệt đối
IV. CHUẨN BỊ
1. Người thực hiện:
- Bác sỹ: 1 bác sỹ thực hiện thủ thuật
- Một điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện:
- Gường thực hiện thủ thuật: 1 gường
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn loại có lỗ: 4 chiếc
- Panh kẹp xăng: 4 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 1 chiếc
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh:
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục dành cho Người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa, bộc lộ vùng bẹn có catheter
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Tháo băng catheter
- Sát trùng sạch vùng bẹn và chân catheter
- Kiểm tra chỉ cố định chân catheter. Cắt chân chỉ cố định và rút catheter. Ép khoảng 15 phút
- Băng vùng chân catheter
- Cho Người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu: băng ép hoặc khâu lại nếu cần thiết. Sử dụng thuốc cầm máu
- Nhiễm trùng: sử dụng kháng sinh theo kháng sinh đồ là tốt nhất nếu không có thể sử dụng kháng sinh phổ rộng.
Tài liệu tham khảo
1.Scott O. Trerotola. 2000. Hemodialysis Catheter Placement and Management. Radiology. 215:651-658.
2. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
3. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
RÚT CATHETER TĨNH MẠCH TRUNG TÂM Ở NGƯỜI BỆNH SAU GHÉP THẬN
I. ĐẠI CƯƠNG
 Rút catheter tĩnh mạch trung tâm cho Người bệnh sau ghép thận được chỉ định khi Người bệnh không cần tiếp tục truyền dịch và thuốc do chức năng thận đã hồi phục, do cân bằng nước có thể đảm bảo bằng đường. Rút catheter kịp thời khi chỉ định đã hết sẽ hạn chế nguy cơ nhiễm trùng từ catheter vào máu.
Rút catheter tĩnh mạch trung tâm cho Người bệnh sau ghép thận được chỉ định khi Người bệnh không cần tiếp tục truyền dịch và thuốc do chức năng thận đã hồi phục, do cân bằng nước có thể đảm bảo bằng đường. Rút catheter kịp thời khi chỉ định đã hết sẽ hạn chế nguy cơ nhiễm trùng từ catheter vào máu.
II. CHỈ ĐỊNH
Khi Người bệnh không còn cần sử dụng đến catheter cho việc truyền dịch và thuốc.
Nhiễm trùng
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định tuyệt đối
IV. CHUẨN BỊ
1. Người thực hiện:
- Bác sỹ: 1 bác sỹ thực hiện thủ thuật
- Một điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện:
- Gường thực hiện thủ thuật: 1 gường
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn loại có lỗ: 4 chiếc
- Panh kẹp xăng: 4 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Kim tiêm, bơm tiêm 5ml: 1 chiếc
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh:
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục dành cho Người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa, đầu nghiêng tư thế Trendelenburg, đầu quay 45 độ về phía đối diện
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Tháo băng catheter
- Sát trùng sạch vùng chân catheter
- Kiểm tra chỉ cố định chân catheter. Cắt chân chỉ cố định và rút catheter. Ép khoảng 15 phút
- Băng vùng chân catheter
- Cho Người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu: băng ép hoặc khâu lại nếu cần thiết. Sử dụng thuốc cầm máu
- Nhiễm trùng: sử dụng kháng sinh theo kháng sinh đồ là tốt nhất nếu không có thể sử dụng kháng sinh phổ rộng.
Tài liệu tham khảo
1. Julie AG, Alan DK. 2012. Ultrasound-Guided Central vein Cannulation: Current recommendations and guideline. Anesthesiology News. June: 1-6.
2. Gibbs FJ, Murphy MC. 2006. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March: 23-31.
RÚT SONDE DẪN LƯU HỐ THẬN GHÉP QUA DA
I. ĐẠI CƯƠNG
Rút dẫn lưu được thực hiện khi quá trình dẫn lưu hố thận ghép sau phẫu thuật đã hoàn thành hoặc tắc dẫn lưu
II. CHỈ ĐỊNH
Người bệnh có đặt dẫn lưu hố thận ghép qua da
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định
IV. CHUẨN BỊ
1. Người thực hiện:
- Bác sỹ: 01 bác sỹ thực hiện rút dẫn lưu ra khỏi bể thận
- Một điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện:
- Gường thủ thuật: 1 gường
- Máy siêu âm với đầu dò Convex 3,5 MHz đã được sát khuẩn
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn loại có lỗ: 1 chiếc
- Săng vô khuẩn không có lỗ: 1 chiếc
- Nước muối sinh lý 0,9%: 500ml
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 2 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3.Người bệnh:
Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về thủ thuật và đồng ý phối hợp cùng với bác sỹ
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục dành cho Người bệnh tiến hành làm thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm thẳng bộc lộ vùng chân ống dẫn lưu
- Bác sỹ rửa tay, đi găng vô trùng
- Sát trùng da vùng dẫn lưu
- Trải săng vô trùng loại có lỗ
- Cắt chỉ cố định chân sonde dẫn lưu
- Rút sonde dẫn lưu
- Băng vùng chân dẫn lưu vừa được rút
- Cho Người bệnh về giường bệnh
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở
- Theo dõi tình trạng chảy máu và nhiễm trùng chân sonde sau khi rút dẫn lưu
- Siêu âm lại ổ bụng đánh giá dịch ổ bụng sau 24h
- Kháng sinh theo tình trạng bệnh
VII. TAI BIẾN VÀ XỬ TRÍ
Chảy máu tại chỗ dẫn lưu: băng ép hoặc khâu lại vị trí dẫn lưu nếu cần thiết
Tài liệu tham khảo
1. Mark J, Hogan M, Brian D et al. (2001). “Percutaneous Nephrostomy in Children and Adolescents: Outpatient Management”. Radiology 218: pp.207 - 10
2. Mosbah A, Siala A (1990). “Percutaneous nephrostomy in the treatment of Pyonephrosis. A comparative study apropos of 36 cases” . Ann Urol (Paris) 24 (4): pp.279 - 81.
3.Ogg CS, Pedersen JS (1969). “Percutaneous Needle Nephrostomy”. Bristish Medical Journal 4: pp.657 - 60.
4. Karim SS R, Samanta S, Aich RK et al. (2010). “Percutaneous nephrostomy by direct puncture technique: An observational study”. Indial journal of Nephrology 20 (2): pp.84 - 8.
5. Radecka E MA (2004). “Complications associated with percutaneous nephrostomies. A retrospective study”. Acta Radiol 45 (2): pp.184 - 8.
ĐẶT ỐNG THÔNG NIỆU QUẢN QUA NỘI SOI (SONDE JJ) CÓ TIỀN MÊ
I. ĐẠI CƯƠNG:
- Đặt sonde JJ là thủ thuật luồn một ống rỗng bằng nhựa dẻo được thiết kế đặc biệt vào niệu quản và đưa lên bể thận.
- Mục đích:
+ Sonde JJ giúp nước tiểu có thể chảy từ thận xuống đến bàng quang. Bằng cách này, thận tiếp tục hoạt động và giảm tổn thương do tắc nghẽn, đồng thời tránh những cơn đau quặn dữ dội khi thận không được dẫn lưu tốt
+ Sonde JJ còn bảo vệ niệu quản, giúp niệu quản lành vết thương.
+ Đặt sonde JJ có thể giúp niệu quản giãn rộng, giúp các tiếp cận vào niệu quản dễ thành công hơn.
II. CHỈ ĐỊNH:
Khi có tắc nghẽn hoặc dự phòng tắc nghẽn ở niệu quản hoặc thận.
III. CHỐNG CHỈ ĐỊNH:
Nhiễm khuẩn đường niệu: viêm bàng quang, viêm niệu đạo vì dễ gây viêm bể thận ngược dòng.
IV. CHUẨN BỊ:
1. Người thực hiện: 1 bác sỹ, 1 điều dưỡng, 1 kỹ thuật viên Xquang, 1 kỹ thuật viên gây mê.
2. Phương tiện, dụng cụ:
- Máy Xquang
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động.
- Găng vô trùng 2 đôi
- Cồn Betadin sát trùng: 1 lọ
- Gạc vô trùng: 1 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
- Bộ sonde JJ: 1 bộ
- Thuốc gây mê hoặc gây tê tủy sống tùy từng trường hợp
- Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật,
- Nhịn ăn trước khi làm thủ thuật 06 giờ.
- Đặt đường truyền tĩnh mạch
- Tiêm thuốc gây mê hoặc gây tê tủy sống
4. Hồ sơ bệnh án
IV. CÁC BƯỚC TIẾN HÀNH:
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
17. Giảm đau cho Người bệnh: bằng tiêm thuốc gây mê hoặc gây tê tủy sống
18. Tư thế Người bệnh nằm theo tư thế sản khoa
19. Soi kiểm tra: đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, xác định vị trí 2 lỗ niệu quản và quan sát tình trạng lỗ niệu quản cần đặt sonde JJ
20. Đưa sonde JJ ngược dòng từ niệu đạo vào bàng quang, lên niệu quản, lên bể thận qua ống soi bàng quang
21. Kiểm tra vị trí của sonde JJ bằng XQuang.
VI. BIẾN CHỨNG VÀ XỬ TRÍ:
- Nhiễm khuẩn ngược dòng: điều trị kháng sinh
- Đái máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
- Thủng niệu quản: xử trí ngoại khoa
- Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
TÀI LIỆU THAM KHẢO
1. Dyer RB, Chen MY, Zagoria RJ, et all (2002) Complications of ureteral stent placement. Radiographics; 22:1005-1022
2. Ringel A, Richter S, Shalev M, Nissenkorn I. (2000) Late complications of ureteral stents. Eur Urol; 38:41-44
3. Maan Z, Patel D, Moraitis K, et al. (2010) Comparison of stent-related symptoms between conventional double-J stents and a new-generation thermoexpandable segmental metallic stent: a validated-questionnaire-based study. J Endourol; 24:589-593
4. Papatsoris AG, Buchholz N. (2010) A novel thermo-expandable ureteral metal stent for the minimally invasive management of ureteral strictures. J Endourol; 24:487-491
5. Akay AF, Aflay U, Gedik A, et all (2007) Risk factors for lower urinary tract infection and bacterial stent colonization in patients with a double J ureteral stent. Int Urol Nephrol; 39:95-98
NỘI SOI BÀNG QUANG CHẨN ĐOÁN CÓ GÂY MÊ
(NỘI SOI BÀNG QUANG KHÔNG SINH THIẾT)
I. ĐẠI CƯƠNG
Nội soi bàng quang là một thủ thuật được sử dụng để quan sát bên trong bàng quang, niệu đạo.
II. CHỈ ĐỊNH:
- Đái máu.
- Đái mủ.
- Hội chứng bàng quang.
- Viêm bàng quang mạn.
- U bàng quang.
- Sỏi, dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Chấn thương đứt niệu đạo.
- Nhiễm trùng đường niệu thấp đang tiến triển
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- Lao bàng quang
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ:
1. Người thực hiện: 1bác sỹ, 1điều dưỡng, 1 kỹ thuật viên gây mê
2. Phương tiện, dụng cụ:
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Catheter các cỡ để chụp thận ngược dòng.
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động: 1 chiếc
- Găng vô trùng: 2 đôi
- Cồn Betadin sát trùng: 1 lọ
- Gạc vô trùng: 1 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
- Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật.
Nhịn ăn trước khi làm thủ thuật 06 giờ. Đặt đường truyền tĩnh mạch
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
- Giảm đau cho Người bệnh: tiêm thuốc giảm đau trước khi tiến hành thủ thuật: gây mê cho Người bệnh
- Tư thế Người bệnh: nằm theo tư thế sản khoa.
- Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật.
- Soi kiểm tra:đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, niệu đạo, hai lỗ niệu quản.
VI. TAI BIẾN VÀ XỬ TRÍ:
1. Thủng bàng quang: Rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn:do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối: Điều trị kháng sinh và theo dõi.
4. Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
TÀI LIỆU THAM KHẢO
1. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4): 561-6.
2. Dimon M, Williams C. (2012) Continuous Retroflexion Cystoscopy During Prostate Cryoablation. J Endourol.
3. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol.; 179(4):1379-90.
NỘI SOI BƠM RỬA NIỆU QUẢN SAU TÁN SỎI NGOÀI CƠ THỂ CÓ GÂY MÊ
I. ĐẠI CƯƠNG
Tán sỏi ngoài cơ thể là phương pháp điều trị sỏi thận và sỏi niệu quản ít xâm lấn, tương đối an toàn.
Một số ít trường hợp sau tán sỏi ngoài cơ thể, sỏi bị vỡ vụn ra nhưng chưa xuống hết bàng quang mà còn đọng lại ở trong lòng niệu quản. Nội soi bơm rửa niệu quản là biện pháp cần thiết để tránh tắc nghẽn làm ứ đọng nước tiểu ở bể thận và niệu quản.
I. CHỈ ĐỊNH
Sau tán sỏi ngoài cơ thể sỏi đã bị vỡ vụn nhưng đang còn nằm trong niệu quản
II. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Nhiễm trùng bàng quang nặng
- Người bệnh đang bị nhiễm trùng bộ phận sinh dục ( lậu, giang mai,...)
III. CHUẨN BỊ
1. Người thực hiện: 01 bác sỹ và 01 điều dưỡng, 01 kỹ thuật viên gây mê.
2. Phương tiện:
1. Bộ dụng cụ nội soi: 1 cáp dẫn quang, 1 troca để vào bàng quang, 1 Grasping forcep, 1 camera nội soi
2. Thông niệu quản thẳng có lỗ ở cuối (end hole) và guide wire 0,035” (road runner)
3. C - arm hướng dẫn định vị đầu thông đúng vị trí và định vị trí sỏi cần rửa.
4. Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
5. Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
6. Áo chì: 02 bộ
7. Gạc: 03 gói
8. Dung dịch sát khuẩn, bơm tiêm, nước muối sinh lý 0,9% (1000ml)
9. Thuốc tê Lidocain 2%, gel bôi trơn.
10. Găng vô trùng: 02 đôi
3. Người bệnh
1. Thông báo cho Người bệnh ngày, giờ tiến hành nội soi, bơm rửa niệu quản và dặn Người bệnh đi tiểu hết nước tiểu trong bàng quang.
2. Giải thích Người bệnh về thủ thuật để Người bệnh hợp tác
3. Nhịn ăn trước khi làm thủ thuật 06 giờ.
4. Đặt đường truyền tĩnh mạch
4. Hồ sơ bệnh án: Mang hồ sơ bệnh án của Người bệnh đến phòng nội soi
IV. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đo huyết áp, nhịp tim trước khi soi
3. Thực hiện kỹ thuật:
+ Người bệnh nằm ở tư thế sản khoa, bộc lộ cơ quan sinh dục.
+ Sát trùng vùng hạ vị và bộ phận sinh dục
+ Trải khăn vô khuẩn lên bộ phận sinh dục Người bệnh
+ Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật.
+ Bơm Lidocain 2% dạng gel vào lỗ sáo của Người bệnh nhằm gây tê niêm mạc dọc đường đi của ống soi (đối với nữ giới thì không cần)
+ Bôi trơn ống nội soi.
+ Nâng dương vật Người bệnh lên thẳng đứng 90 độ, từ từ đưa ống soi vào. Sau đó vừa đẩy ống thẳng qua lỗ tiểu vào niệu đạo rồi vào bàng quang (đối với nữ: đưa thẳng ống qua lỗ tiểu vào bàng quang). Trong lúc thực hiện quan sát nét mặt Người bệnh.
+ Cho thoát hết nước tiểu tồn lại trong bàng quang ra ngoài rồi cho đường truyền dung dịch Natriclorua 0,9% chảy vào bàng quang.
+ Quan sát tổng thể bàng quang, xác định lỗ niệu quản cần bơm rửa
+ Đưa thông niệu quản thẳng có guide wire dẫn đường vào kênh thủ thuật (operator chanel), dùng cần nâng (elevator) để hướng dẫn catheter vào miệng lỗ niệu quản, cho guide wire đi trước khi vào miệng niệu quản để tránh xây xát miệng lỗ tiểu và đi lạc đường.
+ Dưới hướng dẫn của C- arm, luồn guide wire đến chỗ có vụn sỏi bị tắc ở trong niệu quản, giữ cố định guide wire
+ Trượt catheter theo guide wire đi đến chỗ có vụn sỏi, cố định catheter và rút nhẹ từ từ guide wire ra ngoài.
+ Dùng bơm 20 ml có nước muối sinh lý (Nacl 0,9%) bơm rửa nhẹ nhàng vào chỗ vụn sỏi ở trong niệu quản đồng thời quan sát dưới hưóng dẫn của C- arm; có thể bơm rửa nhiều lần đến khi hết sạch vụn sỏi trong niệu quản.
+ Khi quan sát dưới C- arm thấy sạch vụn sỏi thì rút catheter từ từ ra ngoài
+ Rút ống nội soi ra cho vào bồn rủa, kết thúc thủ thuật.
V. THEO DÕI
1. Trong thủ thuật: toàn trạng, mạch, huyết áp, tình trạng đau,...
2. Sau thủ thuật: tình trạng đau, đái máu, nhiễm trùng,..
3. Theo dõi những biến chứng của gây mê như suy hô hấp, tụt huyết áp.
VI. TAI BIẾN VÀ XỬ TRÍ
Chấn thương bàng quang niệu đạo, nặng có thể gây thủng bàng quang, rách niệu đạo
Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
Tùy theo tai biến xảy ra có biện pháp phù hợp
TÀI LIỆU THAM KHẢO
1- HoskingDH, McColm SE and Smith WE (1999). Is stenting following ureteroscopy for removal of distal ureteral calculi necessary? Journal of Urol, 161: 48-50.
2- Jefrry L. Huffman, MD (1992). ureteroscopy. In: Patrick C. Walsh’ Campbell’s Urology, 6th Ed. Philadelphia, Pennsylvania, 2195-2227.
3- Michael Grasso, MD (2002). Ureteroscopy, Article: May 29, 2002; 1-15
4- Sunai Leewansangtong, M.D (1999). Management of Ureteral Calculi with the Use of Transurethral Ureteroscopy and Electrohydraulic Lithotripsy: 101 Patients Experience; Division of Urology. Thailand. Siiraj Hosp Gaz 1999; 51: 579-585.
5- Turk TMT and Jenkins AD (1999). A comparison of ureteroscopy to in situ extracorporeal shockwave lithotripsy for the treatment of distal ureteral calculi; Joural of Uro, 161: 45-47
NỘI SOI BÀNG QUANG ĐỂ SINH THIẾT BÀNG QUANG ĐA ĐIỂM CÓ GÂY MÊ
I. ĐẠI CƯƠNG:
Sinh thiết bàng quang đa điểm là một kỹ thuật thường được tiến hành đồng thời khi nội soi bàng quang chẩn đoán nhằm xác định các tổn thương, u, viêm đặc hiệu (lao, giang mai…) hoặc không đặc hiệu.
II. CHỈ ĐỊNH:
- Các tổn thương u.
- Các tổn thương viêm mạn tính…
III. CHỐNG CHỈ ĐỊNH:
- Rối loạn đông máu nặng
- Nhiễm trùng đường tiết niệu cấp tính.
IV. CHUẨN BỊ:
1. Người thực hiện:
- Bác sỹ: 1
- Điều dưỡng: 1
- Kỹ thuật viên gây mê: 1
2. Phương tiện:
- Máy nội soi bàng quang ống cứng và nguồn sáng tương ứng
- Máy ghi hình
- Bàn soi bàng quang
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
3. Vật tư tiêu hao:
+ Dung dịch cố định mảnh sinh thiết (thường là dung dịch formol)
- Dung dịch sát khuẩn: betadin 10% hoặc thuốc đỏ.
- Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
+ Gel xylocain và chlorhexadin.
+ Gạc vô trùng: 5 miếng
+ Panh vô trùng: 1 chiếc
+ Kìm sinh thiết bàng quang: 1 cái
+ Găng vô trùng: 2 đôi
+ 2-5 lít nước muối sinh lý hoặc nước cất
+ Săng có lỗ vô trùng: 1 cái
4. Người bệnh:
Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng có thể xảy ra của soi bàng quang và sinh thiết bàng quang đa điểm.
Nhịn ăn trước khi làm thủ thuật 06 giờ.
Đặt đường truyền tĩnh mạch
5. Hồ sơ bệnh án.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
Ø Tư thế người bệnh:
- Người bệnh nằm ở tư thế sản khoa.
- Người bệnh được mặc quần dành cho người bệnh nội soi bàng quang.
Ø Tiến hành:
- Theo quy trình nội soi bàng quang chẩn đoán có gây mê
- Khi nghi ngờ có tổn thương, tiến hành sinh thiết. Tùy theo loại tổn thương, vị trí tổn thương mà số điểm sinh thiết khác nhau (thông thường > 2 điểm).
- Sau khi rút kìm sinh thiết, quan sát mảnh sinh thiết, cho vào dung dịch cố định.
- Quan sát lại bàng quang đặc biệt vị trí sinh thiết để đánh giá tình trạng chảy máu.
4. Ghi hồ sơ
- Ngày giờ nội soi và sinh thiết bàng quang đa điểm
- Tình trạng của người bệnh trong và sau khi nội soi và sinh thiết
- Tên bác sỹ làm nội soi
VI. THEO DÕI: trong 24-48h
- Theo dõi tính chất, màu sắc, số lượng nước tiểu
- Tình trạng bụng (đau, phản ứng thành bụng)
- Nhiệt độ, huyết áp, toàn trạng
- Theo dõi những biến chứng của gây mê như suy hô hấp, tụt huyết áp.
VII. TAI BIẾN
- Chảy máu bàng quang.
- Chấn thương bàng quang niệu đạo
- Nhiễm trùng.
- Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
VIII. XỬ TRÍ
Xử trí tùy theo loại tai biến.
Tài liệu tham khảo
1. Behrens A, Grimm J, Gross S, et al. (2011). Inertial navigation system for bladder endoscopy. Conf Proc IEEE Eng Med Biol Soc, pp. 5376-9.
2. Ejchman W (1990). Value of endoscopy and ultrasonographic examination (USG) in the diagnosis and control of recurrences of neoplasms of the bladder. Wiad Lek, 43 (19-20), pp. 992-9.
3. Gidlow A (2000). National guidelines for nurse cytoscopy. Prof Nurse, 16 (3), pp. 992-3.
4. Hess J, Tschirdewahn S, Szarvas T, et al. (2011). Urothelial carcinoma of the bladder: evaluation by combined endoscopy and urine cytology: is incontrovertible assessment possible?. Urologe A, 50 (6), pp. 702-5.
NỘI SOI BÀNG QUANG LẤY SỎI, DỊ VẬT CÓ GÂY MÊ
I. ĐẠI CƯƠNG
Nội soi bàng quang lấy sỏi, dị vật là một thủ thuật dùng dụng cụ để lấy sỏi, dị vật qua đường nội soi bàng quang.
II. CHỈ ĐỊNH:
Sỏi, dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Nhiễm trùng đường niệu thấp đang tiến triển.
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ:
1. Người thực hiện: 1bác sỹ, 1điều dưỡng, 1 kỹ thuật viên gây mê
2. Phương tiện:
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Dụng cụ gắp sỏi, dị vật bàng quang: dùng kẹp hoặc dùng rọ Dormia: 1 bộ
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
- Thuốc: Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động.
- Găng vô trùng: 2 đôi
- Cồn Betadin sát trùng: 1 lọ
- Gạc vô khuẩn: 2 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
- Thuốc giảm đau (Felden, Mobic...), gây tê tại chỗ (Xylocain)
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật
Nhịn ăn trước khi làm thủ thuật 06 giờ.
Đặt đường truyền tĩnh mạch
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH:
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
- Giảm đau cho Người bệnh: Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật:..
- Tư thế Người bệnh nằm theo tư thế sản khoa.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, xác định vị trí, kích thước của sỏi, dị vật.
- Đưa kẹp để gắp sỏi hoặc luồn sỏi vào rọ Dormia kéo ra ngoài.
- Đối với sỏi quá to nhiều khi phải phá vỡ nhỏ sỏi ra bằng sóng xung động siêu âm hoặc laserr rồi lấy sỏi.
VI. TAI BIẾN VÀ XỬ TRÍ:
1. Thủng bàng quang: Rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn:do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối. Điều trị kháng sinh và theo dõi.
4. Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
TÀI LIỆU THAM KHẢO
1. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4):561-6.
2. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol; 179(4):1379-90.
3. Zhang ZS, Tang L, Wang XL, et all (2011) Seeing Is Believing: A Randomized Controlled Study from China of Real-Time Visualization of Flexible Cystoscopy to Improve Male Patient Comfort. J Endourol.
4. Clark KR, Higgs MJ. (1990) Urinary infection following out-patient flexible cystoscopy. Br J Urol. 66(5):503-5.
NỘI SOI ĐẶT CATHETER BÀNG QUANG - NIỆU QUẢN ĐỂ CHỤP UPR CÓ GÂY MÊ
(uretero pyelographie retrograde)
I. ĐẠI CƯƠNG:
Chụp UPR là phương pháp chụp hệ tiết niệu ngược dòng qua catheter đưa lên niệu quản bơm thuốc cản quang vào hệ tiết niệu
Bằng phương pháp này thuốc cản quang được đưa trực tiếp vào bể thận, thuốc không bị pha loãng, nên đài bể thận hiện rõ
Tuy nhiên phương pháp này chỉ đánh giá được hình thái đài-bể thận mà không biết được chức năng thận.
II. CHỈ ĐỊNH:
1. Hẹp hoặc tắc niệu quản do sỏi hoặc các nguyên nhân khác: Nhằm đánh giá hình thái đài - bể thận, niệu quản trong trường hợp chụp thận thuốc tĩnh mạch không ngấm hoặc Người bệnh có chống chỉ định chụp UIV.
2.Tìm các đường dò lưu thông từ hệ thống bạch huyết sang xoang thận trong các trường hợp đái dưỡng chấp
III. CHỐNG CHỈ ĐỊNH:
1. Khi có nhiễm khuẩn đường niệu: viêm bàng quang, viêm niệu đạo vì dễ gây viêm bể thận ngược dòng.
2 .Dị ứng thuốc cản quang.
IV. CHUẨN BỊ:
1. Người thực hiện: 1bác sỹ, 1điều dưỡng, 1 kỹ thuật viên Xquang, 1 kỹ thuật viên gây mê.
2. Phương tiện, dụng cụ:
- Máy Xquang
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Catheter các cỡ để chụp thận ngược dòng
- Bàn soi bàng quang
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
- Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
- Thuốc cản quang tan trong nước (Telebrix,..): 1 lọ
- Găng vô trùng 2 đôi
- Cồn Betadin sát trùng: 1 lọ
- Gạc vô trùng: 2 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
3. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật.
Nhịn ăn trước khi làm thủ thuật 06 giờ.
Đặt đường truyền tĩnh mạch
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH:
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3.Thực hiện kỹ thuật:
- Giảm đau cho Người bệnh: Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật
- Người bệnh nằm theo tư thế sản khoa.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước vào bàng quang kiểm tra tình trạng bàng quang, xác định vị trí 2 lỗ niệu quản và quan sát tình trạng lỗ niệu quản cần đặt UPR
- Đưa catheter ngược dòng từ niệu đạo vào bàng quang lên niệu quản khoảng 5 - 7cm qua ống soi bàng quang, bơm 07 - 15 ml dung dịch thuốc cản quang qua catheter rồi chụp phim thứ nhất ngay sau khi bơm thuốc và phim thứ hai sau 5 phút.
VI. ĐÁNH GIÁ KẾT QUẢ: Có thể thấy các hình ảnh bất thường:
1. Thấy rõ hình ảnh đài-bể thận- niệu quản với các hình ảnh bệnh lý như phần chụp UIV đã mô tả.
2. Xác định vị trí các dị vật hoặc các đoạn chít tắc trên thận hoặc.
3. Thấy được các đường dò từ hệ bạch huyết vào xoang thận
VII. BIẾN CHỨNG VÀ XỨ TRÍ:
- Nhiễm khuẩn ngược dòng: uống nhiều nước và sử dụng kháng sinh
- Đái máu vi thể: Không cần xử trí. Đái máu đại thể: sử dụng thuốc cầm máu, truyền máu nếu cần
- Thủng niệu quản: can thiệp ngoại khoa
- Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
1. Campbell's Textbook of Urology, Chapter 3, Urinary Tract Imaging, Basic Principles.
NỘI SOI BÀNG QUANG VÀ BƠM HÓA CHẤT CÓ GÂY MÊ
I. ĐẠI CƯƠNG
Nội soi bàng quang và bơm hóa chất là một thăm dò bàng quang qua đường niệu đạo bằng máy soi, từ đó có thể nhìn thấy rõ nhất bên trong niệu đạo, bàng quang. Khi phát hiện tổn thương cần điều trị bằng hóa chất (ung thư bàng quang, đái máu sau điều trị xạ trị của ung thư vùng tiểu khung) → tiến hành bơm hóa chất vào trong bàng quang. Hóa chất được dùng tùy theo bệnh lý bàng quang và mục tiêu điều trị.
II. CHỈ ĐỊNH:
Bơm hóa chất trong điều trị ung thư bàng quang, điều trị triệu chứng trong đái máu sau xạ trị ung thư vùng tiểu khung.. .
III. CHỐNG CHỈ ĐỊNH TƯƠNG ĐỐI (cho một số hóa chất):
Phụ nữ có thai và cho con bú.
IV. CHUẨN BỊ:
1. Người thực hiện:
+ Bác sỹ: 1
+ Điều dưỡng: 1
+ Kỹ thuật viên gây mê:1
2. Phương tiện:
+ Máy nội soi bàng quang ống cứng và nguồn sáng phù hợp
+ Bàn nội soi bàng quang
+ Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
3. Vật tư tiêu hao:
+ Dung dịch sát khuẩn: betadin 10% hoặc thuốc đỏ
+ Gel xylocain và chlorhexadin.
+ Thuốc: Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
+ Gạc vô trùng: 5 miếng
+ Panh vô trùng: 1 chiếc
+ Găng vô trùng: 2 đôi
+ 1000- 2000 ml nước vô trùng (nước cất hoặc natriclorua 0.9%)
+ Quần dành cho người bệnh soi bàng quang
+ Hóa chất bơm bàng quang
4. Người bệnh:
+ Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng của thủ thuật.
+ Nhịn ăn trước khi làm thủ thuật 06 giờ.
+ Đặt đường truyền tĩnh mạch
5. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
Ø Tư thế người bệnh:
- Người bệnh nằm ở tư thế sản khoa.
- Người bệnh được mặc quần dành cho người bệnh nội soi bàng quang.
Ø Tiến hành:
- Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật:
- Vệ sinh bộ phận sinh dục bằng gạc thấm dung dịch sát trùng
- Ống soi được bôi trơn bằng dung dịch xylocain và chlorhexadin. Bác sỹ đưa từ từ ống soi qua lỗ niệu đạo vào bàng quang.
- Trong quá trình đưa ống soi vào bàng quang, cần để nước vô trùng chảy liên tục qua ống soi để giảm tổn thương cho niệu đạo và bàng quang.
- Sau khi rửa sạch bàng quang, bơm hóa chất vào bàng quang (loại hóa chất, số lượng, thời gian lưu tùy theo mục đích điều trị).
4. Ghi hồ sơ bệnh án:
- Ngày giờ tiến hành thủ thuật.
- Tên hóa chất, số lượng hóa chất bơm vào bàng quang.
- Tình trạng của người bệnh trong và sau khi tiến hành thủ thuật.
- Tên người tiến hành
VI. THEO DÕI: trong 24-48h
- Nhiệt độ, huyết áp, toàn trạng
- Theo dõi tính chất, màu sắc, số lượng nước tiểu
- Tình trạng bụng (đau, phản ứng thành bụng)
- Theo dõi tác dụng phụ của hóa chất và phản ứng dị ứng.
VII. TAI BIẾN VÀ XỬ TRÍ
Chấn thương bàng quang niệu đạo, nặng có thể gây thủng bàng quang, rách niệu đạo.
Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
Tùy theo tai biến xảy ra có biện pháp xử trí phù hợp.
Tài liệu tham khảo:
1. Chundamala J,Wright JG (2007). The efficacy and risks of using povidone-iodine irrigation to prevent surgical site infection: an evidence- based review. Can J Surg, 50 (6), pp. 473-81.
2. Fong IW (1995). The value of a single amphotericin B bladder washout in candiduria. J Antimicrob Chemother, 36 (6), pp. 1067-71.
3. P.J. Van Den Broek TD, R.P. Mouton (1985). Blader irrigation with povidone-iodine in prevention of urinary- tract infection associated with intermittent urethral catheterisation. The Lancet, 325 (8428), pp. 563.
4. Riedl CR, Daniltchenko D, Koenig F, et al. (2001). Fluorescence endoscopy with 5-aminolevulinic acid reduces early recurrence rate in superficial bladder cancer. J Urol, 165 (4), pp. 1121-3.
NỘI SOI BÀNG QUANG GẮP DỊ VẬT BÀNG QUANG CÓ GÂY MÊ
I. ĐẠI CƯƠNG
Nội soi bàng quang gắp dị vật bàng quang là một thủ thuật dùng dụng cụ để lấy dị vật qua đường nội soi bàng quang.
II. CHỈ ĐỊNH:
- Dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Nhiễm trùng đường niệu thấp đang tiến triển.
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ:
1. Người thực hiện: 1bác sỹ, 1điều dưỡng, 1 kỹ thuật viên gây mê
2. Phương tiện:
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Dụng cụ gắp sỏi, dị vật bàng quang: dùng kẹp hoặc dùng rọ Dormia: 1 bộ
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động.
- Găng vô trùng: 2 đôi
- Cồn Betadin sát trùng: 1 lọ
- Gạc vô khuẩn: 2 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
- Thuốc: Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
5. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật
Nhịn ăn trước khi làm thủ thuật 06 giờ.
Đặt đường truyền tĩnh mạch
6. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH:
1. Kiểm tra hồ sơ
4. Kiểm tra người bệnh
5. Thực hiện kỹ thuật:
- Giảm đau cho Người bệnh: Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật:
- Tư thế Người bệnh: nằm theo tư thế sản khoa hay tư thế bàng quang.
- Soi kiểm tra: đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang, xác định vị trí, kích thước của sỏi, dị vật.
- Đưa kẹp để gắp dị vật bàng quang
VI. TAI BIẾN VÀ XỬ TRÍ:
1. Thủng bàng quang: Rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn:do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối. Điều trị kháng sinh và theo dõi.
4. Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
TÀI LIỆU THAM KHẢO
1. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4):561-6.
2. Karabacak OR, Cakmakci E, Ozturk U, et al. (2011) Virtual cystoscopy: the evaluation of bladder lesions with computed tomographic virtual cystoscopy. Can Urol Assoc J.; 5(1):34-7.
6. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol.; 179(4):1379-90.
I. ĐẠI CƯƠNG
Nội soi bàng quang là một thủ thuật được sử dụng để quan sát bên trong bàng quang, niệu đạo.
II. CHỈ ĐỊNH:
1. Đái máu.
2. Đái mủ.
3. Hội chứng bàng quang.
4. Viêm bàng quang mạn.
5. U bàng quang.
6. Sỏi, dị vật bàng quang
III. CHỐNG CHỈ ĐỊNH
- Chấn thương đứt niệu đạo.
- Nhiễm trùng đường niệu thấp đang tiến triển.
- Phì đại lành tính tuyến tiền liệt có kích thước to.
- Lao bàng quang.
- U vùng tiểu khung có chèn ép tắc nghẽn đường niệu.
IV. CHUẨN BỊ:
1. Người thực hiện: 1bác sỹ, 1điều dưỡng, 1 kỹ thuật viên gây mê
2. Phương tiện, dụng cụ:
- Máy soi bàng quang cứng (kim loại) hoặc mềm(sợi).
- Bộ cáp quang dẫn truyền hình ảnh và màn hình video
- Nguồn ánh sáng lạnh.
- Nguồn nước vô trùng và hệ thống dẫn nước vào máy.
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
- Catheter các cỡ để chụp thận ngược dòng.
- Bộ phận sinh thiết: 1 kìm sinh thiết bàng quang
- Giường kiểu khám phụ khoa có thể điều chỉnh lên xuống tự động: 1 chiếc
- Găng vô trùng: 2 đôi
- Cồn Betadin sát trùng: 1 lọ
- Gạc vô trùng: 1 gói
- Kẹp vô trùng: 1 cái
- Quần áo mổ: 2 bộ
- Mũ, khẩu trang: 2 bộ
- Bơm 50ml (để bơm rửa bàng quang lấy máu cục nếu có): 1 chiếc
- Thuốc giảm đau (Felden, Mobic…), gây tê tại chỗ (Xylocain)
- Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
5. Người bệnh: cần được giải thích kỹ trước khi làm thủ thuật
Nhịn ăn trước khi làm thủ thuật 06 giờ.
Đặt đường truyền tĩnh mạch
6. Hồ sơ bệnh án
V.CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
a. Kiểm tra người bệnh
b. Thực hiện kỹ thuật:
- Giảm đau cho Người bệnh: Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật
- Tư thế Người bệnh: nằm theo tư thế sản khoa.
- Soi kiểm tra:đặt máy soi bàng quang, cho nước và bàng quang kiểm tra tình trạng bàng quang,niệu đạo,hai lỗ niệu quản.
- Sinh thiết bàng quang vị trí nghi ngờ, hoặc bơm rửa bàng quang nếu có máu cục
VI. TAI BIẾN VÀ XỬ TRÍ:
1. Thủng bàng quang: Rất ít xảy ra, xử trí ngoại khoa.
2. Chảy máu: theo dõi, dùng thuốc cầm máu, truyền máu trong trường hợp mất quá nhiều máu.
3. Nhiễm khuẩn:do có nhiễm khuẩn cũ hoặc nhiễm khuẩn do làm thủ tục kéo dài và không vô khuẩn tuyệt đối: Điều trị kháng sinh và theo dõi.
4. Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
TÀI LIỆU THAM KHẢO
3. Choe JH, Kwak KW, Hong JH, et all (2008) Efficacy of lidocaine spray as topical anesthesia for outpatient rigid cystoscopy in women: a prospective, randomized, double-blind trial. Urology; 71(4):561-6.
4. Karabacak OR, Cakmakci E, Ozturk U, et al. (2011) Virtual cystoscopy: the evaluation of bladder lesions with computed tomographic virtual cystoscopy. Can Urol Assoc J.; 5(1):34-7.
5. Wolf JS Jr, Bennett CJ, Dmochowski RR, et all. (2008) Best practice policy statement on urologic surgery antimicrobial prophylaxis. J Urol.; 179(4):1379-90.
RÚT SONDE JJ QUA ĐƯỜNG NỘI SOI BÀNG QUANG CÓ GÂY MÊ
1. ĐẠI CƯƠNG
Sonde JJ (Stent niệu quản) là một loại sonde dùng để đặt bên trong niệu quản để dẫn lưu nước tiểu từ thận xuống bàng quang; có thể được đặt qua da hay qua nội soi bàng quang. Sonde có dạng 2 đầu cong ngược nhau, ống có cản quang và có nhiều lỗ dọc theo suốt chiều dài sonde.
Sonde JJ không nên để lưu trong người bệnh quá lâu. Sonde cần được rút đúng thời hạn tránh nguy cơ bám cặn sỏi vào ống, làm tắc ống, có thể gây nhiễm trùng.
2. CHỈ ĐỊNH
Chỉ định rút sonde JJ khi sonde JJ đã để lưu trong cơ thể Người bệnh đủ thời hạn ( thường sau phẫu thuật 03 tuần)
3. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Nhiễm trùng bàng quang nặng
- Người bệnh đang bị nhiễm trùng bộ phận sinh dục (lậu, giang mai,...)
4. CHUẨN BỊ
1. Người thực hiện: 01 bác sỹ, 01 kỹ thuật viên gây mê và 01 điều dưỡng
2. Phương tiện:
3. Bộ dụng cụ nội soi:
- Cáp dẫn quang x 1 cái
- Troca để vào bàng quang x 1 cái
- Grasping forcep x 1 cái
- Camera nội soi x 1 cái
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
- Gạc vô trùng: 01 gói ( 5 miếng)
- Dung dịch sát khuẩn: Betadine 10% hoặc thuốc đỏ
- Nước muối sinh lý 0,9%: 1000ml
- Gel xylocain 2% và chlorhexadin.
- Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
- Găng vô trùng: 02 đôi
- Săng có lỗ vô trùng: 1 cái
4. Người bệnh
Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng có thể xảy ra của soi bàng quang và rút sonde JJ.
Ký cam kết
Nhịn ăn trước khi làm thủ thuật 06 giờ.
Đặt đường truyền tĩnh mạch
5. Hồ sơ bệnh án
Mang hồ sơ bệnh án của Người bệnh đến phòng nội soi
5. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đo huyết áp, nhịp tim trước khi soi
3. Thực hiện kỹ thuật:
+ Cho Người bệnh nằm ở tư thế sản khoa, bộc lộ cơ quan sinh dục.
+ sát trùng vùng hạ vị và bộ phận sinh dục cho Người bệnh
+ Trải khăn vô khuẩn lên bộ phận sinh dục Người bệnh
+ Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật:
+ Bôi trơn ống nội soi.
+ Nâng dương vật Người bệnh lên thẳng đứng 90 độ, từ từ đưa ống soi vào. Sau đó vừa đẩy ống thẳng qua lỗ tiểu vào niệu đạo rồi vào bàng quang. Trong lúc thực hiện quan sát nét mặt Người bệnh. (đối với nữ: đưa thange ống qua lỗ tiểu vào bàng quang)
+ Cho thoát hết nước tiểu tồn lại trong bàng quang ra ngoài rồi cho đường truyền dung dịch Natriclorua 0,9% chảy vào bàng quang.
+ Quan sát tổng thể bàng quang, xác định sonde JJ
+ Đưa kẹp vào lòng bàng quang qua hệ thống soi
+ Kẹp ống sonde JJ và nhẹ nhàng rút sonde JJ niệu quản
+ Rút ống nội soi ra cho vào bồn rủa, kết thúc thủ thuật.
+ Vệ sinh lại vùng sinh dục cho Người bệnh
6. THEO DÕI
1. Trong thủ thuật: toàn trạng, mạch, huyết áp,...
2. Sau thủ thuật: tình trạng đau, đái máu, nhiễm trùng,...
3. Theo dõi những biến chứng của gây mê như suy hô hấp, tụt huyết áp.
7. TAI BIẾN VÀ XỬ TRÍ
Chấn thương bàng quang niệu đạo, nặng có thể gây thủng b àng quang, rách niệu đạo.
Tùy theo tai biến xảy ra có biện pháp phù hợp.
Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
TÀI LIỆU THAM KHẢO
1. Finney R (2000). Circon Urology NewSletters Urostrends, volume 1, number 2.
2. Glenn S. Gerber (2000): Retrograde Ureteroscopic Endopyelotomy for the treatment of primary and secondary Ureteropelvic Juntion Obstruction in children: techniques in urology, Mar Vol 6 number 1, 46 - 48.
3. HepperlenTK, Mardis HK (1974). Pigtail stent termed means of lessening ureteral surgery, Clins trens Urol, 104,386.
4. Ryan P.C, Lennon G.M, et al (1994). The effects of acute and chronic JJ stent placement on upper tract motility and calculus transit. Bristish Journal of Urology, Volume 74, Issue 4, pp. 434 - 439.
RÚT SONDE MODELAGE QUA ĐƯỜNG NỘI SOI BÀNG QUANG CÓ GÂY MÊ
1. ĐẠI CƯƠNG
Sonde Modelage là một loại sonde dùng để đặt trong niệu quản dẫn xuống bàng quang. Sonde có dạng thẳng hai đầu, thường được đặt trong các trường hợp phẫu thuật có can thiệp vào niệu quản như: mổ lấy sỏi niệu quản, mổ tạo hình niệu quản...
Sonde Modelage không nên để lưu trong người bệnh quá lâu. Sonde cần được rút đúng thời hạn tránh nguy cơ bám cặn sỏi, tắc sonde, có thể gây nhiễm trùng.
2. CHỈ ĐỊNH
Chỉ định rút sonde Modelage khi sonde đã để lưu trong cơ thể Người bệnh đủ thời hạn ( thường sau phẫu thuật 03 tuần)
3. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng
- Người bệnh đang bị nhiễm trùng bộ phận sinh dục ( lậu, giang mai,...)
- Nhiễm trùng bàng quang nặng
4. CHUẨN BỊ
1. Người thực hiện: bác sỹ và kỹ thuật viên chuyên khoa
2. Phương tiện:
3. Bộ dụng cụ nội soi:
- Cáp dẫn quang x 1 cái
- Troca để vào bàng quang x 1 cái.
- Grasping forcep x 1 cái
- Camera nội soi x 1 cái
- Bàn nội soi bàng quang x 1 cái
- Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bóng bóp, nội khí quản
- Gạc x 01 gói (5 miếng)
- Dung dịch sát khuẩn: Betadine 10% hoặc thuốc đỏ
- Nước muối sinh lý 0,9%: 1000ml
- Gel xylocain 2% và chlorhexadin.
- Thuốc mê và tiền mê: midazolam 5mg từ 1 - 4 ống, fantanyl 0,1 mg từ 1 - 3 ống, propofol 20 ml 1-4 ống.
- Găng vô trùng: 02 đôi
4. Người bệnh
Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng của thủ thuật.
Người bệnh đi tiểu hết nước tiểu trong bàng quang. Ký cam kết.
Nhịn ăn trước khi làm thủ thuật 06 giờ.
Đặt đường truyền tĩnh mạch
5. Hồ sơ bệnh án
Mang hồ sơ bệnh án của Người bệnh đến phòng nội soi
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh: đo huyết áp, nhịp tim trước khi soi
3. Thực hiện kỹ thuật:
+ Cho Người bệnh nằm ở tư thế sản khoa, bộc lộ cơ quan sinh dục.
+ sát trùng vùng hạ vị và bộ phận sinh dục cho Người bệnh
+ Trải khăn vô khuẩn lên bộ phận sinh dục Người bệnh
+ Sau khi Người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật:
+ Bôi trơn ống nội soi.
+ Nâng dương vật Người bệnh lên thẳng đứng 90 độ, từ từ đưa ống soi vào. Sau đó vừa đẩy ống thẳng qua lỗ tiểu vào niệu đạo rồi vào bàng quang. Trong lúc thực hiện quan sát nét mặt Người bệnh. (đối với nữ: đưa thẳng ống qua lỗ tiểu vào bàng quang)
+ Cho thoát hết nước tiểu tồn lại trong bàng quang ra ngoài rồi cho đường truyền dung dịch Natriclorua 0,9% chảy vào bàng quang.
+ Quan sát tổng thể bàng quang, xác định vị trí sonde modelage
+ Đưa kẹp vào lòng bàng quang qua hệ thống soi
+ Kẹp ống sonde modelage và nhẹ nhàng rút sonde cùng hệ thống soi
+ Đặt lại đèn soi để kiểm tra lại bàng quang, lỗ niệu quản 2 bên
+ Rút ống nội soi ra cho vào bồn rủa, kết thúc thủ thuật.
+ Vệ sinh lại vùng sinh dục cho Người bệnh
VI. THEO DÕI
- Trong thủ thuật: toàn trạng, mạch, huyết áp...
- Sau thủ thuật: tình trạng đau, đái máu, nhiễm trùng ...
- Theo dõi những biến chứng của gây mê như suy hô hấp, tụt huyết áp.
VII. TAI BIẾN VÀ XỬ TRÍ
- Chấn thương bàng quang niệu đạo, nặng có thể gây thủng bàng quang, rách niệu đạo
- Đứt sonde
- Tùy theo tai biến xảy ra có biện pháp phù hợp.
- Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
TÀI LIỆU THAM KHẢO
1. Almallah et al (2000). Urinary tract infection and patient satisfaction after flexible cystoscopy and urodynamic evaluation, Urology 56: 37 - 39.
2. Cystoscopy and ureteroscopy (2012). National Kidney and Urologic Diseases Information Clearinghouse (NKUDIC). http://kidney.niddk.nih.gov/kudiseases/pubs/cystoscopy/. Accessed Aug. 29, 2012.
3. Cystoscopy (2012). American Urological Association Foundation. http://www.urologyhealth.org/urology/index.cfm?article=77. Accessed Aug. 29, 2012.
ĐẶT CATHETER MỘT NÒNG HOẶC HAI NÒNG TĨNH MẠCH ĐÙI ĐỂ LỌC MÁU
I. ĐẠI CƯƠNG
Đặt catheter tĩnh mạch đùi dùng cho lọc máu thường dùng cho chỉ định lọc máu cấp cứu do kỹ thuật có thể thực hiện được ngay trên giường bệnh.
II. CHỈ ĐỊNH
Người bệnh có chỉ định đặt đường vào mạch máu cho lọc máu cấp cứu.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu nặng không đáp ứng với điều trị.
IV. CHUẨN BỊ
1. Người thực hiện:
- Hai bác sỹ: 1 bác sỹ thực hiện thủ thuật, 1 bác sỹ chuẩn bị dụng cụ và phụ
- Một điều dưỡng: phụ giúp các bác sỹ tiến hành thủ thuật
2. Phương tiện:
- Gường thực hiện thủ thuật: 1 gường
- Catheter hai nòng hoặc một nòng để lọc máu cấp cứu (short-term)
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn loại có lỗ: 1 chiếc
- Săng vô khuẩn không có lỗ: 1 chiếc
- Thuốc gây tê lidocain 2%: 4ống
- Nước muối sinh lý 0,9%: 500ml
- Heparin 3-5 ml
- Kim tiêm, bơm tiêm 5ml: 1 chiếc
- Bơm tiêm 20ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay vô trùng: 3 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3. Người bệnh:
- Người bệnh đã được làm các xét nghiệm về đông máu cơ bản và các xét nghiệm cơ bản khác.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục dành cho Người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của Người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật:
- Người bệnh dược thử phản ứng với thuốc gây tê lidocain
- Người bệnh được theo dõi mạch, huyết áp trước khi tiến hành thủ thuật
- Người bệnh được nằm ngửa, thoải mái.
- Bác sỹ rửa tay, đi găng vô trùng, mặc áo thủ thuật
- Sát trùng da vùng định đặt catheter
- Trải săng vô trùng loại có lỗ
- Xác định vị trí động mạch đùi. sẽ chọc phía trong đọng mạch đùi.
- Gây tê da và tổ chức dưới da vùng đặt catheter.
- Đưa kim dẫn đường chính xác theo đường đi của kim thăm dò khi có máu tĩnh mạch ra luồn guide-wise. Đưa kim mở đường vào theo guide-wise sau đó dùng dao để mở đường qua da cho kim mở đường vào để mở đường vào tĩnh mạch. Rút kim mở đường vào tĩnh mạch và luồn catheter vào đùi.
- Rút guide-wise và dung bơm tiêm heparin bơm chậm vào hai nhánh catheter, thông thường khoảng 1,5 ml mỗi bên
- Khâu cố định chân catheter
- Băng vùng chân catheter.
- Cho Người bệnh về giường bệnh.
VI. THEO DÕI
- Các thông số sinh tồn: toàn trạng, mạch, huyết áp, nhịp thở.
- Kiểm soát đau.
VII. TAI BIẾN VÀ XỬ TRÍ
- Tai biến thường gặp nhất khi đặt catheter tĩnh đùi là chọc vào động mạch đùi. Xử trí bằng tạm dừng thủ thuật, ép cầm máu khoảng 15-20 phút.
- Tạo lỗ dò thông động tĩnh mạch: it gặp. Thường kim xâm nhập tĩnh mạch chọc xuyên qua cả động mạch và tĩnh mạch. Sau khi rút catheter, tạo lỗ rò động tĩnh mạch. Xử trí: mổ và khâu bít lỗ rò.
Tài liệu tham khảo
1. Access for Dialysis: Surgical and Radiologic Procedures (ISBN: 1- 57059-627-1).
2. Oxford Textbook of Clinical Nephrology, p.1909- 1926 (Third Edition 2008) (ISBN-10: 0198508247 ISBN-13: 978-0198508243)
3. The Kidney, 2008. (ISBN 978-1-4160-3105-5)
4. 1.Scott O. Trerotola. Hemodialysis Catheter Placement and Management. Radiology 2000; 215:651-658.
5. Gibbs FJ, Murphy MC. Ultrasound Guidance for Central venous catheter placement. Hospital physician. March 2006: 23-31.
PHỐI HỢP THẬN NHÂN TẠO (HD) VÀ HẤ P PHỤ MÁU (HP)
BẰNG QUẢ HẤP PHỤ MÁU HA 130
I. Đại cương:
Hấp phụ máu có khả năng hấp phụ chọn lọc các độc tố của hội chứng ure máu cao, các chất có trọng lượng phân tử trung bình và cao như PTH, b2 microglobulin, leptin, CRP, IL-6, TNFa...) sinh ra trong quá trình điều trị thận nhân tạo (Hemodialysis HD) ở Người bệnh suy thận mạn giai đoạn cuối (STMGĐC) [1,2].
Kỳ thuật phổi hợp HD + HP đã được áp dụng thường quy tại Trung Quốc. Ở Việt Nam năm 2013 đã có nhưng đề tài nghiên cứu phối hợp HD + HP để điều trị cho các Người bệnh STMGĐC đang lọc máu chu kỳ ( LMCK) và để điều trị ngộ độc paraquat [3.4].
II. Chỉ định:
1. Hội chứng ure máu cao ở Người bệnh LMCK: đặc biệt với nổi mày đay, ngứa, tăng huyết áp, bệnh lý do tăng β2 microglobulin, cường cận giáp thứ phát, các bệnh lý do các độc tố có trọng lượng phân tử trung bình và lớn...
2. Ngộ độc thuốc hay chất độc cấp tính.
3. Viêm gan nặng, đặc biệt bệnh lý gan não và tăng Billirubine máu do suy gan nặng.
4. Hội chứng nhiềm trùng/viêm hệ thống.
5. Các bệnh tự miễn.
6. Các bệnh lý khác: tâm thần phân liệt, cơn cường giáp...
III. Chống chỉ định:
1. Người bệnh nhạy cảm với HP hay các vật liệu liên quan.
2. Người bệnh bị chứng loạn nhịp tim nặng, nhồi máu cơ tim cấp, suy não cấp, huyết áp cao hay thấp nghiêm trọng.
3. Người bệnh bị suy giảm tiểu cầu hoặc rối loạn chức năng dông máu nghiêm trọng.
IV. Các bước tiến hành:
1. Chuẩn bị Người bệnh:
- Bác sỹ khám bệnhKhám toàn thân, kiểm tra huyết áp.
ü Kiểm tra các xét nghiệm và thăm dò gần nhất.
ü Chỉ định các thông số kỹ thuật: UF, giờ lọc, tốc độ bơm máu, quả lọc, thuốc chống đông và liều lượng.
- Điều dưỡng chuẩn bị giường và sát trùng tay có FAV chọc kim FAV.
2. Kỹ thuật rửa quả lọc: 45 - 50 phút.
- Bước 1: 500ml Glucose 5%. Tốc <100ml/phút.
- Bước 2: 2500ml NaCl 0,9%, mỗi chai 500ml thêm 2000UI Heparine, tốc độ bơm <100ml/phút.
- Bước 3: 500ml NaCl 0,9%, thêm 12500UI Heparine để tốc độ <50ml/phút.
- Bước 4: 100ml NaCI 0.9%. không pha Heparine, rửa đến khi còn 200ml chuẩn bị dẫn máu ra và bẳt đầu tiến trình lọc hấp phụ.
- Sau 2 giờ giảm tốc độ, tắt bơm máu, tháo dây động mạch ra, nối đường ra lên chai NaCl 0,9%, dồn máu về Người bệnh. Khi dịch dồn máu qua quá hấp phụ, ngừng bơm. kẹp và tháo rời quả hấp phụ. Nối đường máu vào quả lọc HD, nối đường động mạch với kim FAV, tiếp tục bật bơm máu. Nâng dần tốc độ lên 200-350 ml/phút (theo chỉ định của bác sĩ). Tiếp tục lọc máu thêm 2 giờ. Đủ 4 giờ kết thúc ca lọc máu HD+HP.
3. Kỹ thuật dồn máu về cơ thể:
- Điều chỉnh tốc độ bơm máu về 100-120ml/phút.
- Dùng dung dịch NaCl 0,9% để dồn máu về cơ thể, để đầu động mạch của quả lọc ở trên.
- Khi dồn máu về hết. Dừng máy, khóa dây chạy thận và khóa catheter.
- Tắt máy.
- Thảo bỏ toàn bộ quả lọc và dây máu.
4. Sử dụng chống đông.
- Dùng Heparine thông thường.
ü Bolus: 40-90Ul/kg cân nặng. Tiêm tĩnh mạch ngay trước lọc máu. Duy trì l000-2500UI/giờ.
ü Dừng Heparine trước khi kết thúc lọc máu 30 phút.
- Dùng Heparine trọng lượng phân tử thấp: Enoxaparine (Lovenox).
* Tiêm 1 ống Lovenox 40mg (0,4ml hay 4000UI) ngay trước buổi lọc máu.
Liều trung bình: 1,0 - 1,5 mg/ kg cân nặng.
V. Tai hiến và xử trí:
1. Tai biến như phương pháp HD, xử trí tương tự HD.
2. Tai biến do phối hợp HP + HD;
- An toàn, dung nạp tốt [ 1,2,3,4].
Nhưng có thể gặp:
- Dị ứng với quả hẩp phụ HA 13Q (rất ít gặp).
- Giảm tiểu cầu.
- Rối loạn đông máu (Liên quan với sử dụng các thuốc chống đông máu liều cao).
Xử trí:
- Thăm khám Người bệnh toàn diện, phát hiện tiền sử dị ứng, nguy cơ chảy máu.
- Chỉ định liều chống đông phù hợp với Người bệnh.
- Có thể dùng protamin sulfat để trung hòa heparin.
VI. Tài liệu tham khảo:
1. S.J. Chen et ai. (2011), “ combination of maintenance hemodialysis with hemoperfiision: a safe and effective model of artificial kidney”. Inter. J. Artif. Org.,34(4): 339-347.
2. z. Huang et al. (2010), “ remove of human mdiators and the effect on the survial of septic patients by hemoperfusion with neutral microporous resin column”, Ther. Apheresis and Dial, 10,825.
3. Nguyễn Cao Luận, Hồ Lưu Châu, Nguyễn Hữu Dũng (2013) “ Nghiên cứu phối hợp thận nhân tạo và hấp phụ máu (Quả lọc HA 130) để điều trị một số biến chứng của suy thận mạn”, đề tài cấp cơ sở.
4. Phạm Duệ, Nguyễn Đàm Chính (2012), “ ứng dụng kỹ thuật lọc máu hấp phụ bằng quả lọc HA230 trong điều trị ngộ độc paraquat tại trung tâm chống độc bệnh viện Bạch Mai”, đề tài cấp cơ sở.
5. Ministry of Health, the people repulic of China (2010), ” blood purification standard operating procedure(SOP)” Janury.
KỸ THUẬT TẠO ĐƯỜNG HẦM TRÊN CẦU NỐI (AVF) ĐỂ SỬ DỤNG
KIM ĐẦU TÙ TRONG LỌC MÁU (Kỹ thuật Button hole)
I. ĐẠI CƯƠNG
 Đây là kỹ thuật dùng kim đầu tù, đi qua đường hầm dưới da đã được tạo ra trước đó để vào thông động tĩnh mạch (TĐTM). Kỹ thuật này thường áp dụng khi thân TĐTM không đủ dài hoặc/và nằm sâu dưới da không cho phép chọc kim fitula sắc thông thường được.
Đây là kỹ thuật dùng kim đầu tù, đi qua đường hầm dưới da đã được tạo ra trước đó để vào thông động tĩnh mạch (TĐTM). Kỹ thuật này thường áp dụng khi thân TĐTM không đủ dài hoặc/và nằm sâu dưới da không cho phép chọc kim fitula sắc thông thường được.
II. CHỈ ĐỊNH
- TĐTM có thân tĩnh mạch ngắn (đoạn thẳng dưới 10cm) và/hoặc nằm sâu dưới da qua 6mm. Hoặc
- Người bệnh có yêu cầu sử dụng kim tù cho buổi lọc máu của mình.
III. CHỐNG CHỈ ĐỊNH
- Hẹp TĐTM đi kèm.
IV. CHUẨN BỊ
1. Người thực hiện:
- Một điều dưỡng.
2. Phương tiện:
- Gường thực hiện thủ thuật: 1 gường
- Dung dịch Betadin sát trùng: 1lọ
- Săng vô khuẩn: 1 chiếc
- Bơm tiêm 5ml: 2 chiếc
- Bông băng, gạc vô trùng: 4 gói
- Găng tay tiệt trùng: 1 đôi
- Bộ dụng cụ và thuốc chống choáng, chống sốc phản vệ
3.Người bệnh:
- Người bệnh rửa tay sạch sẽ bằng xà phòng diệt khuẩn trước khi tiến hành.
- Người bệnh và người nhà được nghe bác sỹ giải thích kỹ về tác dụng và tai biến của thủ thuật và ký vào giấy cam kết đồng ý làm thủ thuật.
4. Hồ sơ bệnh án:
Bệnh án được hoàn thiện với các thủ tục dành cho Người bệnh tiến hành làm thủ thuật: hồ sơ đã duyệt can thiệp can thiệp thủ thuật, giấy cam đoan có ký xác nhận của Người bệnh hoặc người nhà.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Kiểm tra các xét nghiệm đã được làm
2. Kiểm tra người bệnh: đối chiếu tên, tuổi, chẩn đoán bệnh
3. Thực hiện kỹ thuật: khuyến cáo, trên mỗi Người bệnh chỉ nên có 1 điều dưỡng sử dụng kỹ thuật này.
Bước 1: Tạo đường hầm xuyên qua da và TĐTM
- Thực hiện quy trình kỹ thuật chọc kim fistula cho lọc máu như bình thường.
- Đặc biệt lưu ý, đánh dấu vị trí chọc kim, hướng xuyên kim và độ sâu dưới da.
- Thực hiện buổi chọc kim fistula cho buổi lọc tiếp theo vẫn trên vị trí, hướng kim và độ sâu gống hệt lần chọc kim trước.
- Thực hiện liên tiếp việc chọc kim như trên trong khoảng 4-6 tuần sẽ tạo ra 2 đường hầm xuên qua da vào TĐTM.
- Có thể sử dụng: hạt Biotip đặt vào vị trí chọc kim sau khi rút bỏ kim. Việc sử dụng hạt Biotip này giúp rút ngắn thời gian tạo đường hầm xuống còn 1-2 tuần.
Bước 2: Sử dụng kim đầu tù để xuyên vào TĐTM
- Sát trùng vùng da có vị trí đường hầm vào TĐTM
- Dùng pank lấy bỏ vẩy tại vị trí chọ kim. Sát trùng lại lần nữa bằng Betadin.
- Sử dụng kim đầu tù xâm nhập đường hầm này. Lưu ý là luồn kim, không dùng lực mạnh. Hướng đi theo đúng hướng chọc kim fistula của những lần trước đó.
- Cố định kim tù và tiến hành buổi lọc máu.
VI. THEO DÕI
- Phản ứng viêm nhiễm tại ví trí chọc kim.
- Kiểm soát đau và luồn kim chệch đường hầm. VII.TAI BIẾN VÀ XỬ TRÍ
- Nhiễm trùng TĐTM tại vị trí chọc kim. Dừng thực hiện kỹ thuật. Sử dụng kháng sinh liều cao toàn thân. Có thể xét chọc kim fistula thông thường tại vị trí khác.
- Chọc lệch đường hầm đã tạo ra trước đó. Rất hay gặp, đặc biệt nếu trên 1 Người bệnh mà có quá 1 người thực hiện kỹ thuật. Xử trí: thiết lập một đường hầm khác.
Tài liệu tham khảo
5. Access for Dialysis: Surgical and Radiologic Procedures (ISBN: 1-57059-627-1).
6. Oxford Textbook of Clinical Nephrology, p.1909- 1926(Third Edition 2008) (ISBN-10: 0198508247 ISBN-13: 978-0198508243)
7. The Kidney, 2008. (ISBN 978-1-4160-3105-5)
![]() 8. Hemodialysis Vascular Access and Peritoneal Dialysis Access, 2004. (ISBN: 978-3-8055-7651-2)
8. Hemodialysis Vascular Access and Peritoneal Dialysis Access, 2004. (ISBN: 978-3-8055-7651-2)
NỘI SOI BƠM RỬA BÀNG QUANG LẤY MÁU CỤC
I. ĐỊNH NGHĨA:
Nội soi bơm rửa bàng quang lấy máu cục là nội soi bàng quang qua đường niệu đạo bằng máy soi, từ đó có thể nhìn thấy rõ nhất bên trong niệu đạo, bàng quang đồng thời tiến hành bơm rửa khi có nhiều máu cục trong bàng quang.
II. CHỈ ĐỊNH:
Đái máu đại thể và có máu cục trong bàng quang gây tắc nghẽn đường tiểu.
III. CHỐNG CHỈ ĐỊNH:
Tình trạng toàn thân nặng.
IV. CHUẨN BỊ:
1. Cán bộ thực hiện:
- Bác sỹ: 1
- Điều dưỡng: 1
2. Phương tiện:
- Máy soi bàng quang ống cứng và nguồn sáng
- Bàn soi bàng quang
3. Vật tư tiêu hao:
- Dung dịch sát khuẩn: betadin 10% hoặc thuốc đỏ
- Bơm thủy tinh 200 ml hoặc máy hút để bơm rửa hoặc hút máu cục
- Gel xylocain và chlorhexadin để bôi trơn, sát khuẩn và gây tê tại chỗ
- Gạc vô trùng: 5 miếng
- Panh vô trùng: 1 chiếc
- Găng vô trùng: 2 đôi
- 1000- 2000 ml nước vô trùng (Natriclorua 0.9% hoặc nước cất)
- Săng có lỗ vô trùng: 1 cái
4. Người bệnh:
Người bệnh được giải thích rõ về chỉ định, quá trình diễn ra cũng như biến chứng có thể xảy ra của soi bàng quang và bơm rửa bàng quang lấy máu cục.
5. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra bệnh án
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật:
Ø Tư thế người bệnh:
- Người bệnh nằm ở tư thế sản khoa.
- Người bệnh được mặc quần dành cho Người bệnh nội soi bàng quang.
Ø Tiến hành:
- Vệ sinh bộ phận sinh dục bằng gạc thấm dung dịch sát trùng
- Ống soi được bôi gel xylocain và chlorhexadin. Bác sỹ đưa từ từ ống soi qua lỗ niệu đạo vào bàng quang
- Trong quá trình đưa ống soi vào bàng quang, cần để nước vô trùng chảy liên tục qua ống soi để giảm tổn thương cho niệu đạo và bàng quang
- Cho thêm từ từ nước vô trùng vào bàng quang, sơ bộ đánh giá dung tích, niêm mạc bàng quang và tình trạng máu cục.
- Khi thấy có nhiều máu cục trong bàng quang, cho nước vô trùng chảy liên tục vào bàng quang qua ống soi (khoảng 200 ml), sau đó xả hết nước trong bàng quang. Làm như vậy nhiều lần cho đến khi nước xả không còn máu cục. Có thể dùng bơm chuyên dụng (200 ml) để bơm nước và hút máu cục.
- Trong trường hợp bàng quang có nhiều máu cục lớn không thể hút hết được, có thể phải chỉ định mở bàng quang lấy máu cục, kèm theo giải quyết nguyên nhân nếu có.
4. Ghi hồ sơ bệnh án:
- Ngày giờ rửa bàng quang
- Dung dịch rửa, số lượng dịch
- Tính chất, số lượng máu cục lấy ra.
- Tình trạng của người bệnh trong và sau khi rửa
- Tên người tiến hành
VI. THEO DÕI: trong 24-48h
- Nhiệt độ, huyết áp, toàn trạng
- Theo dõi tính chất, màu sắc, số lượng nước tiểu
- Tình trạng bụng (đau, phản ứng thành bụng)
VII. TAI BIẾN
- Chấn thương niệu đạo và bàng quang nặng có thể gây thủng bàng quang
- Nhiễm trùng ngược dòng lên bể thận.
VIII. XỬ TRÍ TAI BIẾN
- Giảm đau nếu Người bệnh đau nhiều.
- Dặn Người bệnh uống nhiều nước.
- Khi đái máu nhiều có thể phải truyền máu.
- Khi có thủng bàng quang phải can thiệp ngoại khoa.
TÀI LIỆU THAM KHẢO
1. Herr, H., M. Donat, et al. (2010). "Narrow-band imaging cystoscopy to evaluate bladder tumours--individual surgeon variability." BJU Int 106(1): 53-55.
2. Gettman, M. T. and P. Swain (2009). "Initial experimental evaluation of wireless capsule endoscopes in the bladder: implications for capsule cystoscopy." Eur Urol 55(5): 1207-1212.
3. Kravchick, S., S. Cytron, et al. (2001). "Clot retention and spontaneous rupture with secondary pneumatosis of bladder wall following routine cystoscopy." Pathol Oncol Res 7(4): 301-302.
Mostafid, H. and C. Bunce (2009). "Improved detection and reduced early recurrence of non-muscle-invasive bladder cancer using hexaminolaevulinate fluorescence cystoscopy: results of a multicentre prospective randomized study (PC B305)." BJU Int 104(7): 889-890.
- 1Quyết định 1981/QĐ-BYT năm 2014 về tài liệu "Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Hô hấp" do Bộ trưởng Bộ Y tế ban hành
- 2Quyết định 3983/QĐ-BYT năm 2014 về tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch” do Bộ trưởng Bộ Y tế ban hành
- 3Quyết định 3154/QĐ-BYT năm 2014 về tài liệu "Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thần Kinh" do Bộ trưởng Bộ Y tế ban hành
- 1Luật khám bệnh, chữa bệnh năm 2009
- 2Nghị định 63/2012/NĐ-CP quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế
- 3Quyết định 1981/QĐ-BYT năm 2014 về tài liệu "Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Hô hấp" do Bộ trưởng Bộ Y tế ban hành
- 4Quyết định 3983/QĐ-BYT năm 2014 về tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch” do Bộ trưởng Bộ Y tế ban hành
- 5Quyết định 3154/QĐ-BYT năm 2014 về tài liệu "Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thần Kinh" do Bộ trưởng Bộ Y tế ban hành
Quyết định 3592/QĐ-BYT năm 2014 về Tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thận tiết niệu” do Bộ trưởng Bộ Y tế ban hành
- Số hiệu: 3592/QĐ-BYT
- Loại văn bản: Quyết định
- Ngày ban hành: 11/09/2014
- Nơi ban hành: Bộ Y tế
- Người ký: Nguyễn Thị Xuyên
- Ngày công báo: Đang cập nhật
- Số công báo: Dữ liệu đang cập nhật
- Ngày hiệu lực: 11/09/2014
- Tình trạng hiệu lực: Còn hiệu lực